683
Уникальные свойства коллагеновой мембраны существенно облегчили ее применение в челюстно-лицевой хирургии, пародонтологии и имплантологии.
О том, какое назначение материала, о его преимущественных характеристиках, о тонкостях его применения и пойдет дальше речь.
История происхождения
Необходимость использования продукции связана с различной продолжительностью регенерации тканей.
К примеру, в структуру пародонта входит десна, костная ткань, периодонтальная связка и цемент корня зуба. Все они имеют различную скорость регенерации, и для правильного течения процесса заживления, их необходимо отделить друг от друга.
Первые мембраны создавались из сердечных тканей (перикарда) и ахиллова сухожилия телят. Однако такие изделия часто вызывали воспалительный процесс и отторжение, что усугубляло состояние ротовой полости пациента.
Кроме того, ткани телят носят в себе риск передачи пациенту ГЭКРС – губчатой энцефалопатии крупного рогатого скота, опасной инфекции.
Позже стали использоваться мембраны свиного происхождения – их белковая структура гораздо реже стала вызывать аллергическую и воспалительную реакции, и за счет этого повысилась эффективность стоматологических манипуляций. Кроме того, издклия из тканей свиней оказались дешевле в производстве.
Кроме того, толщина современных изделий не превышает толщины бумажного листа. Вкупе все эти факторы позволяют минимизировать риск аллергической реакции у пациента и ускорить заживление.
Преимущества использования
Существуют некоторые противопоказания к использованию мембраны:
- наличие активной стадии воспалительного процесса, как в организме в целом, так и в челюстно-лицевом аппарате;
- нельзя использовать отдельно, а только с каким-либо наполнителем совместно;
- при наличии патологий в области пародонта (сначала удаляется камень и налет, производится лечение кариеса).
Уже достаточно давно костная пластика признана наиболее эффективным методом восстановления ширины и высоты альвеолярного отростка. Постоянно методика модифицируется и становится более безопасной и менее травматичной. Кроме того, стоматологи стараются достигнуть условий, при которых будет возможно выполнение одновременной имплантации.
Существует несколько основных методик костной пластики:
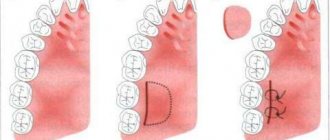
- Синус лифтинг. Восстановление объема кости на верхней челюсти в области проекции дна гайморовой пазухи. Операция выполняется чаще остальных, так как именно здесь преимущественно отмечается рассасывание кости. Суть хирургического вмешательства заключается в том, что стоматолог одним из способов (закрытым или открытым) получает доступ к слизистой оболочке верхнечелюстного синуса. Он отсоединяет часть мембраны от надкостницы, а образовавшуюся полость заполняет подготовленным материалом натурального или синтетического происхождения.
- Расщепление альвеолярного гребня. Эффективная методика коррекции ширины любой из челюстей. Сначала альвеолярный отросток разрезается и раздвигается, после чего внутрь помещается трансплантат. Достоинство методики — погружение конструкции в губчатую ткань челюсти, где активно идет регенерация и подпитка костного блока. Именно поэтому здесь не требуется применение дорогостоящих костнопластических материалов.
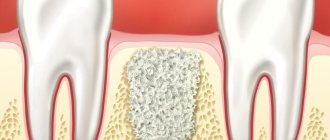
- Направленная тканевая регенерация. Такая костная пластика включает в себя два компонента: трансплантат и коллагеновую мембрану. Эти две составляющих, взаимодействуя между собой, помогают восстановить дефицит как ширины, так и высоты альвеолярного отростка на любом участке челюстей. Методика редко используется с одновременной имплантацией.
- Подсадка костного блока. Данная методика подразумевает использование натурального, лучше аутогенного трансплантата, который подсаживается на участок, где планируется имплантация и атрофировалась костная ткань. Недостаток методики — подсоединение трансплантата у той области кости, где нет кровеносных сосудов. Приживление в таких условиях происходит медленно.
Пациенты склонны к страху перед костной пластикой, так как она является полноценным оперативным вмешательством на зубах. Однако все манипуляции проводятся в условиях местного или общего обезболивания, так что не приносят никакого дискомфорта. Риск осложнений при данной манипуляции минимален, а польза неоспорима.
Даже если атрофии альвеолярного отростка не позволяет сразу провести имплантацию, а пациентам приходится ждать полгода, пока приживутся имплантаты, все равно лучше отдать предпочтение костной пластике, а не альтернативным методикам восстановления зубов. Тем более в современных условиях есть множество конструкций, повышающих пользу и результативность костной пластики, например, фиксация барьерной мембраны.
Как и в предыдущем случае, материал играет роль каркаса в восстановлении костной ткани. В поры коллагена встраиваются остеобласты и остеокласты, что стимулирует нормальный рост кости.
Для восстановления кости мембрану вымачивают в физрастворе, затем ножницами или скальпелем моделируется конгруэнтно костному дефекту и укладывается над ним при помощи стерильного инструмента. При этом дополнительная фиксация (наложение швов) не требуется.
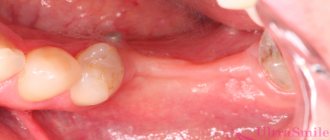
Удаление зуба неизбежно ведет за собой разрушение костной ткани. Применение мембраны позволяет предотвратить этот процесс либо же минимизировать его последствия при имплантации нового зуба. Мембрана может использоваться на следующих этапах:
- непосредственно после удаления зуба мембрана фиксирует пространство между костью и десной, препятствуя дальнейшему разрушению костной ткани; методика позволяет избежать длительных процедур наращивания костей при необходимости установки импланта;
- при проведении операций, которые характеризуются удалением части десны — вживлении имплантов или костной ткани. В таких случаях, мембрана устанавливается на новые элементы челюсти, а десна поверх неё сшивается. Данная методика позволяет избежать попадания нежелательных частиц и микроорганизмов в открытую рану и обеспечивает успешное приживление имплантов;
- наращивание костной ткани перед установкой имплантов, при которых к кости присоединяют костные блоки или специальные гранулы, нуждающиеся в надежной фиксации вплоть до момента восстановления костных тканей.
ПОДРОБНОСТИ: Нет зубов возможна имплантация или нет
Предназначение продукта
Коллагеновые мембраны относятся к категории резорбирующихся – иными словами, они самостоятельно рассасываются в ране, позволяя исключить необходимость повторного хирургического вмешательства, а значит, и дополнительных травм, риска инфицирования, и сокращает срок заживления.
Однако биорезорбция материалов в ране практически неизбежно вызывает иммунный ответ в окружающих тканях и сопровождается воспалительным процессом. Поэтому важно, чтобы материал хорошо принимался человеческим организмом, вызывая минимальную воспалительную реакцию, и при этом сохранял свойства изделий на отведенный срок.
Коллаген как нельзя лучше отвечает этим требованиям. Он имеет физические свойства, необходимые для использования в качестве мембраны, и в процессе резорбции включается в структуры кровяного сгустка и окружающих тканей, тем самым способствуя нормальной регенерации раны.
Коллаген, получаемый из материалов животного происхождения, практически аналогичен коллагену человека, поэтому он вызывает минимальное отторжение.
Помимо создания мембран, коллаген применяется в стоматологии для лечения опущения десен. Его применяют вместе с апатитами для создания имплантантов, а также с костными материалами для восстановления костей челюсти при пародонтозе.
Свойства и предназначение
Коллаген – компонент, способный полностью резорбироваться, что является идеальным качеством продукта в процессе проведения следующих стоматологических манипуляций:
- челюстнолицевая практическая хирургия;
- имплантология;
- пародонтология;
- проведения операций различной степени сложности, направленных на клеточную регенерацию как твердых, так и мягких тканей ротовой полости.
Такая мембрана несет защитную функцию и исполняет роль барьера на пути апикального попадания фрагментов эпителия во внутреннюю полость органа. Она обеспечивает самовоспроизводство костных участков в области аугментации.
При этом участие мягких фрагментов в общих регенерационных процессах костного формирования, минимально.
При соприкосновении с влажной средой продукт меняет цвет и становится почти прозрачным. Плотный волокнистый слой тормозит попадание фибробластов десны и помогает активному разрастанию остеобразующих фрагментов.
Материал отличается предельно низкими антигенными характеристиками и высочайшей прочностью на разрыв.
Показания и противопоказания к коронорадикулярной сепарации зуба, особенности проведения операции.
Читайте здесь, в каких случаях неизбежно хирургическое удаление камня из слюнной железы.
По этому адресу https://www.vash-dentist.ru/hirurgiya/operatsii-na-zubah/provedenie-repozitsii-vyiviha.html вы найдете все самое важное о репозиции зуба.
Что такое барьерные мембраны?
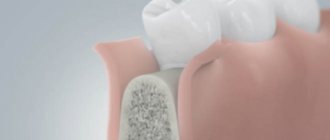
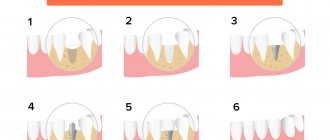
Барьерная мембрана — одно из самых современных и успешных изобретений в стоматологической практике. Такие конструкции активно используются практически во всех оперативных вмешательствах. Барьерные мембраны для костной пластики при имплантации позволяют предотвратить атрофические явления в альвеолярном отростке и способствуют одномоментной успешной фиксации искусственных корней.
Мембрана для костной пластики представляет собой очень тонкую и достаточно эластичную пластинку, которая крепится к кости титановыми штифтами. Таким образом происходит отделение десны от костного материала в процессе формирования натуральной ткани челюсти.
Виды мембран
Существует два типа барьерных мембран, которые широко используются в стоматологии:
- Резорбируемые. Такая конструкция постепенно рассасывается. Она не требует отдельного удаления, то есть дополнительного оперативного вмешательства, а значит приносит меньший травматизм.
- Нерезорбируемые. Мембраны такого типа самостоятельно не рассасываются, из-за чего пациенты нуждаются в дополнительном этапе лечения — удалении конструкции. В большинстве случаев они изготавливаются из титана. Крепятся такие мембраны при наличии серьезного дефицита костной ткани, восполненного гранулами остеогенного материала. После того, как альвеолярный отросток и мягкие ткани десны восстановятся, барьерная мембрана удаляется.
Стоматолог самостоятельно подбирает оптимальную мембрану для конкретного клинического случая. Он должен учитывать, что резорбируемые конструкции недостаточно хорошо фиксируют трансплантаты, поэтому их используют лишь при незначительных атрофиях.
Инновационная методика использования барьерной мембраны требует определенного опыта от стоматолога, а также четких знаний о технике выполнения этапа. Фиксация конструкции проводится следующим образом:
- Выполнение местной или общей анестезии с добавлением седативных препаратов (последний пункт необходим не всегда);
- Разрез наружных мягких тканей десны и отодвигание их от кости альвеолярного отростка;
- Восполнение нужного количества костной ткани одним из выбранных заранее способов;
- Фиксирование современной конструкции из коллагена или металла специальными винтиками из титана к соседним зубам или к самой кости челюсти;
- Обратное укладывание мягких десенных тканей и закрепление их с помощью хирургических швов.
При использовании мембраны, которая не рассасывается, через определенное время практически все этапы повторяются для снятия конструкции.
Обязательным условием для успешного выздоровления пациента является тщательный уход за ротовой полостью в послеоперационном периоде. Человек должен соблюдать личную гигиену во рту и следовать всем рекомендациям стоматолога. Важен также отказ от курения за несколько дней до операции и на весь период реабилитации.
Так как фиксация барьерной мембраны — недешевое удовольствие, то многих пациентов интересует вопрос об альтернативах данной конструкции. В целом, стоимость различных видов и марок такого материала для стоматологических манипуляций значительно варьируется. Но если хирургическое вмешательство требует применения серьезной и надежной конструкции, то не рекомендуется приобретать дешевый аналог, ведь ожидаемого результата он все равно не принесет.
Выполнение костной пластики с фиксацией барьерных мембран доступно не всем стоматологическим клиникам. Отказ от применения таких конструкций повысит вероятность каких-нибудь осложнений, но в целом не повлияет на течение операции и восстановительный этап. Но если есть возможность применения барьерной мембраны для костной пластики при имплантации, то лучше согласиться на ее установку.
КОЛЛОСТ® Материал коллагеновый рассасывающийся ()
Подготовка к работе изделия
Перед применением необходимо блистерную упаковку со шприцем, заполненным «КОЛЛОСТ®» гелем, а также блистерную упаковку с инъекционной иглой, планируемой к применению, выдержать в термостате при температуре 38-40 °С не менее 20 мин до перехода геля в жидкое состояние, с целью обеспечения последующего свободного прохождения геля через иглу. Допускается многократное нагревание шприца с гелем в процессе проведения одной процедуры одному пациенту. Перед каждым последующим нагревом необходимо производить замену иглы.
Перед применением «КОЛЛОСТ®» мембрану поместить на 10-15 минут в стерильный раствор натрия хлорида изотонического 0,9 % для увеличения пластичности. Для лучшего оттока экссудата мембрану следует перфорировать.
Жгут, шарик, порошок не требуют предварительной подготовки. Необходимо учитывать, что порошок при контакте с любыми жидкостями увеличивается в объеме более, чем в 10 раз.
Порядок работы изделия
В связи с потенциальной возможностью развития аллергических реакций при плановом применении рекомендуется проводить тест на наличие гиперчувствительности к медицинскому изделию до начала имплантации. Для этого за 14 дней до применения «КОЛЛОСТ®» необходимо провести внутрикожную аллергическую тест-пробу путём внутрикожной инъекции в область предплечья 0,1 см3 «КОЛЛОСТ®» геля с использованием иглы калибровочного размера 27G. В случае обнаружения аллергической реакции тест-пробу считать положительной, и в таком случае «КОЛЛОСТ®» не применять.
Методику применения и комбинацию различных форм медицинского изделия «КОЛЛОСТ®» определяют индивидуально для каждого пациента в соответствии с клинической картиной, характером, размером и формой дефекта.
Особенности применения «КОЛЛОСТ®» в хирургии
- Очистить рану от фибрина и некротизированных тканей, перевести раневой процесс из хронический стадии в острую. В некоторых случаях эта манипуляция не требует местной анестезии, поскольку выполняется на тканях с нарушенной иннервацией.
- В случае применения «КОЛЛОСТ®» геля, в края раны внутрикожно по всей окружности, а также в дно раны (при необходимости), ввести «КОЛЛОСТ®» гель в количестве 1,5-3,0 см3 в зависимости от размеров раны.
- Мембрану, жгут, шарик, порошок уложить на ложе раны и моделировать по форме раны для обеспечения полного прилегания ко всем стенкам и дну раны. Обеспечить максимально полное прилегание «КОЛЛОСТ®» ко всем стенкам и дну дефекта. При необходимости наложить узловые провизорные швы, которые следует снять через 10-14 дней. При наружном применении на область раны уложить стерильную марлевую салфетку, смоченную раствором натрия хлорида изотоническим 0,9%, поскольку наилучший эффект действия «КОЛЛОСТ®» достигается во влажной среде. В качестве перевязочного материала также могут быть использованы современные интерактивные раневые покрытия — гидроколлоидные или губчатые повязки, которые подбираются в зависимости от степени экссудации».
- Перевязки проводить 1 раз в 5-7 дней. В процессе рассасывания в ране «КОЛЛОСТ®» может приобретать гелеобразную форму или оставаться неизменным. При повторных перевязках остатки материала из раны не удалять.
Особенности применения «КОЛЛОСТ®» в стоматологии
- При малоинвазивном методе лечения хронического пародонтита в пародонтальный карман вводится «КОЛЛОСТ®» гель с антибактериальными препаратами через шприц с затупленной иглой. При этом не требуется предварительная подготовка геля (разогревание). Процедура повторяется через 7 дней и далее через 6 месяцев.
- В хирургической стоматологической практике в дефект помещается медицинское изделие «КОЛЛОСТ®» (выбор формы зависит от дефекта и клинической картины).
Особенности применения «КОЛЛОСТ®» геля в косметологии
- При коррекции носогубных складок, периоральных морщин положение пациента — «сидя» или «полулежа», при введении геля в кожу лба, параорбитальную область положение пациента ‒ горизонтальное.
- Область, подвергающуюся коррекции, очистить от косметических средств и дезинфицировать раствором спирта этилового 70% или другим антисептиком.
- При коррекции морщин рекомендуется применять аппликационную анестезию.
Методы введения «КОЛЛОСТ®» геля
Техника линейного введения
Иглу под углом 30° на всю длину вводят в кожу параллельно линии морщины складки. Гель следует вводить в среднюю/нижнюю часть дермы на заднем ходе иглы при равномерном нажатии на поршень шприца. По мере введения геля морщина/складка должна выравниваться, а к концу процедуры полностью исчезнуть. Введение геля необходимо закончить до момента извлечения иглы из кожи во избежание вытекания материала или попадания в поверхностные слои дермы и в эпидермис. В одну область не рекомендуется вводить более 0,7 см3 материала.
Техника точечных инъекций
Гель вводить в дерму, располагая инъекции вдоль линии корректируемой морщины/складки, не допуская при этом промежутков между отдельными порциями инъецируемого материала. После завершения инъекции обрабатываемую область необходимо тщательно массировать для выравнивания с поверхностью окружающих тканей. При гиперкоррекции массаж должен быть более активный, можно разминать кожу двумя пальцами или прижимать ее к подлежащим костным структурам. При появлении эффекта «побеления» (результата сдавливания кровеносных сосудов, нарушения микроциркуляции и ишемии) следует прекратить инъекцию и активно массировать кожу до порозовения.
Для получения желаемого уровня коррекции может потребоваться несколько процедур. Двухэтапное проведение процедуры особенно рекомендуется пациентам с сильными отеками после инъекции. Дополнительную инъекцию проводят спустя 3-4 недели.
Коррекция морщин
Для коррекции морщин следует использовать линейную, точечную техники введения геля или комбинацию этих двух методов.
Для коррекции горизонтальных морщин лба, морщин на переносице, периоральной области, мимических морщинок “улыбки” вводить «КОЛЛОСТ®» гель 15% в среднюю часть дермального слоя кожи с помощью иглы калибровочного размера 27G в объеме 0,5-1,0 см3. Продолжительность клинического эффекта составляет от 3 до 5 месяцев.
В случае очень тонких поверхностных морщин, при коррекции морщин параорбитальной области вводить «КОЛЛОСТ®» гель 7% в верхнюю часть дермального слоя кожи с помощью иглы 27G. Срез иглы должен быть обращен вниз, особенно при точечных инъекциях. Объем вводимого материала не должен превышать 0,5 см3 в одну зону коррекции. При работе с мелкими морщинками в параорбитальной области, над верхней губой, на щеках и подбородке следует проявлять осторожность и вводить гель равномерно, не допуская гиперкоррекции. Продолжительность клинического эффекта составляет от 1 до 3 месяцев. Повторные корректирующие инъекции проводятся с интервалом 6-8 недель.
Неглубокие морщины над верхней губой корректировать введением геля по линии красной каймы губ (техника описана ниже). При выраженных глубоких морщинах верхней губы проводить дополнительную коррекцию путем введения геля под саму морщинку.
Коррекция складок
Для коррекции носогубных складок вводить «КОЛЛОСТ®» гель 15% в нижнюю часть дермы на границе дермы и гиподермы с помощью иглы 27G в количестве от 0,5 до 1,5 см3 с использованием линейной или точечной техники введения. Продолжительность клинического эффекта составляет от 3 до 5 месяцев. Оставшийся ниточный след от морщины выровнять путем введения «КОЛЛОСТ®» геля 7%.
Коррекция формы лица
Для коррекции формы лица вводить «КОЛЛОСТ®» гель 7% в объеме 1,0-2,0 см3 с использованием точечной техники введения. После завершения инъекций обрабатываемую область необходимо тщательно массировать для выравнивания с поверхностью окружающих тканей. Продолжительность клинического эффекта при однократном введении составляет 3-4 недели. Для поддержания стойкого клинического результата рекомендуются повторные 3-5 процедур введения «КОЛЛОСТ®» геля 7% с периодичностью 1 раз в месяц.
Коррекция атрофических рубцов, стрий
Для коррекции атрофических рубцов вводить «КОЛЛОСТ®» гель 7% при поверхностных дефектах, и «КОЛЛОСТ®» гель 15% ‒ при глубоких с использованием точечной техники введения с помощью иглы 27G. Объем вводимого материала определяется размером рубца.
Длительность косметического эффекта
после введения гелей индивидуальна и зависит от многих факторов: структуры кожи, возраста, стиля жизни пациента, а также от техники инъекций и опыта врача. Обычно повторная процедура требуется через 3-5 месяцев при введении «КОЛЛОСТ®» геля 15%, и через 1-3 месяца — при введении «КОЛЛОСТ®» геля 7%. Клинический опыт свидетельствует, что при повторном введении геля эффект держится дольше. На участках кожи, вовлеченных в постоянные движения, или в областях, где кожа связана с активными мышцами (над переносицей), длительность косметического эффекта может быть меньше обычной.
Рекомендации для пациентов после вмешательства
После введения пациентам «КОЛЛОСТ®» рекомендуется избегать избыточной инсоляции, посещения бани, сауны непосредственно сразу после вмешательства. Проведение косметических или физиотерапевтических процедур в области вмешательства может вызвать ускорение метаболизма изделия или спровоцировать развитие воспалительной реакции.
Показания
Коллагеновые пластинки применяются самостоятельно или вкупе с аугментирующим материалом с целью направленной регенерации тканей (замедленной или моментальной).
ПОДРОБНОСТИ: Сохранение корня зуба при имплантации
Показаниями к применению являются следующие состояния:
- дегисценция (щель в костном канале или в стенке полости зуба);
- восстановление пострэкстракционных альвеол (лунок после удаления зуба);
- лечение дефектов фенестрации (операция по созданию дополнительного отверстия в лабиринте внутреннего уха);
- аугментация гребня челюсти (при деструктивных процессах вследствие длительной утраты зубов);
- различные операции по удалению зубных единиц или их частей (поздние временные зубы, кисты, удаление верхушки корня зуба);
- необходимость восстановления костной ткани вокруг имплантата;
- пародонтальные дефекты костной ткани;
- необходимость восстановления гребня челюсти для последующего протезирования;
- хирургические дефекты костной ткани и костной стенки;
- необходимость восстановления костной ткани в основании синусового узла и поддержки слизистой оболочки носа.
Несмотря на бесспорные преимущества коллагена и мембранной технологии в принципе, она имеет ряд ограничений к применению.
Абсолютными противопоказаниями к применению коллагеновых пластинок являются:
- наличие инфицированных ран (закрытие их натуральным продуктом усугубит развитие инфекции);
- аллергия на животный коллаген в анамнезе пациента (если есть аллергия на определенный животный белок, подбирается альтернатива).
Относительными противопоказаниями являются:
- заядлое интенсивное курение;
- хронические инфекции;
- аутоиммунные заболевания;
- лечение лучевой или волновой терапией;
- длительная гормональная (кортикостероидная) терапия;
- метаболические заболевания в степени декомпенсации.
Показания к применению
– для создания механического барьера, предупреждающего миграцию мягких тканей в костный дефект при хирургических вмешательствах;
– на пародонте;
– заполнение дефектов после цистэктомии, резекции корня;
– заполнение дефектов после удаления кист;
– закрытие перфораций гайморовой пазухи и прободений нижне-челюстного канала;
– в качестве механического барьера, предотвращающего апикальную миграцию десневого эпителия;
– при реконструкция альвеолярного отростка;
– при челюстно-лицевых операциях для закрытия дефектов мягких тканей;
– в качестве стабилизатора сгустка;
– для удержания костнопластических материалов в области дефекта;
– для увеличения размеров альвеолярного гребня (аугментация)
Что такое барьерные мембраны?
Виды мембран
Барьерная мембрана выполняет сразу несколько функций, способствующих выздоровлению пациента. Конструкция надежно фиксирует остеогенный материал в том месте и положении, куда его установил стоматолог. Также мембрана не пропускает разрушающие кость клетки — остеокласты, которые в норме отвечают за баланс обменных процессов в альвеолярном отростке.
Показания для использования барьерной мембраны:
- Предотвращение рассасывания костной ткани в альвеолярном гребне после удаления зуба (если лечение не выполняется сразу и пациенту придется некоторое время убрать нагрузку с данного участка);
- Любой из видов костной пластики (удерживание костнопластического материала);
- Имплантация зубов с одномоментной костной пластикой (армирующая функция);
- Выполнение лоскутных оперативных вмешательств при пародонтите.
Барьерные мембраны появились не так давно, а потому их стоимость остается высокой. Стоматологи принимают решение в зависимости от финансового состояния пациента и иногда могут отказываться от их применения. В целом, использование барьерной мембраны позволяет лучше контролировать результат костной пластики и уменьшить вероятность развития неблагоприятных исходов лечения.
Применение для регенерации тканей
Использование продукта в целях регенерации основано на главном преимуществе материала – его способности к активизации в организме человека процессов естественного восстановления на клеточном уровне.
Пи этом мембраны практически никогда не отслаиваются от стенок восстанавливаемого фрагмента, что делает эффект от такой терапии на порядок выше.
Лечебный результат достигается за счет:
- хемотаксического фибробластного влияния на опоясывающие фрагменты раны;
- являясь качественным гемостатиком, элемент стимулирует процессы кроветворения, ускоряет их коагуляцию и быстро купирует кровотечение;
- активизирует пролиферацию, миграцию и адгезию клеток.
Различные по структурному составу, количеству волоконных фрагментов, времени резорбции, коллагеновые мембраны прекрасно справляются со своей регенерирующей функцией, что полностью оправдывает их применение в данной области стоматологии.
Основания для проведения секвестрэктомии при остеомиелите и суть метода.
В этой статье мы расскажем о показаниях к проведению остеосинтеза челюсти.
Пройдите по ссылке https://www.vash-dentist.ru/hirurgiya/operatsii-na-zubah/udalenie-kapyushona-mudrosti.html, чтобы выяснить, в каких случаях неизбежно удаление капюшона над зубом мудрости.
Преимущества использования
Современные материалы просты в применении, не требуют наложения швов, сохраняют барьерную функцию на весь период заживления раны и являются достаточно прочными, чтобы успешно использоваться в хирургии. Многослойная структура одновременно позволяет продукции быть тонкой и сохранять барьерную функцию.
Благодаря тому, что коллаген в ходе процесса заживления становится естественной частью окружающих тканей, риск воспаления и инфицирования минимален, и проводить повторное хирургическое вмешательство с целью извлечения изделия не требуется.
Это комфортно для пациента и позволяет быстрее заживить раны, полученные в ходе стоматологических манипуляций.
Коллаген является естественным для организма человека веществом, поэтому он практически не вызывает отторжения и позволяет десневой ткани восстановиться в более прочную и здоровую структуру.
Преимущества
В силу ряда специфических факторов, коллаген считается одним из самых совместимых с природными тканями, материалом, для производства мембран. Причем биосовместимость касается не только самого компонента, такими же характеристиками обладают и продукты его распада.
Немногим известно, что присутствие этого материала в естественном виде в организме человека достаточно распространено — порядка 60% от всего объема белковых формирований десневых соединительных тканей составляет именно он.
При этом вещество характеризуется минимальным проявлением антигенных свойств.Эта особенность позволяет без последствий переносить коллагены, например, из организма животных, человеку.
Их расщепление возможно лишь под влиянием редких ферментов. Элемент принимает активное участие в гемостатических процессах, что способствует скорейшему заживлению раны и стабилизации структурного содержания опоясывающих ее, тканей.
Еще один, не менее важный плюс – хемотаксический эффект на деятельность и качественное состояние перидонтальных клеточных фрагментов. В результате оголения мембраны при естественном краевом расхождении, материал быстрее расщепляется, не препятствуя при этом заживлению путем вторичного натяжения. Воспалительные проявления в такой клинической ситуации не наблюдаются.
Кроме того, являясь природным гемостатиком, компонент оказывает связующее действие на поврежденные стенки капилляров и кровеносных сосудов, напрямую взаимодействуя с тромбоцитами на поверхностно-рецепторном уровне.
Недостатки
В редких случаях использования коллагеновой мембраны возможно возникновение аллергических реакций, т. к. коллаген имеет животное происхождение.
Как и любое хирургическое вмешательство, операция с последующей установкой изделия может повлечь за собой некоторые осложнения – например, болевой синдром, отек, отторжение материала, некроз и т.д.
Эти последствия не связаны с особенностью коллагеновой продукцией – они обусловлены квалификацией врача и особенностями организма пациента.
Противопоказания
Противопоказаниями, при которых применение продукта категорически недопустимо, являются:
- инфекционные процессы в полости рта в острой стадии прогрессирования, а так же любые проявления воспалительного характера в зоне проведения имплантации – как с острым, так и хроническим течением заболевания;
- диагнозы общего характера, когда челюстно-лицевая хирургия не проводится по объективным причинам, а также при наличии противопоказаний к пародонтологии, хирургической стоматологии, эндодонтологии и протезированию путем имплантации;
- индивидуальная непереносимость элементов свиного коллагена, способная вызвать острую аллергическую реакцию.
Модернизированные материалы Bio-Gide
Одной из самых широко используемых мембран в стоматологии является двухслойная конструкция Bio-Gide, которая рассасывается. Она производится из коллагеновых волокон, прошедших множество различных обработок, благодаря чему идеально совместима с антигенной структурой человека. Такие мембраны изготавливают из специально отобранных тканей крупного рогатого скота.
Особенности такой мембраны:
- Наличие двух слоев с разными поверхностями;
- Обращение пористой поверхности к костной ткани, что улучшает восстановление альвеолярного отростка;
- Предлежание плотной поверхности в мягким тканям десны препятствует врастанию фиброзной (грубой соединительной) ткани в прооперированный участок;
- Высокая биосовместимость мембраны с натуральными тканями организма;
- Постепенное (в течение полугода) рассасывание мембраны путем ферментативного воздействия, без образования вредных для организма кислот и раздражения прооперированного участка;
- Разбухание конструкции после установки и формирования базиса (основы) для регенерирующей костной ткани альвеолярного гребня;
- Низкая вероятность развития воспалительного процесса (но она все же есть, поэтому следует придерживаться правил ухода за полостью рта).
ПОДРОБНОСТИ: Наращивание костной ткани при имплантации зубов
После фиксации мембраны данного типа лечение продолжают только через 5-6 месяцев. Следует дождаться не только рассасывания структуры конструкции, но и полного приживления костнопластического материала.
Установка барьерной мембраны Bio-Gide не дает каких-либо побочных эффектов, а осложнения не отличаются от таких же при костной пластике. Среди противопоказаний можно отметить активный воспалительный процесс и отсутствие применения при имплантации костнопластического материала, который является обязательным условием для крепления мембраны.
Стоматологические, или барьерные, мембраны, являют собой тонкую пленку из волокон коллагена, которая специальным образом крепится к поврежденным участкам кости на челюсти. Использование данного материала позволяет избежать дальнейшего разрушения и вымывания костной ткани, зафиксировать материалы, применяемые для наращивания костей, укрепить подвижные зубы при проведении различных операций.
Применение мембран в стоматологии
На сегодняшний день мембрана при имплантации зубов входит в список современных медицинских достижений. Ее применение делает наращивание кости надежным и безопасным. Она особенно востребована при восстановлении больших объемов кости, так как она хорошо препятствует ее атрофии и потере. Не секрет, что костные ткани долго восстанавливаются, а эта пленочная конструкция ускоряет данный процесс.
Главная ее задача – не допустить соприкосновения остеотропного препарата, что укладывается на кость, с внутренней десневой стороной. Иначе не будет полноценного роста тканей кости. Для увеличения кости используются такие материалы, как костная ткань пациента или животного, а также донорская твердая ткань или искусственные материалы.
Если выполнено оперативное вмешательство по удалению участка десны, пленка ставится на новые зоны челюсти и проводится сшивание десны поверх них. Таким образом, микроорганизмы не проникают в открытую рану. Применение пленок барьерного вида требует от дантиста-хирурга и отменного владения навыками оперирования, и опыта работы на специальной стоматологической технике.
Для восстановления мягких тканей изделие используется без предварительной обработки, сразу из упаковки.
Врачом оценивается область дефекта, и он подрезает лоскут изделия до подходящего размера. Материал накладывается на область дефекта и спонтанно прилегает к тканям. В случае необходимости накладываются швы.
Материал может использоваться в качестве восполнения мягких тканей, если нет возможности установить аутогенный трансплантат (например, если есть повышенные риски, связанные с забором мягких тканей у пациента).
Изделие в данном случае обеспечивает структуру направляющей шины, увеличивая объем и способствуя врастанию мягкой ткани.
Клетки ткани занимают пространство в пористой структуре изделия, а с ее абсорбцией заполняют все необходимое пространство.
Популярные производители
На сегодняшний день существует множество компаний, выпускающих коллагеновую продукцию. Мы перечислим наиболее известные из них, которые используют ветеринарный контроль и гарантируют высокое качество и безопасность производимого материала.
Collprotect
Collprotect – это материал натурального происхождения, обладающий шероховатой трехмерной структурой.Ее применение позволяет добиться контролируемой оптимальной регенерации тканей.
Время полного рассасывания материала занимает приблизительно 2-3 месяца, что позволяет добиться предсказуемого и управляемого заживления раны и поддержки сгустка крови.
Продукция Jason имеет натуральное происхождение и оптимизирована для применения в стоматологии.
Барьерная функция сохраняется в течение 3-6 месяцев, а сам материал имеет малую толщину при сохранной натуральной структуре.
Использовать можно как сухим, так и влажным методом, отлично адаптируется к контурам поверхности и не слипается после регидратации. Jason имеет высокую прочность и устойчива к разрывам и иным повреждениям.
Alpha-Bio’s GRAFT Collagen Membrane произведена из тканей свиной сердечной сумки и подвержена стандартизируемому процессу очистки, что обуславливает ее высокую совместимость с тканями человеческого организма.
При полном пропитывании кровью и экссудатом продукт полностью повторяет контуры раны, надежно фиксируясь и способствуя формированию кровяного сгустка.
Минус материала состоит в необходимости наложения швов. Срок полной резорбции материала составляет 12 месяцев.
В видео представлена дополнительная информация по теме статьи.
Использование для костного восстановления
Являясь природным компонентом высокой степени очистки, мембраны из данного материала успешно применяются при костном восстановлении.
Имея матричную трехмерную структуру и отличную биосовместимость, его естественный состав помогает качественно восстанавливать твердые костные фрагменты.
Продукт имеет две стороны — гладкую и шероховатую. Гладкая поверхность интенсивно заживляет раны, а шероховатая – активизирует клеточный костный рост.
Может использоваться как самостоятельно, так и в комплексе с клеточным материалом пациента.
Основное преимущество использования – улучшение костного новообразования и минимальное травмирование рабочей площади. Кроме того, она является препятствием к росту опоясывающих мягких фрагментов, у которых эти процессы происходят намного быстрее.
В видео представлен процесс применения коллагеновой мембраны при костной пластике.
Выводы
Коллаген оказался настоящей находкой для стоматологии. Обладая исключительной биосовместимостью и низкой антигенностью, он позволяет контролируемо и эффективно производить заживление тканей после различных манипуляций, избегая травматичности ввиду отсутствия необходимости в повторном вмешательстве для извлечения барьерного материала.
Коллаген является натуральным гемостатиком, который формирует кровяной сгусток, одновременно оставляя достаточное место для роста костной ткани, что предполагает более физиологичный процесс регенерации.
Использование коллагеновых мембран существенно повышает качество жизни и комфорт пациента, а также обеспечивает безопасность послеоперационного периода.
- Мембрана при имплантации зубов в СПб – Цена на установку титановой мембраны при имплантации
- Имплантация зубов под наркозом
- Стоматологические инструменты для имплантации — Купить стоматологические инструменты для импланталогии в Москве
- Компьютерная томография при имплантации зубов; КТ зубов в Москве; Что это такое?