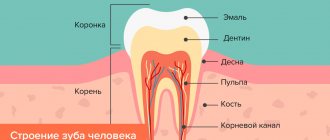
8)Характер расположения зубов
Стадия пятна:
На поверхности эмали определяется тусклая, матово-белое меловое пятно, имеет четкие границы. Иногда может преобразоваться в желтоватый или темнокоричневый оттенок (в зависимости от питания). Происходят морфологические изменения в эмали зуба. Процесс (при белом пятне) обратим, также возможна остановка развития (особенно при пигментном пятне) или переход в поверхностный кариес.
◊ Очаговая дис- и деминерализация поверхностных слоёв эмали.
◊ Расширение межпризменных пространств (проницаемость эмали при этом резко возрастает, что создаёт ещё более благоприятные условия для проникновения микроорганизмов).
◊ Границы призм нечёткие (это хорошо видно при поляризационной микроскопии), часть их распадается в виде аморфного детрита.
◊ Глубокие слои эмали интактны.
Стадия поверхностного пятна
. Характерно нарастание деминерализации и разрушения эмали с образованием в ней полости. Эмалево-дентинное соединение, дентин сохранены. Прогрессирование процесса разрушения эмали. Исход — реминерализация (стабилизация процесса), переход в средний кариес.
◊ Деминерализация и деструкция, расширение и заполнение микрофлорой межпризменного вещества.
◊ Смещение эмалевых призм, нарушение их упорядочивания.
◊ Деминерализация, деструкция, беспорядочное ориентирование призм эмали, детрит с микрофлорой.
◊ В дентине — мёртвые пути (тонкие полосы на шлифе), интратубулярный склероз (петрификация) из-за повреждения отростков одонтобластов.
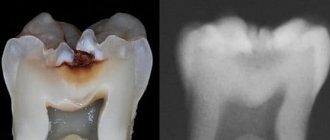
● Стадия среднего кариеса
(caries media). Макроскопически видна чёткая конусовидная полость с разрушением эмалево-дентинного соединения и вовлечением дентина. В области дна полости определяют зоны размягчённого, интактного, прозрачного, репаративного дентина. Исход — переход в глубокий кариес, пульпит.
◊ Зона размягчённого дентина (зона распада и деминерализации). Содержит детрит (некротические массы, микробы). Полные деминерализация, дистрофическая деструкция отростков одонтобластов, нервных волокон, коллагена. Дентинные трубочки расширены, содержат микрофлору.
◊ Зона интактного (неизменённого) дентина. Строение сохранено, присутствуют микробы в дентинных трубочках, разрушение органического содержимого.
◊ Зона прозрачного дентина. На шлифе зуба — гиперминерализация, компенсаторный перитубулярный (стеноз трубочек, облитерация, атрофия отростков одонтобластов, нервных волокон) и интратубулярный (обызвествление периодонтобластического пространства, кальциноз отростков одонтобластов) склероз. Данная зона при остром течении кариеса отсутствует.
◊ Зона репаративного дентина (заместительного, вторичного, иррегулярного). Дентин неравномерен, слабо минерализован. Дентинные трубочки имеют неправильный ход, либо отсутствуют. Одонтобласты в меньшем количестве и дезориентированы. Присутствуют париетальные и интрамуральные дентикли.
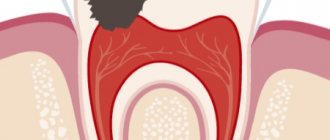
● Глубокий кариес
(caries profunda). Формируется обширная полость (каверна) с чёткими плотными (при медленно прогрессирующем течении) или неровными податливыми (при быстром развитии) краями. Граница между полостью и пульпой может быть нарушена (перфорирующий кариес). Микроскопически определяются слои дна: размягчённый дентин, интактный дентин и гиперминерализованный репаративный дентин. Последние зоны обычно невыраженные. Исход — развитие осложнений: пульпит, периапикальный периодонтит, одонтогенный сепсис.
Клинические проявления глубокого кариеса
Клиника глубокого кариеса характеризуется причинными болями, преимущественно, от температурных раздражителей (больше от холодного). Границы отсутствия болевой реакции сужаются: от 20—25° до 40—45° С. После удаления раздражителя боли прекращаются.
Сами по себе полости в пришеечной области наиболее чувствительны, так как слой дентина тонок, входное отверстие широкое, раздражители легко в них проникают. Однако достаточно часто в такие полости врастает гиперплазированная десна, что приводит к закрытию входа в полость и «смазыванию» клинической картины.
При остром течении глубокая кариозная полость на жевательной поверхности имеет подрытые края эмали, много светлого размягченного дентина, экскавация которого резко болезненна. При хроническом течении входное отверстие в кариозную полость широко раскрыто, на дне пигментированный, незначительно декальцинированный дентин. Болевые ощущения не резко выражены.
Следует отметить, что клинические проявления и диагноз глубокого кариеса обусловливаются не абсолютной глубиной кариозной полости от поверхности зуба до ее дна, а расстоянием от ее дна до пульпы зуба с учетом возрастных отложений вторичного дентина и заместительного третичного. Поэтому главным критерием для постановки диагноза являете характер болевых ощущений.
Причины возникновения
В истории стоматологии известно около четырехсот теорий возникновения кариеса. В числе признанных – химико-паразитарная, физико-химическая, трофическая, однако ни одна из них полностью не объясняет этиологию заболевания. Сегодня считается, что патология развивается на фоне взаимодействия цепочки внутренних и внешних факторов. Так бывает, когда в эмали процессы деминерализации преобладают над реминерализацией. Считается, что развитие кариеса напрямую связано с микрофлорой в полости рта, где обитают стрептококки.
Происхождение заболевания
Для того чтобы понять механизм воздействия патологии на тот или иной организм следует рассмотреть этиологию и патогенез кариеса, его классификацию и клиническую картину.
Из вступления к статье стало понятно, что кариес можно отнести к индивидуальным заболеваниям, которое полностью зависит от организма человека, анатомической и генетической предрасположенности.
К примеру, известен факт, что кариес образуется исключительно в местах, где природой заложено скопление микробного налета и твердого камня. У каждого человека в силу строения челюсти и зубного ряда эти места могут отличаться.
Также поражение чаще охватывает жевательную зону эмали – в заметных всем выемках, созданных колбооразными фиссурами, скапливается кариесогенная микрофлора и появляется так званая «микробная бляшка».
Кариес образуется исключительно в местах, где природой заложено скопление микробного налета и твердого камня
Также анатомическое строение зубного ряда (узкие промежутки между зубами) способствует скоплению пищи, а это, как известно, прямой источник кариозных бактерий.
Что касается анатомической предрасположенности, то нельзя не отметить плотность, качество и здоровье самой эмали, возможность формирования на ней органического покрытия (пелликула). Чем сильнее и выносливее эмаль к механическим, температурным и вкусовым раздражителям, вызывающим микротрещины, тем ниже шанс появления гнилостных процессов в ней.
Интересно, что даже слюнные железы и качественный состав секрета, а также особенности приема пищи (жевание на одну сторону, кусание определенной стороной зубов, неравномерное распределение нагрузки из-за установленных протезов или имплантов) напрямую влияют на шанс возникновения кариеса.
Помимо анатомической предрасположенности существуют и другие индивидуальные факторы, повышающие шанс развития заболевания.
- Географический признак. Ученые установили, что в каждом государстве шанс заболевания кариесом будет сильно отличаться. К примеру, наиболее рискуют жители Северной Америки и Болгарии, а вот нигерийцам беспокоиться не о чем (всего 2% риска болезни). Страны СНГ в основном занимают среднюю позицию (50-99% риска). Что же в географии страны может влиять на развитие зубных болезней? Прежде всего, это климатические условия, которые формируют минеральный состав почвы (соответственно, растительной и животной пищи) и, что самое важное, воды.
Известен факт, что содержание фтора в проточной воде напрямую влияет на возможность появления так званых «дырок» — чем выше содержание микроэлемента, тем ниже риск.
Географический признак – один из повышающих шанс развития кариеса - Выбор профессии. Многие люди, выбирая место работы, не задумываются о возможных специфических последствиях для здоровья. Работая в условиях предприятий, заводов и фабрик, где регулярно применяются различные щелочные и кислотные соединения, существуют химические отходы и т.д., пациент рискует не только здоровьем зубов, но и всего организма в целом. К слову, даже профессия кондитера повышает шанс возникновения гнилостных процессов на зубах.
- Возраст. Этиология кариеса никак не может проигнорировать факт, что до 2-3 лет жизни ребенок практически не подвержен риску возникновения кариеса, в то время как в подростковом возрасте шанс составляет более 60%. Интересно, что после 40 лет этот показатель снова снижается.
Нельзя не отметить, что в детстве и юношестве на развитие патологии влияют дополнительные факторы:
- изменение эндокринной системы и гормонального фона, что связано с половым созреванием;
- возможные нарушения работы печени и ЖКТ;
- низкий показатель фтора и кальция в организме;
- сопутствующие заболевания ротовой полости, а также системные;
- изменение качественного состава слюны и эмали;
- стоматологические патологии (нарушение прикуса, установка брекет-систем и т.д.).
- Половой признак. Ученое сообщество признало, что женщины чаще страдают зубными болезнями, чем мужчины, что вполне логично. Беременность, период лактации и другие серьезные изменения в женском организме (климакс) в первую очередь «ударяют» по состоянию зубов, волос, ногтей и другим эстетическим показателям.
Также нельзя скрывать факт, что женщины гораздо чаще употребляют кондитерские изделия, которые резко повышают шанс гнилостных процессов на эмали.
Среди прочих причин, вызывающих заболевания, можно отметить следующие:
- несбалансированный рацион (преобладание разрушающих эмаль сладких, кислых и твердых продуктов);
- неграмотная и нерегулярная гигиена полости рта;
- нарушение метаболизма;
- недостаток в оргазме определенных микро- и макроэлементов, минералов, витаминов;
- генетическая предрасположенность к кариесу;
- особенности формирования зубного ряда в период закладки, прорезывания, смены и т.д.
Патогенез кариеса: механизм развития болезни
Стрептококки образуют колонии в полости рта – так называемые зубные бляшки. Этот процесс проходит три стадии:
- Образование бесклеточной органической пленки на поверхности эмали – пелликулы. Процесс занимает до нескольких часов. Основа пленки – гликопротеиды и другие белки в составе слюны.
- Сбор микроорганизмов и эпителиальных клеток на поверхности пелликулы с последующим ростом бактериальных колоний. Продолжается в течение нескольких суток.
- Образование зрелой зубной бляшки.
Зубная бляшка включает до 70 % микроорганизмов и имеет сетчатую структуру с полупроницаемыми свойствами. В нее легко проникают углеводы, оказывающие разрушительное воздействие на зуб.
Как происходит разрушение эмали
Во время приема углеводной пищи микрофлора зубной бляшки моментально усваивает сахариды. Это приводит к «метаболическому взрыву» и резкому увеличению кислотности. По истечении получаса кислотная среда нейтрализуется слюной, но при повторном вводе углеводов уровень pH под бляшкой снова снижается, что приводит к повреждению эмали из-за повышения ее проницаемости.
На фоне образования органических кислот на эмали усиливается деминерализация, микропространства между кристаллами эмалевых призм увеличиваются. Это способствует более интенсивному проникновению микроорганизмов и продуктов их жизнедеятельности в микродефекты эмали. Образуется конусообразный очаг поражения, который распространяется и в глубину зуба. Спустя какое-то время поверхностный слой эмали растворяется – кариес прогрессирует и может привести к удалению молочного зуба, если не предпринять мер.
Как влияет резистентность зубов на патологические процессы
Резистентность – это способность зуба противостоять внешним воздействиям. Она зависит от множества факторов:
- типа гидроксиапатита эмали, правильности закладки белковой матрицы, степени минерализации матрицы, взаимодействия минеральных фаз и белковой;
- наличия в эмали дефектов, регулярности ее структуры, электрического заряда на поверхности, который препятствует или способствует адсорбции микроорганизмов;
- рельефа эмалевой поверхности, глубины и формы фиссур, характера пелликулы;
- типа строения черепа, челюстей, прикуса, близости расположения зубов и величины промежутков между ними и т. д.;
- функционирования слюнных желез;
- пищевых особенностей и соматического здоровья.
Структура эмали формируется на генетическом уровне и зависит от процессов минерализации.
Слюна
Слюна представляет собой среду, в которой зубы находятся постоянно. При благоприятных условиях в ней гармонично происходят процессы деминерализации и реминерализации. При нарушении ее состава происходит сбой. В комплексе с другими кариесогенными факторами изменение состава слюны провоцирует образование новых очагов.
Изменение состава слюны в неблагоприятную сторону происходит после приема сахара и легкоусваиваемых углеводов. Чтобы избежать этого процесса, необходимо устранить из рациона углеводы либо избавиться от зубных бляшек.
Другие патологические причины, способствующие развитию кариеса
Решающее значение для здоровья эмали имеет состояние матери во время вынашивания ребенка. При токсикозе, нарушениях углеводного обмена, заболеваниях ЖКТ и щитовидной железы, хронической гипоксии минерализация временных зубов у ребенка в утробе замедляется.
Особенно часто кариес возникает сразу после прорезывания зубов у недоношенных детей, находящихся на искусственном вскармливании, а также тех, кто перенес серьезные болезни в течение первого года жизни. Твердость зубных тканей зависит от состояния пищеварительного тракта ребенка, количества фтора в питьевой воде, сопутствующих болезней во время первых лет жизни.
На растворимость эмали влияет даже состояние пульпы. Если последняя сохраняет высокую функциональную активность, эмаль останется твердой. В свою очередь, состояние пульпы ухудшается после перенесенных инфекционных заболеваний. У таких детей и взрослых кариес развивается чаще и более интенсивно, что связано со снижением иммунологической реактивности организма.
Часть 1. Лечение кариеса зубов с применением современных инструментов и пломбировочных материалов
В настоящее время появились предпосылки для пересмотра некоторых положений практической кариесологии. Это связано с тем, что, с одной стороны, сформировались взгляды на этиологию кариеса, появились новые пломбировочные материалы с принципиально иными свойствами, улучшилось обеспечение стоматологических учреждений оборудованием, инструментами, медикаментами. С другой стороны, повысились требования к качеству оказываемой стоматологической помощи населению. Широкое распространение платного лечения повысило ответственность врача-стоматолога за качество его работы, создало материальную заинтересованность в повышении своего профессионального уровня.
Вместе с тем необходимо отметить, что, к сожалению, вопросы препарирования кариозных полостей, свойств и методик применения современных материалов в большинстве учебников, руководств и пособий отсутствуют или освещены явно недостаточно.
Вышедшая в 1994 и переизданная недавно монография А.Ж.Петрикаса «Оперативная и восстановительная дентистрия» рассчитана в первую очередь на врачей, имеющих опыт практической работы. Некоторые ее разделы трудны для усвоения студентами, только начинающими изучать стоматологию. К тому же тираж ее быстро разошелся, и эта книга отсутствует в библиотеках вузов и лечебных учреждений.
В учебнике «Терапевтическая стоматология» под редакцией проф. Е.В.Боровского (1997) больше внимания уделено вопросам этиологии, патогенеза, клиники различных стоматологических заболеваний. Вопросы же лечения кариеса зубов рассмотрены схематично, с общеклинической точки зрения. Современным пломбировочным материалам и методикам их клинического применения посвящено всего 20 страниц.
«Атлас по фантомному курсу терапевтической стоматологии» (Магид Е.А., Мухин Н.А., Маслюк Е.Е., 1997) отличается хорошим полиграфическим исполнением, наглядностью, глубоким освещением ряда вопросов фантомного курса (эмбриологии, анатомии, гистологии зубов, челюстной системы, оснащения и оборудования стоматологического кабинета). Вместе с тем, в нем недостаточно четко освещены некоторые вопросы тактики и техники препарирования кариозных полостей, неполно описаны современные пломбировочные материалы, адгезивные системы, техника их клинического применения.
Большой теоретический и практический интерес представляет вышедшая в 1997 году монография И.М.Макеевой «Восстановление зубов свето-отверждаемыми композитными материалами», однако она предназначена в первую очередь для врачей, имеющих опыт работы с композитами, и рассчитана скорее на совершенствование практических навыков и углубление теоретических знаний, а не на студенческую аудиторию.
Достаточно полно и квалифицировано освещены вопросы этиологии, клиники и профилактики кариеса зубов в монографии Л.М.Лукиных «Кариес зубов» (1999), однако вопросы стоматологического материаловедения, техники препарирования и пломбирования кариозных полостей в ней отражены, по нашему мнению, недостаточно подробно.
Журнальные статьи, хотя и несут полезную информацию, освещают лишь отдельные вопросы кариесологии. Публикации эти носят отрывочный характер и, как правило, описывают материалы одной какой-либо фирмы-производителя.
В первой части книги авторы стремились осветить современные подходы к препарированию и пломбированию кариозных полостей. Главный акцент при этом сделан на свойствах и методике применения пломбировочных материалов как традиционных, так и новейших, только появившихся на российском стоматологическом рынке. У некоторых читателей может возникнуть вопрос: «Почему мало внимания уделено этиологическим аспектам кариеса?» Ответить можно так: эта книга — практическое руководство для врачей и студентов-стоматологов; методы лечения в ней излагаются именно на основе современного понимания этиологии и патогенеза кариеса зубов; последние же нашли достаточно полное отражение в статьях, монографиях и учебниках, вышедших не так давно.
Мы отдаем себе отчет в том, что многие наши рекомендации, особенно касающиеся техники препарирования кариозных полостей, не будут сразу однозначно приняты терапевтами-стоматологами, поэтому мы готовы к конструктивной дискуссии, так как считаем, что наши основные цели совпадают — повысить качество оказания стоматологической помощи, поднять престиж специалиста — врача-стоматолога.
ГЛАВА 1. КАРИЕС ЗУБОВ
Кариес зубов — сложный, медленно развивающийся и медленно текущий патологический процесс в твердых тканях зуба, возникающий в результате сочетанного воздействия неблагоприятных внешних и внутренних, общих и местных факторов, характеризующийся в начале своего развития очаговой деминерализацией неорганической части эмали, разрушением ее органического матрикса и заканчивающийся, как правило, деструкцией твердых тканей зуба с образованием дефекта (полости) в эмали и дентине, а при отсутствии лечения — воспалительными осложнениями со стороны пульпы и периодонта.
1.1. Этиология и патогенез кариеса
Проблема этиологии кариеса зубов в принципе признается решенной большинством исследователей. Считается, что причиной кариеса является микрофлора полости рта. Микробная (инфекционная) теория всесторонне и многократно доказана как экспериментально, так и клинически. Другие же теории и концепции скорее отражают значение тех или иных звеньев патогенеза указанного заболевания.
Согласно современным взглядам, кариес возникает в результате патогенного воздействия микробной «зубной» бляшки на эмаль зуба. Не останавливаясь на структуре и метаболизме этого назубного образования, отметим лишь важнейший момент — при приеме легкоусвояемой углеводистой пищи происходит ее ферментация микрофлорой «зубной» бляшки с образованием органических кислот. При этом концентрация кислот на поверхности эмали возрастает в десятки раз и становится достаточной для растворения ее неорганической основы — кристаллов гидроксиапатита. В дальнейшем микроорганизмы разрушают и органический матрикс эмали.
В целом же для возникновения и развития кариеса необходимы три условия:
1) наличие кариесогенной микрофлоры;
2) поступление с пищей и задержка на поверхности эмали зубов легко усвояемых углеводов;
3) снижение кариесрезистентности (устойчивости к воздствию кариесо-генных факторов).
Нам представляется, что именно в индивидуальной кариесрезистентности следует искать ответ на вопрос: «Почему зубная бляшка образуется у всех людей, а кариес у них развивается далеко не всегда?» По-видимому, при возникновении кариеса имеет место пороговый эффект, при котором интенсивность кариесогенного воздействия «зубной» бляшки превосходит кариесрезистентность.
Под кариесрезистентностью понимают устойчивость организма и тканей зуба к возникновению кариеса зубов. В.К.Леонтьев (1994) приводит большое количество факторов, влияющих на резистентность к кариесу.
На молекулярном уровне резистентность зубов к кислотным воздействиям зависит от типа гидроксиапатита эмали, включений микроэлементов в составе гидроксиапатита, наличия вакансий в структуре кристаллов, степени минерализации эмали, правильности формирования и закладки белковой матрицы, взаимодействия белковой и минеральной составляющих эмали.
На уровне ткани (эмали зубов) резистентность зависит от регулярности структуры эмали, наличия и числа дефектов в ней, характера формирования эмалевых волокон и пучков, особенно при их выходе на поверхность, от мозаичности электрического заряда эмали, препятствующего или способствующего адсорбции микроорганизмов на ее поверхности.
На уровне зуба как органа резистентность к кариесу определяется строением поверхности эмали, формированием на ней пелликулы (приобретенной тонкой органической пленки, пришедшей на смену насмитовой оболочке), ее взаимодействием с поверхностью зуба, глубиной и формой фис-сур зубов.
Фиссуры представляют собой складки эмали между жевательными буграми. Они могут быть более или менее глубокие. В зависимости от этого различают «открытые» и «закрытые» фиссуры. Крайним вариантом закрытой фиссуры является колбообразная (рис. 4).
В «закрытых» и особенно в колбообразных фиссурах создаются крайне благоприятные условия для образования и существования микробной «зубной» бляшки. Именно эти участки зубов являются «излюбленными» местами развития кариозного поражения.
На системном уровне (зубочелюстная система) резистентность к кариесу зубов зависит от типа строения лицевого скелета, челюстей, прикуса и тесноты расположения зубов, величины межзубных промежутков.
На организменном уровне резистентность к кариесу зависит от функционирования слюнных желез, степени смывания и очищения с помощью слюны поверхности зубов, воздействия иммунологических и противоми-кробных факторов в ней, ряда психологических аспектов (жевательной лености, особенностей жизни).
Как справедливо указывают Е.В.Боровский и В.К.Леонтьев (1991), «… практически каждый из приведенных выше факторов зависит от общего состояния организма, его реактивности и резистентности».
На групповом и популяционном уровне резистентность зубов к кариесу зависит от процесса редукции зубочелюстной системы человека, неблагоприятных воздействий отдельных факторов цивилизации (особенности диеты, приготовление пищи, внедрение углеводов).
Следует отметить, что ряд из перечисленных факторов создает генетическую предрасположенность к кариесу зубов (степень выраженности редукции зубочелюстной системы, строение челюстей, зубов, прикуса, состав и строение их тканей).
Следует помнить, что перечисленные выше факторы кариесрезистентно-сти действуют не только в детском возрасте, но и у взрослых.
Нам представляется, что именно с учетом индивидуальной кариесрезис-тентности следует строить не только профилактические мероприятия, но и составлять план санации полости рта, выбирать тактику препарирования кариозной полости и пломбировочные материалы, определять сроки контрольных осмотров, давать гарантию на качество лечения.
1.2. Классификация кариеса
Наибольшее распространение и признание среди стоматологов в настоящее время получили классификация кариозных полостей по их локализации (Black) и классификация кариеса в зависимости от глубины поражения.
Согласно Black, различают следующие классы кариозных полостей:
Класс I. Полости, расположенные в ямках и фиссурах на жевательной поверхности моляров и премоляров, язычной поверхности верхних резцов и в вестибулярной и язычной бороздах моляров, связанных с жевательной поверхностью.
Класс II. Полости на контактных (апроксимальных) поверхностях моляров и премоляров.
Класс Ш. Полости на контактных (апроксимальных) поверхностях резцов и клыков, которые не требуют удаления и восстановления режущего края.
Класс IV. Полости на контактных поверхностях резцов и клыков, которые требуют восстановления режущего края.
Класс V. Полости в пришеечной области всех групп зубов.
В настоящее время американские стоматологи выделяют еще один класс кариозных полостей.
Класс VI. Полости на режущем крае передних и на вершинах бугров боковых зубов.
Топографическая классификация предусматривает четыре стадии кариеса (рис.5-8):
По нашему мнению, практический интерес представляет также классификация, отражающая интенсивность кариозного поражения (по Nikiforuk, 1985), так как она позволяет оценить тяжесть поражения («кариозной болезни») и наметить индивидуальный план лечебно-профилактических мероприятий (табл. 1).
Рис. 5-8. Кариес в стадии пятна ,. Поверхностный кариес — очаговая деминерализация кариозная полость эмали без образования полости в пределах эмали, Средний кариес — кариозная, Глубокий кариес — кариозная полость в пределах эмали полость в пределах эмали и поверхностных слоев дентина и колопульпарного дентина
Таблица 1. Классификация кариеса по интенсивности поражения зубной системы (Nikiforuk, 1985)
| Тяжесть поражения | Пораженные зубы | Пораженные поверхности |
| Класс I. Очень слабый кариес | 17 | окклюзионные ямки и фиссуры |
| Класс II. Слабый кариес (обычный кариес) | 67 67 | окклюзионные ямки и фиссуры и окклюзионные |
| Класс III. Средний кариес | 567 | окклюзионные и контактные |
| 567 | ||
| Класс IV. Тяжелый кариес (экстенсивный кариес) | 1234567 | проксимальные и окклюзионные и/или случайно пришеечные 123567 |
| 4567 | ||
| 567 | ||
| Класс V. Очень тяжелый кариес (крайне распространенный кариес) | 1234567 | контактные 1 2 3 и/или пришеечные 1234567 |
| 1234567 | ||
| 1234567 |
Стадии кариеса в зависимости от этиологии
Как и любая патология, кариес выделяет несколько стадий развития. Первая характеризуется появлением на поверхности зуба небольших пятен, при отсутствии лечении на этом этапе кариес переходит в поверхностную стадию, когда поражение затрагивает эмаль. После следуют средняя и глубокая степени болезни.
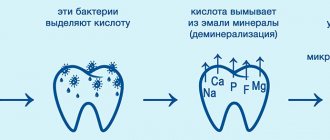
Стадия пятна
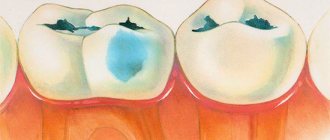
Этиология кариеса на этапе пятна – вымывание минералов, вследствие чего происходит повреждение эмали. При обращении к стоматологу на данном этапе, лечение кариеса проходит довольно быстро. Но стоит помнить, что начало кариозного процесса тяжело заметить из-за невидимости пятен и отсутствия болевых ощущений, поэтому специалисты рекомендуют посещать стоматологию 1-2 раза в год в качестве профилактики. Для диагностирования патологии на начальном этапе развития, специалист окрашивает поверхность зубов синим веществом, что позволяет обнаружить образовавшиеся очаги.
Поверхностная стадия
При отсутствии лечении, а также не соблюдении правил гигиены рта, кариозный процесс прогрессирует и переходит в поверхностную стадию. На этом этапе начинаются необратимые процессы разрушения зубов на поверхности.
Глубокая стадия
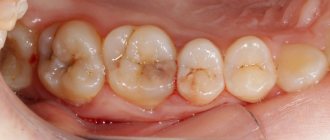
Если и на этом этапе проигнорировать заболевание, то поверхностный кариес стремительно переходит в глубокий кариес, характеризующийся поражением дентина. На данном этапе пациенты жалуются на болезненные ощущения при употреблении холодной или горячей пищи. При глубоком кариесе поражение доходит до нервных окончаний зуба, в таком случае повышается чувствительность зубов, ощущается сильный дискомфорт и боль. Нередко, когда пациент обращается в стоматологию только при глубоком кариесе, когда отмечается сильное разрушение зуба и размягчение дентина.
Принципы лечения
На сегодняшний день есть два основных подхода к лечению кариеса:
- без использования бора (препарирование);
- с препарированием, когда происходит высверливание пораженных тканей.
Первый подход также называют консервативной терапией или инвазивным методом лечения. Его применение подходит при лечении начальной формы кариеса, а также при наличии полости.
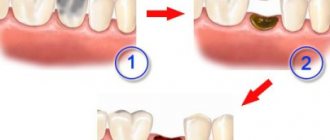
Подход к лечению методом препарирования имеет несколько стадий:
- Сначала ротовую полость нужно подготовить к процедуре. Может потребоваться удаление с зуба налета и камня, а также профессиональная чистка всех зубов.
- Применение анестезии, если она необходима. Это чаще всего местная анестезия, но бывают случаи (панический страх маленьких детей, множественное поражение зубов ротовой полости и т. д.) когда прибегают к общему наркозу.
- Затем переходят непосредственно к препарированию. Удаляют из полости, образованной кариесом, поврежденные ткани и обрабатывают ее специальными медикаментами. Так удается создать условия, при которых исключается размножение бактерий под пломбой и ее выпадение.
- Далее полость нужно сформировать так, чтобы она могла хорошо удержать пломбу. Иногда ей необходимо придать специальную конфигурацию, чтобы пломбирующий состав не выпал. Но большинство современных композитов не требуют таких механических удержаний, так как, способны связаться с зубом химическим путем.
- Может потребоваться наложение специальной прокладки для изоляции. Особенно это важно при лечении кариеса в глубокой стадии. Так, на нерв оказывается дополнительное действие, защищающее от микробов и воспаления. Прокладка не допускает пломбирующему материалу оказывать на нерв раздражающее воздействие.
- Наложение пломбы. Сначала врач подбирает ее цвет, далее производит изолирование больного зуба от остальных частей ротовой полости при помощи ватных тампонов или коффердама, затем послойно наносит композит. Для этого, часто используют такие вспомогательные инструменты как матрица для создания промежутка меж пломбой и соседним зубным органом, клинья, формирующие идеальный контактный пункт, ретракционная нить для коррекции десны у рабочей зоны.
- На завершающем этапе делают обработку. Пломбу корректируют по прикусу, чтобы исключить травмирование зуба, возникновение боли и дискомфорта. Также делают шлифовку и полировку, чтобы на поверхности не осталось заусенцев, не скапливался зубной налет, а пломба имела естественный блеск.
Читать также Экстренная помощь при зубной боли
Профилактические меры
Ввиду индивидуальных особенностей организма, самостоятельный процесс насыщения и восстановления эмали и тканей намного сильнее, чем процесс деминерализации. Основной причиной кариозных разрушений – неправильная, некачественная и несвоевременная чистка ротовой полсти и зубов, как детьми, так и взрослыми.
Во избежание проблем с зубами в будущем необходимо научиться правильно проводить чистку зубов без повреждения десен. Во время процедуры движения щетки должны быть плавными и круговыми, начиная от десен. Обязательное условие – чистка зубов утром и вечером, это позволит удалить остатки пищи и предотвратить размножение микробов в ротовой полости.
Современные методы лечения
Есть много новых техник для лечения кариеса, если заболевание не запущено. Они преследуют устранение причин заболевания, останавливают развитие и противостоят дальнейшему поражению.
Главным преимуществом новых технологий является удаление лишь пораженных тканей без воздействия на здоровые. При этом, лечение происходит без бора, вместо него применяются разные методы воздействия на пораженные места. Самыми распространенными новыми методиками являются: применение лазера, инфильтрация, воздушно-абразивная обработка и озоновое воздействие. При помощи таких методов можно не только вылечить заболевание, но и предотвратить его.
Если заболевание уже достаточно запущено и перешло в глубокую стадию, просто необходима качественная обработка полости с использований особых режимов препарирования, а также установка под пломбу прокладок.
Лечение зубов в Подольске очень разнообразно. Зубных недугов большое количество, и в каждом случае лечение должно быть индивидуальным – соразмерным с ситуацией, возрастом, эстетическими требованиями и т. д. При этом, лечение зубов обязано быть надежным – чтобы в дальнейшем не было беспокойств и болей; прочным – чтобы все виды восстановлений прослужили долгое время и не ломались; и конечно, безболезненным и комфортным. Лечение зубов подразумевает рукотворное воссоздание нормальной формы зубов, их цвета, плотность контакта с собратьями, чтобы между ними не застревали остатки пищи и других аксиом стоматологии.
Если при этом, можно сохранить зубной нерв, то важно провести манипуляции, противостоящие возникновению вторичного кариеса.
К таким манипуляциям относятся:
- Аккуратное препарирование бором, учитывая аномалию зубного органа.
- Использование при обработке дна полости наконечников с высокой скоростью и с малыми оборотами попеременно, чтобы исключить риск вскрытия пульповой камеры.
- Применение кариес-детекторов, которые помогают распознать пораженные кариесом ткани.
- Воздушно-водяное охлаждение, защищающее зуб от перегрева.
- Применение лечебных прокладок из гидроокиси кальция.
- Применение изолирующих прокладок.
- Техника лечения в несколько посещений, при которых осуществляют контроль действия лечебных препаратов.
Лечение без бора
Вылечить кариес, не применяя бормашину, можно при использовании следующих новых разработок:
- Реминерализующая терапия применяется, когда нужно восстановить кристаллическую решетку эмали и наполнить ее минеральными веществами. Заключается она в совокупности местных (обработка зубной поверхности особыми гелями с содержанием фтора, кальция и фосфора) и системных (употребление фторированной соли, молока, таблеток, содержащих фтор) мероприятий.
- Технология ICON — один из самых перспективных методов лечения первичного кариеса в стадии пятна. Часто ее применяют для пациентов, которые носили брекеты, и после их снятия на зубах остались деминерализированные участки. Это своего рода инфильтрация, когда специальный компонент под воздействием лампы, излучающей ультрафиолетовые лучи, способствует приобретению поверхности зуба первоначального цвета. При этом, происходит попадание жидкости на основе полимеров в поврежденные места кристаллической решетки, и закупориваются микропоры.
- ART-методика — неинвазивный метод лечения. При этом вместо бора используют экскаваторы (инструменты, которыми соскребают зараженные ткани). После этого, осуществляют пломбирование с применением стеклоиономерного цемента. Данная методика не особо эффективна. Так как, удалить кариес ручным способом бывает достаточно сложно и есть огромный риск, что под пломбой все же останутся кариесогенные бактерии, которые впоследствии приведут к вторичному кариесу.
Читать также Эндемический флюороз — причины, симптомы, лечение, профилактика
Кроме того, первые стадии кариеса могут быть вылечены посредством лечения озоном, воздушно-абразивной обработки и лазера.
Сэндвич-техника
Хороший стоматолог знает, что если использовать при пломбировании сразу несколько материалов, можно достичь максимально надежного результата. Нередко применяют сразу два или три материала, сочетая положительные стороны каждого.
На таком подходе и основана сэндвич-техника. Ее плюс в том, что можно компенсировать все недостатки современных световых пломб (могут деформироваться и дать усадку, не обладают противокариозным эффектом, обладают недостаточной биосовместимостью) при добавлении в пломбу стеклоиономерных цементов. Также часто сочетают композиты и компомеры, амальгамы и композиты.
Прокладки из стеклоиономерного цемента могут быть наложены следующими способами:
- отсутствие контакта прокладки с краями полости и жидкостью ротовой полости (закрытый сэндвич);
- перекрытие одной стенки прокладкой и наличие контакта со средой ротовой полости (открытый сэндвич).
Сэндвич-техника позволяет:
- Снизить риск вторичного кариеса из-за длительного выделения из лечебной прокладки фтора.
- Уменьшить усадку композитной пломбы.
- Улучшить цвет пломбы и приблизить его к натуральному.
- Подавить размножение кариесогенных бактерий.
- Лечить пришеечные и поддесневые дефекты, особенно при поражении кариесом зубного корня.
Озонотерапия
Лечение озоном предполагает применение его бактерицидных свойств. Это немецкая разработка, которая широко применяется в детской стоматологии. При этом не используют бор, анестезию, нередко не ставят даже пломбу. Данный процесс происходит без боли, без шума и без травм.
Специальный препарат преобразовывает кислород в озон, который через чашу направляется к поврежденному участку. Выходя из зуба, газ снова преобразуется в кислород. В результате за 20-40 секунд происходит удаление озоном всех бактерий, вызывающих кариес. Здоровые ткани зуба при этом никак не изменяются, ведь из-за их высокой устойчивости, они могут выдержать озоновое воздействие и не окисляются. Озон не вызывает аллергических реакций.
На завершающем этапе делают реминерализацию, применяя специальный состав.
Озонотерапия используется при лечении кариеса в стадии пятна у пациентов любого возраста. В странах СНГ данный метод мало распространен по причине высокой цены оборудования.
Воздушно-абразивный метод
Такой способ заключается в механической обработке пострадавших от кариеса мест особыми пескоструйными аппаратами, которые применяют также при профессиональной очистке ротовой полости.
Это американская разработка, при которой происходит своеобразное выбивание потоком воздуха, содержащим примеси, пораженных кариесом частиц. Вначале данной примесью был кварцевый песок, сейчас с этой целью применяют оксид алюминия, который не имеет цвета и не является токсичным. Так, мягкие пораженные ткани удаляются, а здоровые остаются в прежнем положении.
Вторичный кариес при таком методе практически исключен. Данный процесс является безболезненным, безопасным и не требует обезболивания. При этом нет шума и вибрации, зуб не нагревается.
Читать также Кровоточивость десен: причины и лечение
Воздух с примесями подается импульсно в течение 5-10 секунд.
Минусы такого метода заключаются в том, что он может вызвать повышенную чувствительность зубов впоследствии, не может применяться в труднодоступных местах, куда не проникает наконечник, и в редких случаях все же может потребовать препарирования и установки композита.
Инфильтрация
Этот метод изобретен в Германии и представляет собой химико-механическую обработку без бора. Использовать его можно лишь для устранения начального кариеса или, возникшего на зубах после брекетов.
На пораженную область наносят специальный гель, способный расщеплять пораженные части эмали. Затем его высушивают этиловым спиртом и струей воздуха, а после этого обрабатывают полимерной смолой.
Главные плюсы такого способа — отсутствие боли и малая продолжительность процедуры (15-20 минут).
Но применять инфильтрацию можно только на гладкой поверхности зубных органов или между ними. К тому же пораженная область должна иметь ровные края и широкий вход.
При качественно проведенной процедуре инфильтрации, пациент может забыть о кариесе на долгие годы.
Лечение лазером
Главный плюс лазерного лечения кариеса — это отсутствие препарирования. Ткани кариозных участков более мягкие, поэтому лазер может удалить именно их, а также дезинфицировать.
Такой метод может быть применен при повышенной чувствительности зубов, в детском возрасте и для беременных женщин.
Стерильность процедуры объясняется отсутствием касания наконечника лазера и зубного органа.
Стоимость такого лечения достаточно высока, ведь само оборудование стоит дорого. Работать с такими аппаратами моту только высококвалифицированные врачи в специальных средствах защиты. Если лазер повредил мягкую ткань, рана заживает достаточно долго.
Этиология кариеса
В настоящее время достигнуты значительные успехи в изучении этиологии и патогенеза кариеса зубов. Общепризнанным механизмом возникновения кариеса является прогрессирующая деминерализация твердых тканей зубов под воздействием органических кислот, образование которых связано с деятельностью микроорганизмов. Мягкий зубной налет, зубная бляшка, изобилующие микроорганизмами, препятствуют поступлению в эмаль необходимых макро- и микроэлементов из ротовой жидкости, нарушают равновесие между эмалью и слюной, замедляют таким образом восстановление эмали зуба.
В норме в полости рта процессы ре- и деминерализации эмали находятся в состоянии равновесия и только при наличии кариесогенных факторов наблюдается смещение равновесия в сторону деминерализации. Плохое состояние гигиены полости рта, обильный зубной налет и зубной камень, воспаление и кровоточивость десен констатируются клинически как кариесогенная ситуация, которая может привести к возникновению множественных кариозных пятен, гингивиту и пародонтиту. Практика показала, что процесс деминерализации эмали не всегда заканчивается образованием кариеса, достаточно устранить кариесогенную ситуацию и может наблюдаться полное восстановление эмали зуба за счет активного поступления в нее минеральных компонентов из ротовой полости.
Полость рта является экологической нишей, в которой постоянно вегетирует большое количество различных видов бактерий и вирусов как у практически здоровых людей, так и больных. Качественная и количественная характеристики бактериального пейзажа ротовой полости показывают состояние динамического равновесия как между различными сочленами данного микробиоценоза, так и с комплексом факторов местного иммунитета. Большинство инфекций начинается со слизистых оболочек, и включает обязательный этап — колонизацию эпителия, ключевым эпизодом которой является закрепление (адгезия) условно-патогенных и патогенных бактерий. При этом представители нормальной флоры или полностью уничтожаются или их количество резко уменьшается, что еще раз убедительно подтверждает, что профилактика кариеса и болезней пародонта через обучение гигиене полости рта остается основной, так как роль зубного налета в возникновении кариеса не вызывает сомнений и давно доказана.
Именно под бляшкой водородный показатель среды (pH) меняется в кислую сторону до критической точки (рН=4,5), что вызывает процесс очаговой деминерализации эмали. Плохая гигиена полости рта, обилие мягкого зубного налета, влажность и термостатная температура полости рта, а также большое количество питательных веществ приводят к повышению активности щелочной и кислой фосфатазы, подкислению ротовой жидкости за счет продуктов жизнедеятельности микроорганизмов и их быстрому размножению.
Следует заметить, что резко изменяется микробный пейзаж в полости рта, зубной налет и зубная бляшка отрицательно влияют как на твердые ткани зуба, так и на пародонт, поcему следует особое внимание уделять гигиене полости рта в раннем детском возрасте и на этапах взросления ребенка. Только оптимизация и интенсификация гигиены полости рта позволит решить проблему де- и реминерализации эмали зуба.
Поражённость зубов кариесом связывают с характером питания населения, уровнем солнечной радиации, содержанием фтора в окружающей среде, возрастом, полом, различными климатогеографическими условиями. Выявлены существенные факторы риска заболевания кариесом, создающие условия для его развития: патологическая беременность, острые инфекционные и хронические системные заболевания, радиоактивные излучения и интенсивная рентгенотерапия, гетеро- и аутосенсибилизация организма, противоинфекционные прививки и другие воздействия, отражающиеся на иммунологическом состоянии организма. В немалой степени поражённость зубов кариесом зависит от ухода за полостью рта и ее гигиенического состояния.
Осложненный кариес у детей
У детей и подростков осложнения, как и предшествующий им кариес, развиваются молниеносно. Это связано с недостаточной минерализацией эмали в детском возрасте и склонностью маленьких пациентов к инфекционным заболеваниям, вызванных стрептококками – ангине, бронхитам, кори и скарлатине.
Запущенные формы кариеса у детей приводят к:
- развитию его циркулярной формы, когда, начиная от шейки зуба, гниение распространяется вокруг его коронки, и со временем зуб отламывается;
- распространению инфекции по поверхности коронки (плоскостный кариес). При этом зуб полностью темнеет, ребенок жалуется на ноющие боли;
- острому и хроническому пульпиту;
- инфицированию зачатков постоянных зубов, как результат – множественный кариес после их прорезывания.
Клиника кариеса
Стадия пятна (macula cariosa), или кариозная деминерализация. Деминерализация эмали при осмотре проявляется изменением ее нормального цвета на ограниченном участке и появлением матового, белого , светло-коричневого, темно-коричневого и даже пятна с черным оттенком.
Клинические наблюдения показывают, что белое кариозное пятно (прогрессирующая деминерализация) превращается в поверхностный кариес за счет нарушения целости поверхностного слоя или в пигментированное пятно вследствие замедления процесса деминерализации. Это и есть процесс стабилизации. Следует понимать, что стабилизация временная и рано или поздно на месте пигментированного пятна возникает дефект тканей.
Для определения глубины поражения тканей зуба, выбора метода и прогноза проводимого лечения имеет значение размер кариозного пятна. Чем больше площадь поражения (пятна), тем интенсивнее течение патологического процесса и тем скорее он завершится образованием видимого поражения. Если коричневое кариозное пятно занимает 1/3 или более проксимальной поверхности зуба, то независимо от данных клинического осмотра (анамнез, зондирование) под таким пятном имеет место поражение твердых тканей по типу среднего кариеса.
Кариес в стадии белого пятна протекает бессимптомно и обнаруживается только при внимательном осмотре
Кариес в стадии пигментированного пятна также протекает бессимптомно.
Кариозное пятно следует дифференцировать от пятна при гипоплазии и флюорозе. Для гипоплазии характерна симметричность поражения одноименных зубов, что обусловлено одновременностью их закладки, развития и минерализации. При флюорозе имеются множественные, как белые, так и коричневые, не имеющие четких границ пятна, располагающиеся на поверхностях всех групп зубов. При высоком содержании фтора в питьевой воде размер пятен увеличивается, а характер изменений более выражен: эмаль всей коронки зуба может иметь коричневый цвет. Для флюороза характерна эндемичность поражения — проявление у всех или большинства жителей какого-либо региона.
Поверхностный кариес (caries superficialis). Он возникает на месте белого или пигментированного пятна в результате деструктивных изменений эмали зуба. Для поверхностного кариеса характерно возникновение кратковременной боли, в основном от химических раздражителей — сладкого, соленого, кислого. Возможно также появление кратковременной боли от воздействия температурных раздражителей. Это чаще наблюдается при локализации дефекта у шейки зуба — на участке зуба с наиболее тонким слоем эмали. При осмотре зуба на участке поражения обнаруживается неглубокий дефект (полость); он определяется по наличию шероховатости при зондировании поверхности зуба. Нередко шероховатость выявляется в центре обширного белого или пигментированного пятна. Значительные затруднения возникают при диагностике поверхностного повреждения в области естественных фиссур. В таких случаях допускается динамическое наблюдение — повторные осмотры через 3—6 мес.
Поверхностный кариес необходимо дифференцировать от гипоплазии, эрозии твердых тканей и клиновидного дефекта.
При гипоплазии поверхность эмали гладкая, неразмягченная, дефекты локализуются на разных уровнях симметричных зубов, а не на характерных для кариеса поверхностях коронок зубов.
Эрозия твердых тканей зубов имеет чашеобразную форму, дно ее гладкое, блестящее. Эрозия часто сопровождается гиперестезией — повышенной чувствительностью к механическим, химическим и температурным раздражителям. В анамнезе нередко выявляется частое употребление соков, фруктов и кислой пищи.
Клиновидный дефект локализуется исключительно у шейки зубов, имеет плотные стенки и характерную форму дефекта. Обычно протекает бессимптомно.
Средний кариес (caries media). При этой форме кариозного процесса целостность эмалево-дентинного соединения нарушается, однако над полостью зуба сохраняется достаточно толстый слой неизмененного дентина. При среднем кариесе больные могут не предъявлять жалоб, но иногда от воздействия механических, химических и температурных раздражителей могут возникать кратковременные болевые ощущения, которые быстро проходят после устранения раздражителей. При осмотре зубов обнаруживают неглубокую кариозную полость, заполненную пигментированным и размягченным дентином, что определяется при зондировании. В фиссурах жевательной поверхности полость определяют путем зондирования. В неповрежденной фиссуре зонд обычно не задерживается, так как отсутствует размягченный дентин, а при наличии размягченного дентина зонд задерживается, что и является решающим диагностическим признаком.
Препарирование кариозной полости обычно безболезненно или слабо чувствительно, но в некоторых случаях, особенно при манипуляции в области ее стенок, может сопровождаться болезненностью.
Средний кариес дифференцируют от клиновидного дефекта, эрозии, глубокого кариеса и хронического периодонтита. От клиновидного дефекта и эрозии средний кариес отличают по тем же признакам, что и при дифференцированной диагностике поверхностного кариеса. От глубокого кариеса эту форму поражения дифференцируют на основании жалоб больного и данных объективного осмотра (см. далее).
Сходство среднего кариеса с хроническим периодонтитом состоит в отсутствии болевых ощущений при наличии кариозной полости. Различие этих двух заболеваний заключается в том, что препарирование полости при кариесе болезненно, а при периодонтите реакция на препарирование отсутствует, так как пульпа некротизирована. В соответствии с этим различна и реакция на внешние раздражения: в случае среднего кариеса зуб реагирует на температурные и химические воздействия, а при периодонтите реакция на эти раздражители отсутствует.На рентгенограмме при кариесе ткани пародонта не изменены, а при хроническом периодонтите имеются деструктивные изменения в костной ткани.
Глубокий кариес (caries profunda). При этой форме кариозного процесса имеются значительные изменения дентина, что обусловливает и жалобы. Больные указывают на кратковременные боли от механических, химических и температурных раздражителей, проходящих после устранения раздражителя. При осмотре обнаруживается глубокая кариозная полость, заполненная размягченным дентином. Нередко имеются нависающие края эмали. Зондирование дна кариозной полости безболезненно. В некоторых случаях могут появляться признаки пульпита: ноющая боль в зубе после устранения раздражителя, ощущение неловкости в зубе. Как правило, процесс имеет хроническое течение (длительный).
Глубокий кариес дифференцируют от среднего кариеса, острого очагового и хронического фиброзного пульпитов.
От среднего глубокий кариес отличается более выраженными жалобами (кратковременные боли от всех видов раздражителей: механических, химических, температурных), что зависит от глубины кариозной полости.
От острого очагового и хронического фиброзного пульпита глубокий кариес отличают по выраженным при пульпите приступообразным и более продолжительным болям от внешних раздражителей, а также по наличию самопроизвольных болей, без воздействия внешних раздражителей. Если определить состояние пульпы невозможно, то с целью уточнения диагноза накладывают временную пломбу. После препарирования кариозной полости и тщательного высушивания производят ее пломбирование дентином на 10—14 дней. При этом нельзя применять лекарственные препараты, особенно обезболивающие. Отсутствие боли в этот период подтверждает диагноз глубокого кариеса, а появление ноющих приступообразных болей при изоляции зуба от внешних воздействий указывает на воспаление пульпы.