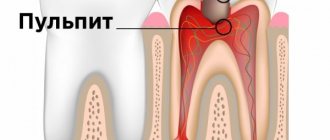
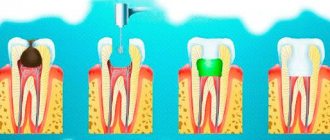
Что такое пульпит? ↑
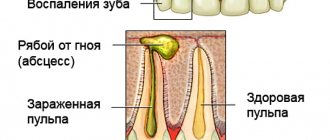
Пульпитом называют воспаление пульпы — мягких тканей, располагающихся внутри зуба, осуществляющих его кровоснабжение и иннервацию.
Особенности протекания данного заболевания, отличающие его от воспаления других органов, заключаются в анатомическом строении зуба — в прочном замкнутом пространстве помещается ткань, состоящая в основном из кровеносных капилляров и чувствительных нервных окончаний.
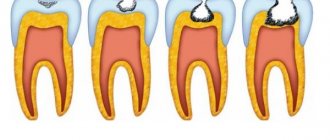
Объективное состояние пульпы на разных этапах воспаления трудно диагностируемо, причины и формы протекания заболевания различны. Каждая классификация опирается на 1–2 основных (с точки зрения её автора) качеств пульпита, таких, как: причина воспаления, острота процесса или морфологические изменения.
Разбиение на группы (классифицирование) различных этапов и форм воспаления пульпы позволяет точнее охарактеризовать состояние изменений в тканях, спланировать адекватное лечение и предвидеть дальнейшую динамику как при успешном лечении, так и в случае возможных осложнений.
Видео: что это такое
По этиологии ↑
Зная причину возникновения заболевания легче понять дальнейшие этапы его развития. Среди основных причин пульпита выделяют следующие четыре.
Инфекционный
Фото: Инфекционный пульпит
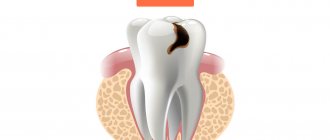
Инфекция — главная причина большинства воспалений. Как правило, инфекция проникает к пульпе через дентинные канальцы из кариозного дефекта.
Травматический
Под травмами подразумевается любое механическое повреждение зуба, как вследствие удара (скол твёрдых тканей, трещина или перелом), так и в процессе лечения зуба (случайное вскрытие бором при лечении кариеса).
Смотрите фото до и после фторирования зубов. Как лечат пульпит? Узнайте из этой статьи.
Ретроградный
Разновидность инфекционного варианта, при котором микробы возникают в зубной полости через верхушечное отверстие — с током крови либо из воспалительного очага в периодонте.
Конкрементозный
Причина данного воспаления пульпы — появление внутри полости зуба твёрдого образования, дентикля или «зубной жемчужины». Они могут располагаться как пристеночно, так и непосредственно в толще пульпы.
Фото: Дентикль
Состоят дентикли из аморфного дентиноподобного вещества. Как правило, процесс их образования незаметен для человека и они находится случайно при эндодонтическом лечении зуба, вызванном иными причинами, или на рентгенограмме.
Но иногда дентикль может послужить причиной пульпита, в том числе интактного зуба. Особенностью течения такого воспаления будут чередующиеся приступы, самопроизвольно возникающие и исчезающие.
При большой продолжительности выявляется склонность к обострениям в весенний и осенний периоды.
Однако можно рассмотреть ту же классификацию и с несколько иной стороны:
- Физическое воздействие:
- ожог пульпы (препарирование при протезировании или лечении кариеса);
- перфорирование полости зуба при лечении кариеса;
- любая травма, сопровождающаяся отколом значительной части зуба, особенно сопровождающаяся обнажением пульпы;
- дентикли и петрификаты ;
- патологическая стираемость зубов.
- Химическое воздействие (обычно последствия осложнений лечения зуба):
- излишне длительное нанесение протравочного геля при пломбировании композитными материалами;
- недостаточное вымывание кислотного геля;
- применение антисептиков — слишком агрессивных или с завышенной концентрацией ;
- токсическое влияние пломбировочного материала.
- Биологическое воздействие (инфекция):
- из кариозного очага;
- ретроградный пульпит — проникновение микробов через верхушечное отверстие при периодонтите, остеомиелите или сепсисе.
Этиология[править | править код]
Воспаление пульпы всегда обусловлено попаданием инфекции в пульповую камеру. Это может происходить двумя путями: интрадентально (через коронку зуба) и ретроградно (через апикальное (расположенное на верхушке зуба) отверстие). Чаще всего пульпит является осложнением кариеса. Иногда он может быть следствием неправильных действий врача (обточка зуба под ортопедические конструкции, некачественные пломбировочные материалы, оперативные вмешательства на пародонте, воздействие химических веществ). Также описаны случаи ретроградного пульпита (то есть инфицирование через апикальное отверстие зуба).
Различают три основные группы факторов, вызывающих пульпит:
- Физические факторы:
- перегрев пульпы, например при препарировании зуба под коронку или препарирования кариозной полости без охлаждения;
- вскрытие полости зуба при препарировании кариозной полости;
- травматический перелом коронки зуба со вскрытием пульповой камеры;
- дентикли и петрификаты — медленно откладываются в тканях пульпы, могут раздражать её нервные окончания, сдавливать сосуды, нарушать микроциркуляцию, вызывать отёк, дискомфорт, что облегчает возникновение пульпита от действия остальных факторов;
- выраженная патологическая стираемость зубов, при наличии сопутствующих заболеваний (сахарный диабет, остеопороз — замедляют откладывание третичного (компенсаторного) дентина, что ведёт к вскрытию пульповой камеры.
- Химические факторы — всегда являются ятрогенными (обусловлены действиями врача):
- несоблюдение экспозиции травильного геля, необходимого для адгезии большинства композитных материалов и некоторых стеклоиономерных цементов;
- некачественное (неполное) смывание травильного геля;
- использование сильных антисептиков при медикаментозной обработке сформированной полости при лечении кариеса;
- токсическое действие пломбировочного материала.
- Биологические факторы — непосредственное попадание инфекции в пульповую камеру:
- как осложнение кариозного процесса (в том числе при рецидивном кариесе, развивающемся под пломбой);
- проникновение микробов из кариозной полости через дентинные канальцы после препарирования, при снятии оттиска под давлением (очень редкий путь);
- ретроградный пульпит — попадание микробов через апикальное отверстие при остеомиелите, сепсисе, через боковые ответвления корневого канала, после кюретажа глубоких пародонтальных карманов.
По течению ↑
Данная классификация является схематичной и отслеживает только основные отличия принципиальных различных форм воспаления пульпы.
Острый
Для острого пульпита свойственны яркие проявления — сильные пульсирующие боли приступообразного характера.
Фото: Острый гнойный пульпит
Вначале после непродолжительного болевого приступа следует продолжительный период стихания боли. По мере развития воспаления приступы всё усиливаются и удлиняются, а светлые промежутки между ними неизменно укорачиваются. реакция на зондирование, а также горячую воду резко положительная.
Хронический
Для хронического пульпита характерно вялое течение. Самопроизвольные боли не сильные и относительно редки.
Фото: Хронический пульпит
Реакции на внешнее раздражение также не столь выражены, как при острой форме. Зуб чаще всего изменён в цвете, имеет значительный дефект с участком обнажённой пульпы, возможна даже доступность для осмотра устьев корневых каналов.
Обострение хронического
Обострение хронического пульпита имеет те же субъективные проявления, что и острого, различия состоят в непрерывности боли и иррадиации по ходу тройничного нерва. Но внешне поражённый зуб выглядит как при хроническом пульпите.
Классификация пульпитов по МКБ-10 (ВОЗ) ↑
ВОЗ предлагает свою классификацию пульпитов.
- К04 — болезни пульпы и периапикальных тканей.
- К04.0 — пульпит.
- К04.00 — начальный, гиперемия пульпы. По ММСИ — глубокий кариес.
- К04.01 — острый. По ММСИ — острый очаговый пульпит.
- К04.02 — гнойный, пульпарный абцесс. По ММСИ острый диффузный.
- К04.03 — хронический. По ММСИ — хронический фиброзный пульпит.
- К04.04 — хронический язвенный пульпит. По ММСИ — хронический гангренозный пульпит.
- К04.05 — пульпарный полип. По ММСИ — хронический гиперпластический пульпит.
- К04.08 — другой уточненный пульпит.
- К04.09 — пульпит неуточненный.
- К04.1 — некроз пульпы (гангрена пульпы).
- К04.2 — дегенерация пульпы (дентикли, петрификаты пульпы).
- К04.3 — неправильное формирование тв. тканей в пульпе (вторичный или иррегуляторный дентин).
Одной из отличительных черт данной классификации является выделение в отдельную категорию изменений в пульпе зуба, происходящих ещё до появления самостоятельных болей, на этапе глубокого кариеса.
Это требует от врача применение дополнительных мер воздействия на пульпу при пломбировании обширных полостей, например, наложение лечебно-изолирующих прокладок.
Виды (классификация) пульпитов
1989-м году в ММСИ было предложено следующая классификация пульпита:
1. Острый пульпит:
- а) острый очаговый пульпит;
- б) острый диффузный пульпит.
2. Хронический пульпит:
- а) хронический фиброзный пульпит;
- б) хронический гипертрофический (пролиферативный) пульпит;
- в) хронический гангренозный пульпит.
3. Обострение хронического пульпита.
В России во всех органах и учреждениях здравоохранения переход МКБ-10 осуществлено 1999 году.
Диагноз указывается по МКБ-10. В скобках можно указать соответствующую форму пульпита по ММСИ.
По Гофунгу ↑
Наиболее востребованная среди стоматологов классификация, отображающая этапы течения заболевания, опирающаяся на значительные различия клинических проявлений, а также морфологические изменения пульпы при воспалительном процессе.
Острый пульпит
.
- Частичный. Изменения в пульпе при остром частичном воспалении носят обратимый характер. Если обратиться к стоматологу в первые часы после появления болей вполне возможно лечение зуба с сохранением нерва, так называемым биологическим или консервативным методом.
- Общий. При остром общем наблюдается диффузное воспаление, охватывающее всю пульпу целиком. Поскольку по клиническим признакам невозможно достоверно дифференцировать общий пульпит от начальных этапов гнойного разрушения, многие врачи уже на этом этапе отдают предпочтение хирургическим методам лечения заболевания.
- Общий гнойный. Поскольку на данном этапе развития патологии нарушения строения пульпы носят обширный и необратимый характер, основным методом лечения является витальная экстирпация. Особое внимание врача должно быть направлено на профилактику возникновения периодонтита и воздействие на заапикальные ткани с целью снятия первичных проявлений реакции периодонта.
Хронический пульпит
- Простой.
- Гипертрофический. Первые две формы хронического пульпита наиболее благоприятны для лечения. Они допускают применение любых хирургических методик, в том числе и с сохранением корневых участков пульпы.
- Гангренозный. Самая деструктивная форма хронического воспаления пульпы, предпочтение следует отдавать экстирпационному лечению. Поскольку при данной форме насыщенность стенок корневых каналов патогенной микрофлоры максимальное, лечение рекомендуется проводить в несколько посещений. Это позволит осуществить длительное антисептическое воздействие, снижающее вероятность постпломбировочных осложнений.
Методы лечения начальной гиперемии пульпы
Последние исследования направлены на поиск эффективных средств для прямого или непрямого покрытия пульпы, оказывающих влияние на микроорганизмы и на ткань пульпы с целью восстановления ее морфофункционального состояния…
Начальная гиперемия пульпы (К04.00) характеризуется 3-мя зонами, которые выявляются при исследовании шлифа зуба в световом микроскопе:
Зона распада и деминерализации.
В первой зоне видны остатки разрушенного дентина и эмали с большим количеством микроорганизмов. Дентинные трубочки расширены, заполнены бактериями. Дентинные отростки одонтобластов подвергаются жировой дистрофии. Размягчение и разрушение дентина более интенсивно происходит вдоль эмалево-дентинного соединения, что клинически определяется нависающими краями эмали, маленьким входным отверстием в кариозную полость. Под действием ферментов, выделяемых микроорганизмами, происходит растворение органического вещества деминерализированного дентина.
Зона прозрачного и интактного дентина
Во второй зоне наблюдается разрушение дентинных отростков одонтобластов, где находится огромное количество микроорганизмов и продуктов их распада. Под действием ферментов, выделяемых микроорганизмами, происходит растворение органического вещества деминерализированного дентина. По периферии кариозной полости дентинные канальцы расширяются и деформируются. Глубже располагается слои уплотненного прозрачного дентина—зона гиперминерализации, в которой дентинные канальцы значительно сужены и постепенно переходят в слой интактного (неизмененного) дентина.
Зона заместительного дентина и изменений в пульпе
В этой зоне имеют место выраженные морфологические изменения в нервных волокнах и сосудах пульпы, изменения имеют сходство с острым воспалением, вплоть до полного распада осевых цилиндров нервных волокон. Соответственно очагу кариозного поражения образуется слой заместительного дентина, который отличается менее ориентированным расположением дентинных канальцев. На этом основании некоторые авторы называют его «иррегулярным дентином». При световой микроскопии также обнаруживается дезориентация и уменьшение количества одонтобластов в участке соответственно очагу поражения.
Для осуществления полноценного лечения начального пульпита необходима активная пролиферация на границе пломбировочный материал-ткани зуба. А именно образование заместительного дентина, этот дентин был назван вторичным.
Многие исследователи занимались изучением дентина дна кариозной полости, например, Т.Фусаяма в своих работах доказал, что кариозный дентин состоит из двух слоёв: наружного (инфицированного и не подлежащего реминерализации) и внутреннего (частично деминерализованного и размягченного, неифицированного и способного к реминерализации при воздействии на него микроэлементов, которые содержатся в лечебной прокладке).
Сейчас для лечения начальной гиперемии пульпы используют непрямое покрытие пульпы лечебными прокладками.
- Известен метод лечения начальной гиперемии с применением цинк-эвгеноловой пасты. Преимуществом этого метода является выраженный одонтотропный эффект пасты (т.е. способность стимулировать образование заместительного дентина), ее антибактериальная активность. Недостатки метода в том, что использование этого метода требует нескольких посещений, эвгенол может вызвать аллергическую реакцию со стороны пульпы, обладает неприятным запахом, кроме того цинк-эвгеноловые пасты не адаптированы к современным композиционным материалам.
- Для лечения начальной гиперемии была предложена паста, содержащая димексид, этоний и аэросил, которая в ранние сроки после лечения способствует репаративно-регенеративным процессам в пульпе зуба. Недостаток метода в том, что димексид является сильнотоксичным препаратом.
- Существует метод лечения с использованием прополисовой пасты, которая содержит 4% спиртовую настойку прополиса, к которому добавлен порошок окиси цинка в соотношении 1:3. Недостатком этого метода является слабовыраженное одонтотропное действие пасты, что не может предотвращать прогрессирование заболевания.
- Но в качестве лечебных прокладок все же чаще всего используются препараты на основе гидроокиси кальция – отечественные (кальмецин, кальрадент, кальцесил) и зарубежные (дайкал, лайф, септокальцин), которые обладают выраженным одонтотропным и реминерализующим действиями.
Считается, что реминерализующее действие их обеспечиваются за счет насыщения пограничной зоны ионами кальция и фосфора, кроме того, высокая концентрация гидроксидных ионов обеспечивает бактерицидное действие.
Гидроксид кальция ускоряет процессы репаративного дентиногенеза. Сроки полной нормализации структурного состояния пульпы при применении паст на основе гидроокиси кальция превышают 1 месяц.
Однако, лечебные прокладки имеет ряд негативных сторон:
- Клинически доказано, что оптимальный уровень рН для лечебной прокладки должен быть нейтральным (7,0), а кальцийсодержащие прокладки имеют высокий уровень рН (8-11), который с одной стороны обеспечивает бактерицидную активность прокладки, а с другой – может вызвать негативную реакцию со стороны пульпы – может привести к контактному некрозу пульпы, вакуольной дистрофии, гиалинозу, а также к образованию дентиклей и петрификатов, что приводит к облитерации полости зуба.
- Кальцийсодержащая прокладка, поставленная на дно отпрепарированной кариозной полости, уменьшает площадь сцепления пломбировочного материала с дентином зуба, что ухудшает фиксацию пломбы.
- Лечебная прокладка на основе гидроксида кальция также может смазывать клиническую картину, приводя к бессимптомному некрозу пульпы и дальнейшему развитию периодонтита.
Этих недостатков лишены бондинговые системы.
Использование метода двойного бондинга при начальной гиперемии пульпы, когда толщина дентина между пульповой камерой и дном полости значительна, допускается изолированное использование универсальных адгезивных систем последних поколений, однако следует точно соблюдать время экспозиции кондиционера на дентин отпрепарированной полости, и полностью исключать возможность повторного бактериального обсеменения, что достигается полным удалением инфицированного деминерализованного дентина.
Использование бондинговых систем подразумевает двойную полимеризацию адгезивной системы после тотального травления, при этом дентинные канальцы герметично закрываются гибридным слоем, создавая тем самым полноценный герметизм предупреждая попадание инфекции в пульпу и таким образом создаются условия для компенсаторной реакции пульпы.
Еще одно преимущество бондинговых систем в том, что использование бондов без лечебной прокладки упрощает и сокращает по времени методику пломбирования.
Адгезивные системы обеспечивают образование прочной химической и механической связи пломбировочного материала с твёрдыми тканями, но не обладают стимулирующим действием на пульпу зуба.
Однако некоторые исследователи считают, что применение одного или нескольких слоев адгезива обосновано только при лечении поверхностного и среднего кариеса, так как даже незначительный по глубине кариес (например, средний) сопровождается круглоклеточной инфильтрацией пульпы, что морфологически может быть классифицировано как пульпит. Лишь значительные компенсаторные возможности зуба позволяют ликвидировать после пломбирования эту нежелательную реакцию. При начальной гиперемии основная масса твердых тканей в зоне локального поражения пульпы отсутствует, что значительно снижает возможность компенсаторной реакции.
Предложен метод лечения начальной гиперемии препаратами на основе кальция, используемых при различных заболеваниях в челюстно-лицевой области, связанных с потерей костной ткани. В 1988 году профессоры Георг Диц и Петер Бартоломее предложили к использованию костеобразующий препарат Osteoinductal.
Этот материал является остеоиндуктивным, то есть при лечении начальной гиперемии в качестве лечебной прокладки способен замещаться новообразующимся дентином. Также подтверждена его высокая антибактериальная эффективность, но, в отличие от непрямого покрытия пульпы лечебными прокладками на основе гидроксида кальция, за счет масляного раствора снижается его щелочное значение рН, что уменьшает раздражающее действие кальция, и, следовательно, позволяет применять препарат для лечения начальной гиперемии.
Существует также метод покрытия пульпы с использованием препаратов МТА за счет его положительных свойств (хорошая биосовместимость, антибактериальный эффект, устойчивость к влаге, хорошие герметизирующие способности).
Известен способ лечения начальной гиперемии, где в качестве лечебной прокладки используется 2% гель аскорбата хитозана со степенью деацетилирования 95% и молекулярной массой, равной 100-120 кД, и окись цинка в соотношении 1:2.
Хитозан является биодеградируемым, нетоксичным, биологически активным препаратом, биосовместимым, противовоспалительным, антимикробным, антитоксическим, антиоксидантным препаратом.
Остановка роста патогенной микрофлоры объясняется тем, что хитозан способен агглютинировать микробные тела. Механизм агглютинации аналогичен склеиванию эритроцитов поликатионами. Механизм селективного связывания хитозана с рецепторами полисахаридов на клеточной мембране бактериальной клетки обеспечивает бактериостатический эффект практически на любом виде микробов. Хитозан вызывает связывание свободных микробных токсинов. Усиливается антимикробный эффект хитозана за счет соединения его с аскорбиновой кислотой и присоединения к молекуле хитозана дополнительного протона водорода. Применение пасты на основе аскорбата хитозана при лечении начальной гиперемии пульпы обеспечивает противовоспалительный, бактерицидный и одонтотропный эффект на пульпу, в результате чего происходит отложение заместительного дентина на дне кариозной полости, что изолирует пульпу зуба от воздействия микрофлоры.
И все же выраженность тканевых изменений в пульпе зависит не только от вирулентности микроорганизмов и действия токсинов, но и от состояния реактивности пульпы и организма в целом. Поэтому успех в лечении воспалительного процесса в тканях пульпы зависит от таких факторов, как физиологические особенности пульпы, общее состояние организма, возраст пациента, развитие и локализация кариозного процесса, вирулентность микроорганизмов кариозной полости, анатомо-топографические особенности полости зуба и корневых каналов.
В последнее время очевидна тенденция в лечении начальной гиперемии без использования лечебных прокладок, что связано с рядом их недостатков, несмотря на то, что применение кальцийсодержащих средств при лечении начальной гиперемии в большей степени способствует восстановлению уровня минерального обмена и стимуляции репаративных процессов в тканях зуба по сравнения с изолированным применением адгезивных систем, которые, в отличие от кальцийсодержащих препаратов, направлены только на обеспечение полноценного герметизма, тем самым обеспечивая тканям пульпы возможность на репаративную функцию.
Классификация ММСИ ↑
По сути, это та же классификация Гофунга, к которой отдельными пунктами добавлено обострение хронического пульпита, а также учтены особенности воспалительного процесса в ранее леченом зубе.
- Острый:
- серозный;
- очаговый гнойный;
- диффузный гнойный.
- Хронический:
- фиброзный;
- гангренозный;
- гипертрофический.
- Обострение хронического пульпита:
- обострение фиброзного;
- обострение гангренозного.
- Состояние после частичного или полного удаления пульпы.
При обострении фиброзного пульпита не возникает столь обширного разрушения, как при обострении гангренозного. Во втором случае вероятность осложнений со стороны периодонта гораздо выше.
Зуб с большей вероятностью будет активно противодействовать герметизации каналов, проявляя сильные боли при наложении временной пломбы. Это объясняется доминированием анаэробной микрофлоры, чувствующей себя комфортно при изоляции от внешней среды.
Нередко удаление части пульпы (ампутация) не приводит к устранению воспаления. Это может быть как при неверно поставленном диагнозе (ошибка в оценке реального состояния пульпы), так и при снижении сопротивляемости или нарушении технологии лечения.
В этих ситуациях выручает полная экстирпация пульпы, а при невозможности прохождения корневых каналов — повторная мумификация их содержимого, например резорцин-формалиновым методом.
Фото: Удаление (экстирпация) пульпы
Лечение
Лечение острого пульпита направлено на купирование воспаления пульпы и по возможности — восстановление ее нормального функционирования. Для снятия болевого синдрома назначаются анальгетики. При асептическом остром серозном пульпите у лиц молодого возраста возможно сохранение ткани пульпы с применением консервативного (биологического) метода. После механической и медикаментозной обработки кариозной полости с применением нераздражающих антисептиков, антибиотиков, протеолитических ферментов на ее дно накладывается лечебная противовоспалительная и регенерирующая паста с постановкой временной пломбы на 5-6 дней, а в дальнейшем — окончательным пломбированием зуба при отсутствии жалоб со стороны пациента. В ряде случаев возможно использование физиопроцедур – лазеротерапии, флюктуоризации, апекс-фореза. Острый серозно-гнойный и гнойный пульпит приводят к необратимым изменениям и потере функциональной способности пульпы, что требует ее удаления: частичного (ампутации) или полного (экстирпации), которое выполняется под местной проводниковой или инфильтрационной анестезией (витальное) или после применения девитализирующих средств (девитальное). Витальная ампутация (пульпотомия) направлена на сохранение жизнеспособности корневой пульпы и показана при остром очаговом пульпите многокорневых зубов и случайном обнажении пульпы. Проводится вскрытие полости зуба с удалением коронковой и устьевой пульпы, наложением на культю дентиностимулирующей пасты и герметизацией пульпарной камеры. Витальная экстирпация (пульпэктомия) заключается в тщательной медикаментозной и инструментальной обработке корневых каналов с полным удалением некротизированной пульпы и восстановлении зуба пломбой. Девитальная экстирпация пульпы проводится при остром диффузном пульпите с предварительным наложением на вскрытую пульпу девитализирующей пасты, содержащей мышьяковистые или другие соединения (в однокорневых зубах на 24 ч, в многокорневых — на 48 ч) и постановкой временной пломбы. Полное удаление пульпы, обработка корневых каналов с их пломбировкой и наложением постоянной пломбы проводится при следующем посещении. Результаты эндодонтического лечения контролируются рентгенологически.
Классификация пульпитов у детей по Виноградовой ↑
Профессор Виноградова является признанным лидером в области детской стоматологии. Она чётко разделяет в отдельные группы пульпиты временных и постоянных зубов.
Это продиктовано различиями в протекании данных воспалительных процессов, обусловленных спецификой строения и взаиморасположения зубов. В частности, верхушки корней временных зубов могут быть либо ещё не сформированы, либо уже отсутствуют в процессе их рассасывания.
На выбор методов лечения временных зубов также большое влияние оказывает нежелательность полного эндодонтического прохождения корневых каналов из-за риска повреждения зачатка постоянного зуба.
Острые формы
Острые пульпиты временных зубов:
- Острый серозный. Особенность начальных этапов воспаления пульпы во временном зубе заключается в том, что:
- вследствие большой проницаемости дентина значительные изменения в пульпе наблюдаются уже на этапе среднего кариеса;
- очаговые формы практически сразу переходят в диффузные, а потому и не выделены в отдельную классификационную группу.
- Острый гнойный. Острый пульпит во временном зубе также стремится к быстрому охвату всей пульпы и раньше, чем в постоянном может перейти в хронический, поскольку:
- проницаемые дентинные канальцы способствуют выходу экссудата из воспалённой пульпы, снижая остроту воспаления;
- кариес протекает более активно и быстрее происходит обнажение пульпы, давая возможность выхода экссудата;
- широкие апикальные отверстия дают выход экссудату, быстро вовлекая в воспаление ткани периодонта.
- Острый пульпит с вовлечением в процесс периодонта или регионарных лимфатических узлов.
Острые пульпиты постоянных зубов:
- острый серозный частичный пульпит (возможен в зубах со сформированным корнем);
- острый серозный общий пульпит;
- острый гнойный частичный пульпит;
- острый гнойный общий пульпит.
При любом остром воспалении пульпы временного зуба больше вероятность распространения воспаления в межкорневое пространство, чем при аналогичном процессе в постоянном зубе.
Это объясняется большей проницаемостью дентина, особенно в зоне соединения корней. В свою очередь это может привести к нарушениям формирования зачатка постоянного зуба — изменениям в сроках прорезывания и снижению сопротивляемости после прорезывания.
Узнайте, как лечить стоматит в домашних условиях у ребенка. Что выбрать — фторирование или серебрение молочных зубов? Рекомендации в этой статье.
Отчего появилась боль после лечения пульпита? Ответ здесь.
Хронические формы
Хроническое воспаление пульпы во временных зубах может иметь несколько особенностей:
- часто возникает как первичное воспаление пульпы, минуя острую фазу;
- может протекать бессимптомно;
- быстро вовлекает в воспаление ткани периодонта.
Разделяют хронические воспалительные процессы в спокойной стадии и стадии обострения.
- Хронические временных и постоянных зубов:
- простой хронический пульпит.
- хронический пролиферативный пульпит.
- хронический пролиферативный гипертрофический пульпит.
- хронический гангренозный пульпит.
- Хронические обострившиеся временных и постоянных зубов. Наиболее часто к обострению приводит хронический простой пульпит, который может протекать без обнажения пульпы. Иные формы хронического воспаления пульпы обостряются реже, поскольку имеется возможность для оттока образующегося экссудата.
По происхождению
Следующая классификация пульпитов – по происхождению.
Инфекционный
Воспаление пучка внутри зуба, которое развивается в результате контакта с микроорганизмами и разрушающего действия выделяемых ими токсинов. Классический вариант заражения пульпы с ее дальнейшим воспалением – это попадание микробов глубь кариозной полости по дентинным канальцам, реже воздействие на вскрытый нерв.
В большинстве случаев пульпиты возникают как результат инфицирования пульпы бактериями. Возможно ретроградное инфицирование – в данном случае болезнетворные микроорганизмы в пульпу попадают через отверстие на верхушке корня.
Гематогенное инфицирование (через кровь) встречается реже всего, так как защитные силы организма в норме успевают заблокировать раздражитель.
Травматический
В данном случае перелом или вывих зуба выполняют роль пускового механизма проблем с нервами. Со временем запускается инфекционный раздражитель, и процесс начинает прогрессировать. Дело в том, что в норме пульпа должна быть закрытой – то есть находиться в стерильных условиях.
Если происходит вскрытие камеры, условно-патогенные бактерии из полости рта проникают в пульповую камеру зуба и запускают инфекционный воспалительный процесс. К травмам относят как любые механические повреждения (ушибы, падения, пр.), так и травмирование тканей в результате неправильного лечения.
Конкрементозный
Конкрементозный пульпит имеет неинфекционную природу, является следствием проблем с обменом веществ в нервно-сосудистом пучке при его длительном сдавлении дентиклями либо петрификатами – образованиями внутри канальцев, которые способны сдавливать сосуды, нарушая тем сам микроциркуляцию крови. Формируется отек, который со временем переходит в пульпит. Интенсивность раздражения может быть разной – от нее зависит и степень болезненности.
Медикаментозный («химический»)
Современные классификации данный тип патологии в отдельную категорию обычно не выносят, но на практике разновидность встречается часто. Химический ожог пульпы может развиваться в результате использования для обработки камеры эфира, спирта или другого сильнодействующего вещества, несоблюдении техники использования пломбировочных материалов, введении в карман пародонта агрессивных лечебных формул (они могут проникать через верхушечное отверстие или цемент корня внутрь пульпы).
По Платонову
Классификация Платонова используется с 1968 года. Она не лишена недостатков, но является достаточно понятной, простой и точной, поскольку рассматривает не только сами патологические процессы, но и их течение, характер локализации болей. По Платонову пульпиты бывают:
- острыми;
- хроническими;
- обостренными хроническими.
Также он выделяет такие формы как гангренозная, фиброзная, гипертрофическая (они указывают на протекающие в пульпе процессы).
По Виноградовой
Классификация по Т. Ф. Виноградовой за 1987 год относится к
расширенным, используется для постановки диагнозов у детей и взрослых. Ученая отметила, что пульпит может протекать по-разному, и выделила три формы – острую серозную, острую гнойную, острую с вовлечением в процесс тканей периодонта, лимфоузлов. Хронические пульпиты, согласно рассматриваемому классификатору, делятся на простые, пролиферативные, гипертрофические, гангренозные. Универсальным такое деление не является, но по-прежнему активно используется стоматологами при лечении пациентов.
По ВОЗ
У ВОЗ есть свой классификатор пульпитов – он был разработан в 20 веке и называется МКБ-10. Система считается самой сложной, имеет перевод на «простой язык». Группы заболеваний:
- К04.00 – начальный пульпит, гиперемия глубокого кариеса;
- К04.01 – острый очаговый процесс;
- К04.02 – гнойный, пульпарный пульпит.
Многие врачи используют общий код К04.0. В данную группу входит сразу 9 форм – от хронических острых до неуточненных и уточненных.
По Гофунгу
Классификация Е.М. Гофунга (1927 год) основывается на представлении о том, что в основе различных клинических проявлений пульпитов лежит единый процесс – воспаление от серозной стадии пульпита к гнойной при острой форме, и к пролиферации с некрозом при хронической. Острые пульпиты Гофунг поделил на общие, общие гнойные и частичные, хронические – на простые, гангренозные, гипертрофические. Некоторые формы ученого не отвечают общим медицинским требованиям (например, частичный пульпит), хроническая простая форма не указывает на состояние пульпы, нет в классификаторе обострившегося пульпита.
Вторичные поражения
Пульпиты бывают не только первичными, но и вторичными – такие поражения развиваются под коронками и пломбами. Поэтому если сильно болит зуб после чистки каналов, то ему явно требуется тщательная диагностика.
Даже самая тщательная обработка каналов не дает 100% гарантии того, что полость буде стерильной, а врач может спешить или просто не соблюдать технологию во время работы в полной мере. Поэтому боль, неприятный запах – это характерные симптомы, которые обязательно должны вас насторожить.
Пульпит зуба мудрости
«Восьмерки» есть у большинства взрослых людей, прорезываться они начинают в возрасте после 20 лет, иногда данный процесс оказывается очень болезненным и долгим. Нахождение зуба под тканью десны не гарантирует защиту от инфекций и разрушения эмали – зуб мудрости может прорезаться больным, с обширными кариозными полостями. В большинстве случаев лечение пульпита зуба мудрости является бесполезным, и восьмерки просто удаляются.