Симптомы острого пульпита зуба
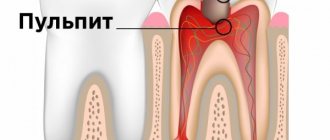
Все разновидности пульпита объединяет один общий признак: поражение пульпы — соединительной ткани с большим количеством микрососудов и нервов. Именно наличие большого количества нервных окончаний и объясняет тот факт, что заболевание почти всегда сопровождается сильными болевыми ощущениями. Острый пульпит считается сигналом того, что в полость зуба проникли болезнетворные бактерии, которые вызвали воспаление. Несмотря на то что эта форма зачастую является начальной стадией поражения пульпы, она с самого начала вызывает у пациента целый ряд очень неприятных ощущений.
Перечень характерных признаков
- Внезапные приступы острой боли (в среднем по 10 – 20 минут), усиливающиеся в ночное время и обычно стихающие днем.
- Реакция на раздражители (обычно на горячее и холодное).
- Болевые ощущения могут быть локализованы как в пределах зуба, так и отдаваться в висках, ушах и даже в здоровых зубах (во втором случае это симптомы диффузного пульпита).
Длительность острого пульпита в среднем — около двух недель. После этого срока болезнь обычно приобретает хроническую стадию. Из-за постепенного разрушения нервных волокон боль становится ноющей, менее выраженной, но при этом более продолжительной. Разумеется, острый пульпит не возникает сам по себе, а является последствием активности бактерий.
Формы пульпита
По характеру воспалительного процесса:
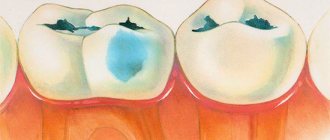
- острый – это первая стадия воспаления, которая длится от 3-х до 5-ти дней. На данном этапе воспаление затрагивает только коронковую часть пульпы;
- хронический – если вовремя не вылечить острый пульпит, он переходит в хроническую форму. Зубной нерв начинает постепенно отмирать, в полости зуба скапливаются отмершие ткани, боль при этом слабовыраженная или совсем отсутствует. Может протекать с периодическими обострениями.
По локализации воспаления:
- глубокий корневой пульпит – инфекция распространяется по всей длине корневого канала и может выйти за его пределы через верхушку (апикальное отверстие);
- пульпит под пломбой – вторичный кариес, который образовывается под пломбой, также может стать причиной пульпита;
- двух- и трехканальный пульпит – воспалительный процесс развивается в молярах и премолярах и охватывает все корневые каналы, что усложняет задачу для стоматолога.
Пульпит временных зубов – также частое явление. Молочные зубы у детей имеют слабую эмаль и широкую пульпарную камеру, поэтому воспаление зубного нерва развивается стремительно. Опасность в том, что инфекция может попасть в околозубные ткани и повредить зачатки постоянных зубов.
Причины возникновения острого пульпита
- Осложнения кариеса. Запущенный или не до конца вылеченный кариес приводит к тому, что через канальца дентина в пульпу проникают стрептококки — бактерии, имеющие кислотообразующую функцию и создающие тем самым фундамент для развития инфекции.
- Травмы механической или химической природы, которые нарушают целостность зуба. Без защитного слоя эмали и дентина пульпа становится максимально уязвима к бактериям и воздействию внешней среды.
- Заболевания десен, при которых инфекция распространяется через открытые пародонтальные карманы.
- Неудачное стоматологическое лечение (занесение инфекции, повреждение тканей зуба и т.д).
Определение заболевания
Упрощенно пульпитом называют воспаление зубного нерва, сопровождаемое нестерпимой болью.
Заболевание затрагивает:
- соединительную ткань;
- надкостницу;
- парадонт – комплекс мягких волокон, окружающих зуб и удерживающих его в альвеолярной лунке;
- костный ствол.
Пульпиты (классификация, диагностика, лечение) выделены в отдельное направление стоматологии. При таком заболевании зубные ткани остро реагируют на внешние раздражители, особенно на температурное воздействие.
Боль усиливается в ночное время. По распространенности пульпит уступает лишь кариесу. Каждый 5-й пациент обращается к стоматологу именно с этим заболеванием. По классификации ВОЗ пульпитам присвоен код КО4.0.
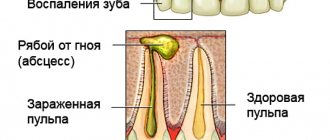
Такое заболевание определяют, как острую или хроническую воспалительную патологию пульпы. Деструктивным процессом затрагиваются периапикальные ткани. Пульпой именуются соединительные волокна рыхлой структуры, которыми заполнена зубная полость.
Они содержат нервные окончания, кровеносные и лимфатические сосуды. Воспаление этой соединительной ткани, отвечающей за питание зубов, называется пульпитом.
Функции пульпы:
- пластическая, которая реализуется за счет биологической деятельности одонтобластов, образующих периферический слой ткани;
- защитная – выработка иммуноглобулина lgG, утилизация отмерших клеток, формирование третичного дентина;
- трофическая, осуществляемая благодаря развитой сосудистой сетке;
- сенсорная, обусловленная наличием большого числа нервных окончаний;
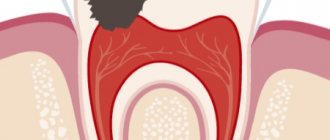
Воспаление пульпы не только вызывает сильнейшую боль, но и приводит к некрозу тканей, чреватому потерей зуба и заражением всего слюнно-челюстного аппарата.
Острый диффузный пульпит
Обычно является следующей стадией очагового пульпита (иногда пиковой формой хронического) и проявляется на третий-четвертый день. При диффузном пульпите воспаление затрагивает и коронковую, и корневую части пульпы. Болевые ощущения приступообразные и длительные, периоды их ослабления — редкие. Боль часто имеет иррадиирующий характер и отдается в различные отделы головы. Ткань начинает пропитываться экссудатом.
Некоторые источники выделяют еще и острый фиброзный пульпит, однако это не совсем верно. Фиброзный пульпит является формой хронического, острый фиброзны — это также не совсем корректный термин. Он является хроническим осложнением диффузного пульпита. При гангренозном происходит обширный некроз тканей и зуб часто принимает характерный серый оттенок.
Лечение пульпита
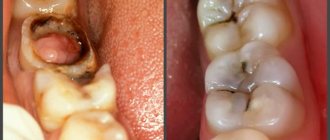
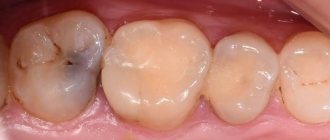
Пульпит требует неоднократного посещения стоматолога. Лечение начальной стадии поражения резцов и клыков занимает 1 — 2 приема, более сложные случаи 3 — 4 похода к врачу. При серозном пульпите возможно полное выздоровление с сохранением жизнеспособности тканей. Первый этап терапии — это вскрытие пульповой камеры, удаление кариозных участков. Дальнейшие этапы зависят от степени поражения тканей.
1.Консервативное лечение
Медикаментозная терапия рекомендована в начале заболевания, если оно не отягчено воспалительным процессом. Могут быть назначены антибиотики для купирования инфекционного процесса. На следующем приеме, используя рентген проверяют, устранено ли воспаление. При положительной динамике устанавливают постоянную пломбу. В противном случае требуются более кардинальные меры: удаление всей пульпы. Если сохранить пульпу в каналах, зуб продолжит питаться, укрепится дентином.
Девитальная экстирпация
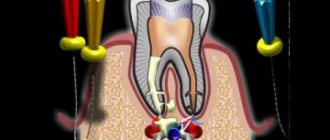
Во время первого приема вскрывается кариозная полость, чтобы врач имел доступ к пульпе. Туда помещают девитализирующую пасту. Именно, ее сегодня продолжают кратко называть «мышьяк». Однако, на самом деле это паста на основе формальдегида, резорцина и параформальдегида. Они безопасны по сравнению с мышьяковистыми соединениями и не токсичны. Ходить с девитализирующей пастой, которая фиксируется временной пломбой, можно одну неделю. Обычно в течение 7 дней она полностью убивает ткани пульпы. По прошествии указанного срока стоматолог извлекает пасту, дольше оставлять ее в полости зуба нельзя, противном случае она отравит прилегающие ткани, и зуб в скором времени раскрошится.
На следующем приеме врач удаляет пульпу. Крупные, искривленные каналы тщательно прочищаются специальными инструментами. Эту процедуру называют удаление нерва. Далее пустые каналы дезинфицируют и заполняют пломбировочным материалом. Необходимо заполнить их полностью, иначе есть риск повторного воспаления, для этого врач измеряет длину канала электродами апекслокатора. Они опускаются в каждый канал, поскольку длина их может быть различной. Полученные данные сверяют с рентгеновским снимком.
Канал обрабатывают, обеззараживают, сушат. После врач заполняет его специальным материалом. В нашей клинике используется метод трехмерной обтурации корневых каналов термически модифицированной гуттаперчей. Штифты из гуттаперчи помещают в каналах так, чтобы силер не доходил до верхнего отверстия на несколько миллиметров. Часть штифта разогревают и удаляют. Стоматолог может контролировать процесс при помощи рентгенодиагностики.
Когда каналы заполнены стоматолог опять ставит временную пломбу. Она необходима для того, чтобы гуттаперча полностью засохла и из нее вышла вся влага. На это уходит 4 — 5 дней, после этого можно устанавливать постоянную пломбу и реставрировать зуб.
Главный недостаток девитальной экстирпации — длительность лечения, состоящая из нескольких посещений кабинета врача:
- Первый прием — вскрытия пульпы, удаления кариозных поражений и постановки девитализирующей пасты.
- Второе посещение — удаления нерва, очистки каналов и их заполнения гуттаперчей.
- Заключительный этап — пломбировка и реставрация зуба.
Диагностика острого пульпита
Диагностика острого пульпита включает в себя несколько этапов. Сперва врач проводит визуальный осмотр полости рта: если в зубе есть кариозная полость или же он травмирован, а пациент жалуется на острую боль, то велика вероятность, что речь идет о пульпите. Острый и хронический пульпит имеют достаточно существенные различия, поэтому одной лишь визуальной диагностикой обойтись невозможно.
Каждая из форм острого пульпита (о них пойдет речь позднее) имеет свои проявления и особенности. Чтобы выявить тип и стадию заболевания, специалисты прибегают к рентгенограмме и электроодонтодиагностике (ЭОД), которая определяет реакцию пульпы на электрический ток. Также довольно часто проводится реодентография (оценка кровоснабжения пульпы) и термический тест. Кроме того, необходима дифференциальная диагностика острого пульпита, чтобы поставить точный диагноз и не перепутать пульпит с другими заболеваниями со схожими симптомами.
Симптомы
Главным признаком этого заболевания является пульсирующая зубная боль. Она может отдавать в голову и уши, поэтому люди с пульпитом иногда идут за помощью не к стоматологу, а к ЛОР-врачу. Болевые ощущения усиливаются ночью, при жевании пищи, а также при воздействии на зуб низких или высоких температур. Кроме этого, о воспалении пульпы могут свидетельствовать:
- посеревшая эмаль больного зуба;
- наличие открытой полости в зубе;
- кровотечение из зуба;
- бессонница;
- раздражительность.
Среди неспецифических признаков пульпита можно отметить головную боль и повышение температуры тела.
Лечение острого пульпита зуба
Лечение кариеса, пульпита и острого периодонтита составляет основу деятельности любой стоматологической клиники. Для пациента же важно найти врача, которому он сможет доверить свое здоровье. Ниже представлена таблица, в которой описаны основные виды и методики лечения острого пульпита зуба.
Методы лечения острого пульпита
✔
Классическая методика: депульпация зуба, удаление пораженных тканей и пломбирование.
✔
Биологический метод лечения острых форм пульпитов с частичным сохранением пульпы. Проводится в два посещения. На первом этапе — препарирование зуба, наложение лечебной и изолирующей прокладок и установка временной пломбы. На втором приеме производится визуальный осмотр и фиксация постоянной пломбы. Данный вид лечения возможен только при минимальном воспалении пульпы и в молодом возрасте (до 26-27 лет).
Лечение острого диффузного пульпита в подавляющем большинстве случаев требует полного удаления пульпы. Биологический метод с возможностью сохранения ее части возможен в минимальном проценте случаев.
Диагностика
Врач должен уметь отличать хронический пульпит, классификации которого мы рассмотрели, от глубокого кариеса, так как при лечении этих заболеваний прибегают к разным методам лечения. Когда зуб поражен кариесом, острая боль, возникающая при контакте единицы с раздражителем, стихает сразу после устранения последнего. В случае же с пульпитом она может остаться на длительное время.
Чтобы отличить пульпит от хронического периодонтита, нужно всего-навсего постучать по зубу. При периодонтите постукивания вызовут неприятные ощущения.
Когда же у человека гипертрофический пульпит, зуб начинает кровоточить при малейшем механическом воздействии.
В случае с фиброзным пульпитом пульпу можно увидеть в кариозной полости под тонким слоем дентина. Если стоматолог прикоснется в этом месте зондом, зуб «ответит» резкой болью.
Чтобы отличить пульпит от воспаления тройничного нерва, стоит помнить, что при патологии зуба болезненные ощущения усиливаются в ночное время, а при невралгии – наоборот.
Диагностика пульпита состоит из таких этапов:
- Детальный опрос.
- Осмотр ротовой полости.
- Зондирование.
- Температурная проба.
- Электроодонтодиагностика.
- Рентгенография.
Лечение осложненных стадий острого пульпита
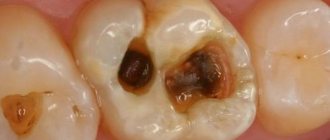
У очагового и диффузного пульпита есть свои разновидности. Первый имеет серозную и гнойную формы. Очаговый острый серозный пульпит часто возникает как осложнение кариеса или в ходе неправильного лечения кариеса. Он затрагивает корневую часть пульпы, что вызывает резкие приступы боли. Диффузный серозный острый пульпит распространяется и на коронковую, и на корневую части пульпы, вызывая сильный отек, который может перерасти в флегмону.
Острый гнойный пульпит (пульпарный абсцесс), как можно понять из названия, характеризуется скоплением гноя в пульповой камере, пульсирующей болью, которая может отдаваться в различные отделы челюсти и головы (именно поэтому пациент часто не может определить больной зуб). Для успешного лечение необходимо полностью удалить гной из каналов, причем в большинстве случаев зуб впоследствии умертвляется. Лечение острого травматического пульпита обычно дается сложнее.