Околоушные железы парные, являются самыми большими и основными железами по выработке слюны у человека. Они расположены между ртом и правым и левым ухом соответственно.
Каждая околоушная железа расположена вокруг ветви нижней челюсти и выделяет слюну через проток околоушной железы в рот для обеспечения глотания и первоначального переваривания пищи.
Появление околоушных желёз начинается на шестой недели внутриутробного развития плода, когда образуются крупные слюнные железы. Эпителиальные зачатки данных желёз располагаются на внутренних поверхностях щёк, вблизи губной спайки. Эти зачатки растут кзади к слуховым плакодам ушей с образованием твердых шнурообразных объектов, которые на десятой недели беременности становятся околоушными протоками. Секреция околоушных желёз начинается на восемнадцатой недели беременности.
Строение околоушной железы
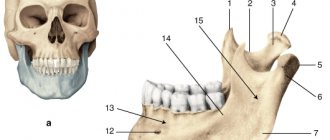
Околоушная железа имеет четыре поверхности: боковую, верхнюю, переднемедиальную и заднюю, а также три границы: переднюю, медиальную и заднюю. Также околоушная железа имеет верхний и нижний конец.
Через околоушную железу проходят лицевой нерв, наружная сонная артерия, части большого ушного нерва, поверхностная височная артерия, верхнечелюстная артерия, позадичелюстная вена.
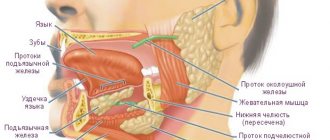
Околоушные железы это пара в основном серозных слюнных желез, которые располагаются книзу и кпереди от наружного слухового прохода, секретируемых слюну в полость рта через протоки околоушных желёз. Каждая железа располагается кзади от ветви нижней челюсти и кпереди от сосцевидного отростка височной кости. Каждая железа хорошо пальпируется, имеет примерно клиновидную форму. Проток околоушной железы выходит из переднего её отдела в жевательную мышцу. Данный канал проходит через щёчную мышцу и выходит в ротовую полость с внутренней стороны щеки напротив второго моляра верхней челюсти. Околоушной сосочек представляет собой небольшой подъем ткани и является открытием околоушного канала на внутренней стороне каждой щеки.
Каждая околоушная железа имеет капсулу собственной плотной соединительной ткани, но также имеет и ложную капсулу от слоя глубокой шейной фасции. Фасция на воображаемой линии между сосцевидным отростком и углом нижней челюсти разделена на поверхностные пластинки и глубокие пластинки вложенные в железу. Некоторая часть этого вещества имеется в мышце смеха.
Околоушная железа имеет короткие поперечно-полосатые каналы и длинные интеркалированные каналы. Интеркалированные каналы множественные и построены из кубических эпителиальных клеток, при этом они имеют просветы больше чем у ацинусов. Поперечно-полосатые каналы околоушных желёз тоже многочисленные и состоят из простого цилиндрического эпителия, имеющие страты, представляющие включения базальных мембран и клеток митохондрий.
Несмотря на то, что околоушные железы являются самыми большими из слюнных желёз, они дают только около 25% от общего объема слюнной жидкости. В околоушных железах преобладают серозные клетки, что делает их секрет в основном серозным секреторным продуктом. Также околоушные железы выделяют альфа-амилазы слюны, которые служат для расщепления крахмала во время жевания. Это главные железы, которые секретируют этот продукт. Данные вещества расщепляют амилозы и амилопектины путем альфа гидролиза 1,4 связи. Также считается, что альфа-амилазы предотвращают накопление бактерий в полости рта.
Каждая околоушная железа расположена глубоко в коже, имеет включения слоя глубокой шейной фасции и большого ушного нерва, а именно его передней ветви C2 и C3.
Околоушная железа расположена постеролатерально относительно ветви нижней челюсти, жевательной и медиальной крыловидной мышцы. Часть околоушной железы может располагаться между ветвью и медиальной крыловидной костью, а также крыловидным отростком. Из этого места выходят ветви лицевого нерва и околоушной проток.
Околоушная железа располагается антеролатерально относительно сосцевидного отростка височной кости с их соединениями кивательной и двубрюшной мышц.
Околоушная железа контачит с верхним фарингиальным констриктором, что говорит о необходимости исследования зева при паротите.
Околоушная железa (glandula parotis)
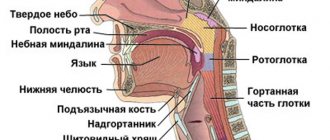
Околоушная железa (glandula parotis) лежит на жевательной мышце и значительная часть ее расположена позади нижней челюсти. Окруженная фасцией и мышцами, она вместе с проходящими в ее толще сосудами и нервами выполняет мышечно-фасциальное пространство (spatium parotideum), которое называют также ложем железы. Это пространство отграничивают листки fascia parotideomasseterica и мышцы: m.masseter и m.pterygoideus (между ними – нижняя челюсть), m. sternocleidomastoideus. В глубине лица это пространство отграничивают мышцы, начинающиеся от шиловидного отростка височной кости, а снизу – заднее брюшко m.digastricus. Вверху spatium parotideum примыкает к наружному слуховому проходу, хрящ которого имеет вырезки, пропускающие лимфатические сосуды. Здесь – «слабое место» в фасциальном покрове железы, подвергающееся разрыву при гнойных паротитах, чаще вскрывающихся в наружный слуховой проход. Внизу spatium parotideum отграничено от ложа gl.submandibularis плотным фасциальным листком, связывающим угол нижней челюсти с влагалищем грудинно-ключично-сосковой мышцы.
Spatium parotideum
не замкнуто с медиальной стороны, где глоточный отросток околоушной железы выполняет промежуток между шиловидным отростком и внутренней крыловидной мышцей, будучи лишен фасциального покрова (второе «слабое место» – в фасциальном футляре железы); здесь отросток непосредственно примыкает к переднему отделу окологлоточного пространства (рис.4). Это обусловливает возможность перехода гнойного процесса с одного пространства на другое.
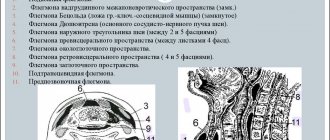
Рис. 4. Околоушная железа и окологлоточное пространство.
1 – длиннейшая мышца головы, 2 – грудино-ключично-сосцевидная мышца, 3 – заднее брюшко двубрюшной мышцы, 4 – шилоподъязычная мышца, 5 – занижнечелюстная вена, 6 – наружная сонная артерия, 7 – шилоязычная мышца, 8 – шилоглоточная мышца, 9 – околоушная железа, 10 – околоушная фасция, 11 –медиальная крыловидная мышца, 12 – ветвь нижней челюсти, 13 – жевательная мышца, 14 – жевательная фасция, 15 – щёчно-глоточная фасция, 16 – околоушной проток, 17 – щёчная мышца, 18 – преддверие рта, 19 – верхняя зубная дуга, 20 – резцовый сосочек, 21 – поперечные нёбные складки, 22 – шов нёба, 23 – твёрдое нёбо, 24 – нёбно-язычная дуга, 25 – мягкое нёбо, 26 – нёбно-глоточная дуга, 27 – верхний констриктор глотки, 28 – язычок, 29 – переднее окологлоточное пространство, 30 – заглоточное пространство, 31 – глоточная миндалина, 32 – заднее окологлоточное пространство, 33 – предпозвоночная фасция, 34 – глоточно-позвоночная фасция, 35 – шилоглоточная фасция, 36 – внутренняя сонная артерия, 37 – внутренняя яремная вена. (Из: Синельников Р.Д. Атлас анатомии человека. — М., 1972.- Т. II.)
В толще железы проходят наружная сонная артерия, позадичелюстная вена, лицевой и ушно-височный нервы. A.carotis externa делится в толще железы на конечные ветви:
1) a.temporalis superficialis, отдающую от себя a.transversa faciei и идущую в сопровождении n.auriculotemporalis в височную область;
2) а.maxillaris, переходящую в глубокую область лица.
N.facialis образует сплетение – plexus parotideus, расположенное ближе к наружной поверхности железы. В толще железы и непосредственно под её капсулой лежат лимфатические узлы (nodi parotidei).
Гнойный процесс, развивающийся в околоушной железе (spatium parotideum), может вызвать паралич лицевого нерва или тяжелое кровотечение из разрушенных гноем сосудов, проходящих в толще железы (наружная сонная артерия, позадичелюстная вена).
Выводной проток околоушной железы, ductus parotideus, располагается на передней поверхности жевательной мышцы на расстоянии 2,0-2,5 см книзу от скуловой дуги. На своем пути к преддверию полости рта ductus parotideus прободает щечную мышцу (а нередко и жировое тело щеки) вблизи переднего края m. masseter. Место впадения протока в преддверие рта примерно в половине случаев лежит на уровне промежутка между первым и вторым верхним моляром, примерно в 1/4 случаев – на уровне второго моляра.
Глубокая область лица (regio facialis profunda)
Глубокая область лица (regio facialis profunda) заключает в себе различные образования, относящиеся преимущественно к жевательному аппарату. Поэтому ее называют также челюстно-жевательной областью. Основу области составляют верхняя и нижняя челюсти и начинающиеся в основном от клиновидной кости жевательные мышцы: m.pterygoideus lateralis, прикрепляющийся к суставному отростку нижней челюсти, и m.pterygoideus medialis, прикрепляющийся к внутренней поверхности угла нижней челюсти.
По удалении ветви нижней челюсти выявляются сосуды, нервы и рыхлая жировая клетчатка. Н.И. Пирогов впервые описал клетчаточные промежутки глубокой области лица, расположенные между ветвью нижней челюсти и бугром верхней челюсти. Он называл эту часть лица межчелюстной областью и различал здесь два промежутка. Один из них, височно-крыловидный промежуток (interstitium temporopterygoideum), заключен между конечным отделом височной мышцы, прикрепляющейся к венечному отростку нижней челюсти, и латеральной крыловидной мышцей; другой, межкрыловидный промежуток (interstitium interpterygoideum), заключен между обеими крыловидными мышцами — латеральной и медиальной.
В обоих промежутках, сообщающихся между собой, проходят сосуды и нервы, окруженные клетчаткой. Поверхностнее всего расположено венозное сплетение – plexus pterygoideus. Оно лежит большей своей частью на наружной поверхности латеральной крыловидной мышцы, между ней и височной мышцей, т.е. в височно-крыловидном промежутке. Другая часть сплетения располагается на глубокой поверхности m.pteryoideus lateralis. Глубже венозного сплетения и преимущественно в межкрыловидном промежутке располагаются артериальные и нервные ветви.
A.maxillaris нередко бывает видна и в том, и в другом промежутке. Это объясняется тем, что на протяжении артерии образуется три дуги, из которых две последние, как показал Н.И.Пирогов, располагаются в межкрыловидном и височно-крыловидном промежутках. От артерии отходят многочисленные ветви, из которых отметим некоторые. A.meningea media проникает через остистое отверстие в полость черепа; a.alveolaris inferior входит в канал нижней челюсти в сопровождении одноименного нерва и вены; аа.alveolares superiores через отверстия в верхней челюсти направляются к зубам; a.palatina descendens направляется в крыло-нёбный канал и дальше к твердому и мягкому нёбу.
N.mandibularis выходит из foramen ovale, прикрытый латеральной крыловидной мышцей, и вскоре распадается на ряд ветвей. Из них n.alveolaris inferior проходит в промежутке между прилежащими краями обеих крыловидных мышц и внутренней поверхностью ветви нижней челюсти, затем спускается к отверстию нижнечелюстного канала; кзади от него проходят одноименные артерия и вена. N.lingualis, к которому на некотором расстоянии от овального отверстия присоединяется chorda tympani, лежит аналогично n.alveolaris inferior, но кпереди от него и, проходя под слизистой оболочкой дна рта, дает ветви к ней и к слизистой языка.
Расположением n.alveolaris inferior на внутренней поверхности ветви нижней челюсти пользуются для производства так называемой мандибулярной анестезии. Прокол слизистой оболочки и введение раствора новокаина производят при этом несколько выше уровня нижних моляров. При удалении верхних моляров анестезию осуществляют внутриротовым введением раствора новокаина в область бугра верхней челюсти.
Переход инфекции с зуба на челюсть может привести к развитию инфильтрата, сдавливающего проходящие в кости сосуды и нервы. Сдавление инфильтратом n.alveolaris inferior приводит к нарушению проводимости нерва, следствием чего является анестезия половины губы и подбородка. Если развивается тромбофлебит v.alveolaris inferior, он вызывает отек лица в пределах соответствующей половины нижней челюсти и нижней губы.
Из нижнечелюстного нерва возникают также ветви к жевательным мышцам, в частности nn.temporales profundi; щечный нерв n.buccalis, который прободает щечную мышцу и снабжает кожу и слизистую щеки; n.auriculotemporalis, который направляется сквозь толщу околоушной железы в височную область. На глубокой поверхности нижнечелюстного нерва, тотчас ниже овального отверстия, находится ушной узел, ganglion oticum, в котором прерываются парасимпатические волокна языкоглоточного нерва для околоушной железы. Постганглионарные секреторные волокна для этой железы идут в составе ушно-височного нерва и через ветви n.facialis достигают ткани железы.
В самом глубоком отделе области, в крылонёбной ямке, располагается ganglion pterygopalatinum. Сюда же вступает вторая ветвь тройничного нерва, от которой к ганглию подходят крылонёбные нервы (nn.pterygopalatini). Кроме последнего к ганглию подходит нерв крыловидного канала. От ганглия возникают nn. palatini, идущие через canalis pterygopalatinus к твердому и мягкому нёбу (вместе с а.palatina descendens), и nn.nasales posteriores, идущие в полость носа (через foramen sphenopalatinum).
Клетчатка височно-крыловидного и межкрыловидного промежутков переходит в соседние области либо непосредственно, либо по ходу сосудов и нервов. Распространяясь кверху, она покрывает височную мышцу, а затем у переднего края последней переходит позади скуловой дуги в щечную область, где эта клетчатка известна под названием жирового тела щеки (Биша), расположенную между mm.masseter и buccinator. Окружая эти сосуды и нервы, клетчатка височно-крыловидного и межкрыловидного промежутков достигает отверстий на основании черепа, по направлению кзади и кнутри она достигает крылонёбной ямки и глазницы. По ходу язычного нерва клетчатка межкрыловидного промежутка достигает дна ротовой полости. Клетчаточные промежутки межчелюстной области могут вовлекаться в гнойный воспалительный процесс при так называемых остеофлегмонах, т.е. нагноениях клетчатки с первичным очагом в кости.
Наиболее частой причиной остеофлегмон, в частности перимандибулярных, являются поражения нижних коренных зубов. При этом вовлекается в процесс медиальная крыловидная мышца, следствием чего является тризм, т.е. воспалительная контрактура названной мышцы, затрудняющая открывание рта. Дальнейшее распространение инфекции может привести к флебиту вен крыловидного сплетения с последующим переходом воспалительного процесса на вены глазницы. Нагноение клетчатки височно-крыловидного промежутка может перейти на твердую мозговую оболочку по ходу a. meningea media или ветвей тройничного нерва (через остистое, овальное или круглое отверстие).
В развитии глубоких флегмон значительную роль играет также клетчатка двух пространств, располагающихся в окружности глотки, – заглоточного и окологлоточного. Окологлоточное пространство (spatium parapharyngeale) окружает глотку с боков. Оно отделено от заглоточного пространства, расположенного позади глотки, боковой перегородкой, которую образует фасциальный листок, натянутый между предпозвоночной фасцией и фасцией глотки (aponeurosis pharyngoprevertebralis).
Окологлоточное пространство заключено между глоткой (изнутри) и ложем околоушной железы и медиальной крыловидной мышцей (снаружи). Вверху оно достигает основания черепа, а внизу – подъязычной кости, причем m.hyoglossus отделяется от подчелюстной слюнной железы и ее капсулы. В окологлоточном пространстве различают два отдела: передний и задний. Границу между ними образует шиловидный отросток с начинающимися от него мышцами (mm.stylopharyngeus, styloglossus и stylohyoideus) и фасциальный листок, натянутый между шиловидным отростком и глоткой (aponeurosis stylopharyngea).
К переднему отделу парафарингеального пространства примыкают: изнутри – нёбная миндалина, снаружи (в промежутке между медиальной крыловидной мышцей и шиловидным отростком) – глоточный отросток околоушной железы. В заднем отделе парафарингеального пространства проходят сосуды и нервы: снаружи располагается v.jugularis interna, кнутри от нее – a.carotis interna и nn.glossopharyngeus, vagus, accessorius, hypoglossus и sympathicus. Здесь же располагается самая верхняя группа глубоких шейных лимфатических узлов.
В переднем отделе парафарингеального пространства располагаются ветви восходящей нёбной артерии и одноименные вены, играющие роль в распространении воспалительного процесса из района миндалины (например, при перитонзиллярном абсцессе).
Заглоточное пространство (spatium retropharyngeale) расположено между глоткой (с ее фасцией) и предпозвоночной фасцией и тянется от основания черепа до уровня VI шейного позвонка, где переходит в spatium retroviscerale шеи. Обычно заглоточное пространство делится перегородкой, расположенной по срединной линии,
на два отдела – правый и левый (А.В. Чугай). Этим объясняется тот факт, что заглоточные абсцессы, как правило, бывают односторонними.
Инфицирование окологлоточного пространства нередко наблюдается при поражениях седьмого и восьмого зубов нижней челюсти и клетчатки межкрыловидного промежутка. Переход гнойного процесса из этого промежутка в spatium parapharyngeale возможен либо вследствие вторичного инфицирования spatium parotideum, либо по лимфатическим путям. Воспаление клетчатки окологлоточного пространства приводит к появлению таких симптомов, как затруднение глотания, а в тяжелых случаях и затруднение дыхания. Если инфекция из переднего отдела spatium parapharyngeale проникает в задний (разрушение aponeurosis stylopharyngea), то дальнейшее ее распространение может происходить по spatium vasonervorum шеи в переднее средостение, а при переходе инфекции на spatium retropharyngeale – вдоль пищевода в заднее средостение.
При гнойном поражении клетчатки заднего отдела окологлоточного пространства возникает опасность омертвения стенки внутренней сонной артерии (с последующим тяжелым кровотечением) или развития септического тромбоза внутренней яремной вены.
Разрезы на лице при гнойных процессах.
Для производства разрезов на лице необходимо строго руководствоваться анатомическими ориентирами, чтобы избежать возможных повреждений ветвей лицевого нерва, влекущих за собой функциональные расстройства и деформацию лица (рис. 5). Исходя из топографо-анатомического распределения основных ветвей лицевого нерва, необходимо избрать для разрезов наиболее «нейтральные» пространства между ними. Этому требованию соответствуют радиальные разрезы, идущие от наружного слухового прохода веерообразно по направлению к височной области, по ходу скуловой дуги, к крылу носа, к углу рта, к углу нижней челюсти и по краю ее.
В.Ф. Войно-Ясенецкий для вскрытия флегмон в ретромандибулярной области (паротиты, парафарингеальные флегмоны) рекомендует производить разрез кожи и фасции вблизи угла нижней челюсти, а вглубь проникать тупым способом (лучше пальцем). При таком разрезе пересекается n.colli, что не вызывает существенных расстройств; иногда может быть повреждена n.marginalis mandibu1ае (иннервирует мышцы подбородка), Флегмоны щеки в области m.masseter, являющиеся чаще всего распространением паротита, вскрывают поперечным разрезом, идущим от нижнего края мочки уха (на 2 см впереди) по направлению к углу рта. Разрез проходит между ветвями лицевого нерва; они повреждаются при таких разрезах лишь в редких случаях. Околочелюстные флегмоны с вовлечением щечного жирового комка (corpus adiposum buccae) рекомендуется вскрывать разрезом, начинающимся на 2-3 см кнаружи от крыла носа и продолжающимся по направлению мочки уха на 4-5 см. Разрез не следует делать глубоким, т.к. здесь можно повредить v.facialis и стенонов проток. Ветви лицевого нерва при таком разрезе повреждаются редко. При околочелюстных флегмонах лучше производить разрез через слизистую оболочку преддверия рта на щечно-челюстной складке.
В височной области основным типичным разрезом должен быть разрез позади лобного отростка скуловой кости между веерообразно расходящимися височными ветвями лицевого нерва.
Рис. 5. Наиболее типичные разрезы на лице.
(Из: Елизаровский СИ., Калашников Р.Н. Оперативная хирургия и топографическая анатомия. — М., 1967.)
Теоретические вопросы к занятию:
1. Границы, деление на области боковой области лица.
2. Наружные ориентиры и проекции (сосудисто-нервных образований, околоушной железы и ее протока).
3. Щечная область лица, послойная топография, содержимое: жировое тело щеки, его отростки.
4. Околоушно-жевательная область: послойное строение; околоушная железа: ложе, выводной проток, сосуды и нервы.
5. Глубокая область лица: фасции клетчаточные пространства, мышцы, сосуды и нервы.
6. Пути распространения гнойно-воспалительных процессов и анатомическое обоснование разрезов боковой области лица.
7. Пороки развития лицевого отдела головы.
8. Особенности первичной хирургической обработки ран лицевого отдела.
Практическая часть занятия:
1. Уметь определять проекцию основных сосудов и нервов лица, выводного протока околоушной слюнной железы.
2. Овладеть техникой послойного препарирования боковой области лица.
Вопросы для самоконтроля знаний
1. Какие границы и наружные ориентиры боковой области лица?
2. Что является границей между околоушно-жевательной и щёчной областями?
3. Назовите ветви лицевого нерва?
4. Назовите образования, которые располагаются под капсулой околоушной слюнной железы.
5. Какова особенность строения ложа околоушной слюнной железы?
6. Какие участки относятся к слабым местам железы?
7. Какие клетчаточные пространства выделяют в глубокой области лица?
8. Перечислите сосудисто-нервные образования глубокой области лица.
9. Какие разрезы применяются при гнойно-воспалительных процессах на лице?
10. Что такое тризм?
11. Какие осложнения возникают при повреждении лицевого нерва?
Задачи для самоконтроля
Задача 1
Для дренирования нагноительного процесса из комка Биша хирург сделал разрез по переднему краю жевательной мышцы. Правильно ли выполнен разрез и с какими образованиями встретится хирург?
Задача 2
Может ли гной из околоушной слюнной железы при гнойном паротите распространится в оклоглоточное клетчаточное пространство? Если да, то, каким путём?
Задача 3
Для дренирования нагноительного процесса околоушной слюнной железы хирург произвёл 5 разрезов, идущих от основания мочки уха радиально по направлению к височной кости, к углу глаза, к крылу носа, к углу рта, к углу нижней челюсти и по краю её. правильно ли выполнил разрезы хирург?
Задача 4
У больного с гнойным паротитом началось обильное эрозивное артериальное и венозное кровотечение. Из каких сосудов возможно кровотечение в данном случае?
Задача 5
У больного с гнойным паротитом появились симптомы опускания угла рта, сглаживания носогубной и носощёчной складок. Какая причина их появления?
Эталоны правильных ответов
Задача 1
При выполнении разрезов в щёчной области, во-первых, учитывается косметический эффект. Во-вторых, при проведении разреза по переднему краю жевательной мышцы имеется опасность повредить ветви лицевого нерва, что приведет к параличу мимической мускулатуры, или выводной проток слюнной железы. Поэтому наиболее целесообразно вскрывать нагноительные процессы комка Биша из преддверия полости рта.
Задача 2
Пространство околоушной слюнной железы не замкнуто с медиальной стороны, где глоточный отросток околоушной железы выполняет промежуток между шиловидным отростком и внутренней крыловидной мышцей, будучи лишен фасциального покрова. Здесь отросток непосредственно примыкает к заднему отделу окологлоточного пространства, что обуславливает возможность перехода гнойного процесса с одного пространства на другое.
Задача 3
Неправильно. При проведении разрезов на лице необходимо учитывать косметический эффект. Для дренирования гнойных очагов наиболее часто применяют позадичелюстной разрез.
Задача 4
Поскольку через толщу околоушной слюной железы проходит наружная сонная артерия и позадичелюстная вена, то при гнойном паротите произошла эрозия стенок этих сосудов.
Задача 5
Через толщу околоушной слюной железы проходит лицевой нерв, в результате воспалительного процесса в железе он может сдавливаться, что приводит к парезу мимической мускулатуры.
Тестовые задания для самоконтроля
⇐ Предыдущая3
Иннервация околоушных желёз
Иннервация околоушных желёз полностью автономная. Железу иннервируют постганглионарные симпатические волокна из верхнего шейного симпатического узла. Периартериальный нервные сплетения, проходящие вокруг наружной сонной артерии достигают околоушную железу. Главная их функция это сужение сосудов.
Клеточные включения прегаглионарных симпатических нервов обычно располагаются в боковых ветвях верхних грудных спинномозговых сегментов.
Преганглионарные парасимпатические волокна выходят из ствола головного мозга из нижнего слюнного ядра в языкоглоточном нерве. Слюноотделение околоушных желёз вызывается в основном языкоглоточным нервом.
Ферменты слюны человека
Пищеварительная система расщепляет питательные вещества, которые мы употребляем в пищу, превращая их в молекулы. Клетки, ткани и органы используют их в качестве топлива для осуществления разных метаболических функций.
Процесс пищеварения начинается в момент, когда пища попадает в рот. Полость рта и пищевод сами не производят каких-либо ферментов, но слюна, вырабатываемая в слюнных железах содержит ряд важных ферментов. Слюна смешивается с пищей во время акта жевания, действует как смазка и начинает процесс пищеварения. Ферменты в слюне, начинают расщеплять питательные вещества и защищают вас от бактерий.
Слюнная амилаза
Молекула амилазы слюны
Амилаза слюны – это пищеварительный фермент, который действует на крахмал, разбивая его на более мелкие молекулы углеводов. Крахмалы представляют из себя длинные цепочки, которые привязаны друг к другу. Амилаза разрывает связи вдоль цепи и освобождает молекулы мальтозы. Чтобы испытать действия амилазы, достаточно начать грызть крекер и уже через минуту вы почувствуете, что он имеет сладкий вкус. Функции амилаза слюны лучше выполняет в слабощелочной среде или при нейтральном pH, она не может действовать в кислотной среде желудка, только в ротовой полости и пищеводе! Фермент производится в двух местах: слюнных железах и поджелудочной железе. Продуцируемый тип фермента в поджелудочной железе называется панкреатическая амилаза, которая завершает переваривание углеводов в тонком кишечнике.
Лизоцим слюны
Молекула лизоцима слюны
Лизоцим секретируется в слезы, слизь в носу и слюну. Функции лизоцима слюны прежде всего антибактериальные! Это не тот фермент, которые будет помогать переваривать пищу, он защитит вас от любых вредных бактерий, которые попадают в полость рта с едой. Лизоцим разрушает полисахариды клеточных стенок многих бактерий. После того, как клеточная стенка была сломана, бактерия умирает, лопается, как шарик с водой. С научной точки зрения, гибель клеток называется лизис, поэтому фермент, который выполняет задачи по уничтожению бактерий получил название лизоцим.
Лингвальная липаза
Молекула лингвальной липазы
Лингвальная липаза – это фермент, который расщепляет жиры, в частности триглицериды на более мелкие молекулы, называемые жирными кислотами и глицеролом. Лингвальная липаза содержится в слюне, но она не закончит свою работу, пока не доберется до желудка. Небольшое количество липазы, под названием липаза желудка, производится клетками желудка. Этот фермент специфически переваривает молочный жир в пище. Лингвальная липаза является очень важным ферментом для детей, потому что она помогает им переваривать жиры в молоке, что делает пищеварение намного проще для их незрелой системы пищеварения.
Протеазы
Протеазы
Любой фермент, который расщепляет белки на составные части, аминокислоты, называется протеаза, которая представляет собой общий термин. В организме синтезируется три основных протеазы: трипсин, химотрипсин и пепсин. Специальные клетки в желудке производят неактивный фермент пепсиноген, который превращается в пепсин, когда он контактирует с кислой средой в желудке. Пепсин разрывает определенные химические связи в белках, называемые пептидами. Поджелудочная железа человека производи трипсин и химотрипсин, ферменты, которые поступают в тонкую кишку через проток поджелудочной железы. Когда, частично переваренная пища перемещается из желудка в кишечник, трипсин и химотрипсин производят простые аминокислоты, которые всасываются в кровь.
Другие ферменты слюны в организме человека Хотя амилаза, протеаза и липаза являются тремя основными ферментами, которые организм использует для переваривания пищи, многие другие специализированные ферменты также помогают в этом процессе. Клетки, которые выстилают кишечник вырабатывают ферменты: мальтаза, сахараза и лактаза, каждый в состоянии преобразовать определенный тип сахара в глюкозу. Аналогично, специальные клетки желудка выделяют два других фермента: ренин и желатиназа. Ренин действует на белок в молоке, превращая его в более мелкие молекулы, называемые пептидами, которые затем полностью перевариваются пепсином.
Заболевание околоушных желёз
Паротит
Среди заболеваний околоушных желёз самым распространенным является эпидемический паротит — воспаление одной или обеих околоушных желёз. Помимо вирусной инфекции паротит могут вызывает некоторые виды бактерий, когда развивается бактериальный паротит. Эта инфекция вызывает закупорку протоков околоушных желёз. Воспаления и отёки околоушных желёз также могут вызываться доброкачественными лимфоэпителиальными поражениями, которые вызываются болезнью Микулича и синдромом Шегрена.
Гранулема
Туберкулёз и сифилис могут провоцировать образование гранулемы в околоушной железе.
Камни околоушных желёз
Как правило, камни в околоушных железах образуются в месте слияния главного протока и мелких протоков железы. Симптомы при этом проявляются в виде сильных болей при слюноотделении. Либо происходит увеличение околоушных желёз перед приемом пищи, когда происходит интенсивное слюноотделение. Лечение камней в околоушных железах заключается в их хирургическом удалении, а в некоторых случаях требуется удаление и самой железы.
Опухоли
Примерно 80% опухолей, возникающих в околоушных железах являются доброкачественными. При этом из них 70% это плеоморфные аденомы, возникающие в основном у женщин, другие виды опухолей это аденолимфомы, поражающие чаще мужчин. Рост опухоли может вызывать болевые ощущения, так как сама опухоль затрагивает нерв, проходящий через околоушную железу.
Остальные 20% опухолей имеют злокачественный характер, наиболее распространенные из них это слизеобразующий плоскоклеточный рак или мукоэпидермоидная карцинома, а также лимфоидный кистозный рак.
Хирургическое лечение опухолей околоушных желёз представляет определенные трудности, в связи с прохождением через ткани лицевого нерва. Именно поэтому очень важным в лечении является обнаружение опухоли на ранних стадиях.
Где расположены слюнные железы?
Выделяют малые и большие группы слюнных желез. Малыми железами являются губные, щечные, молярные, язычные и небные. Все они располагаются отдельными скоплениями в толще слизистой оболочки полости рта. Железы данной группы выделяют слюну с большим содержанием липазы, которая отвечает за расщепление жиров.
К большим слюнным железам относят три парные группы: подъязычные, околоушные и поднижнечелюстные.
- Околоушные железы являются самыми большими (масса до 20 г) и расположены под кожей спереди и книзу от ушных раковин, соприкасаясь с нижней челюстью. Выводной проток железы прободает щечную мышцу и открывается на внутренней поверхности щеки на уровне второго верхнего моляра. Синтезируют слюну с высоким содержанием амилазы (участвует в расщеплении углеводов), ионов хлора, калия и натрия.
- Подъязычные железы считаются самыми маленькими из данной группы, их вес достигает 5 г. Располагаются на дне ротовой полости справа и слева от уздечки языка. Выводные протоки могут открываться отдельными отверстиями или совместно с протоками поднижнечелюстных желез. Синтезируют слюну с высоким содержанием муцина.
- Поднижнечелюстные железы по размерам занимают промежуточное место между предыдущими группами. Они расположены в поднижнечелюстном треугольнике, который сверху ограничен нижней челюстью, с внутренней стороны — шилоязычной мышцей, с внешней стороны — лицевыми артериями и венами, спереди — краем челюстно-подъязычной мышцы. Состав слюны смешанный (белково-слизистый), содержит ферменты и муцин.
Все перечисленные группы слюнных желез участвуют в процессах пищеварения в ротовой полости.
В продолжение темы обязательно читайте:
- Когда, как и сколько чистить зубы для сохранения здоровья?
- Неприятный запах изо рта: причины и методы его устранения
- Какие препараты использовать при повышенном газообразовании?
- Подробно о копрограмме: подготовка, проведение и расшифровка анализа
- Список ферментов для улучшения пищеварения и их прием
- Перитонит: что это за болезнь, как она проявляется и лечится?
- Причины вздутия живота и повышенного газообразования, методы лечения
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ): симптомы, методы лечения и осложнения
- Консистенция кала у взрослого: где норма, а где патология?
- Цвет кала у новорожденных: где норма, а где патология?
Возрастные особенности функционирования слюнных желез
- I. Органоспецифические опухоли вилочковой железы.
- I. Физиология щитовидной железы плода
- II. Обследование больных с узлами щитовидной железы
- II. Органонеспецифические опухоли вилочковой железы.
- II. Препараты гормонов щитовидной железы
- III) Большие слюнные железы
- III) Мужские половые железы
- III) Поджелудочная железа
- III. Местно распространенный рак молочной железы III стадии
- III. Опухоли вилочковой железы
Секреция слюнных желез подвержена закономерным возрастным изменениям. Слюнные железы функционируют с момента рождения, но сначала секреция слюны незначительна, что обусловливает некоторую сухость слизистой оболочки рта у детей в первые месяцы жизни. Однако с 5—6-го месяца жизни слюноотделение значительно усиливается. Иногда дети не успевают проглатывать слюну и она непроизвольно вытекает изо рта (физиологическое слюнотечение).
Проекция протока околоушной слюнной железы у новорожденных и детей раннего возраста иная, чем у взрослых. Проток расположен низко, имеет непрямой ход и открывается на расстоянии 0,8—1 см от переднего края жевательной мышцы. Околоушная слюнная железа более округлая, мало заходит вперед и доходит до угла нижней челюсти. Лицевой нерв лежит поверхностно. В период полового созревания секреторные процессы в слюнных железах протекают особенно интенсивно, что обусловлено гормональной перестройкой организма.
Возрастная инволюция желез слизистой оболочки рта начинается после 60—70 лет. В пожилом возрасте часть белковых желез слизистой оболочки перестает выделять белковый секрет и начинает выделять секрет, богатый кислыми и нейтральными гликозоаминогликанами. Некоторые клетки желез атрофируются, увеличивается прослойка соединительной ткани, в большом количестве появляются жировые клетки. Атрофиче-ские изменения отмечаются в клетках эпителия, выстилающего протоки этих желез, что сопровождается нарушением секреторной функции желез и развитием сухости слизистой оболочки.
Функциональная система, обеспечивающая формирование адекватного для проглатывания пищевого комка
Функциональная система, обеспечивающая формирование адекватного для проглатывания пищевого комка, начинает становление с прорезывания первых зубов (в 6-8 месяцев) и заканчивается с окончанием прорезывания коренных молочных зубов (к 2,5-3 годам). К моменту прорезывания первых зубов ребенок жевать не способен. Однако с момента прорезывания зубов-антагонистов резцовой группы в 10-12 месяцев он постепенно учится откусывать небольшие кусочки пищи. Пищевой комок в этом период еще не формируется. Те части пищи, которые попали в рот, подвергаются сосанию, смачиванию слюной и, если они достигают корня языка, проглатываются. Чаще эти кусочки вместе со слюной выталкиваются языком наружу. Это происходит потому, что губы еще не способны плотно закрывать вход в полость рта, а язык совершает в основном поршнеобразные движения вперед и назад, обеспечивая сосание. При движении языка вперед происходит выталкивание содержимого из полости рта. Это хорошо наблюдается при прикармливании грудного ребенка кашей, часть которой проглатывается, а другая часть выталкивается наружу. В течение нескольких месяцев ребенок постепенно обучается формированию пищевого комка из кашицеобразных продуктов. У искусственно вскармливаемых детей этот процесс идет значительно быстрее. Полноценный пищевой комок обычно формируется к 2,5-3 годам, когда прорезываются все зубы молочного прикуса. В это время ребенок уже самостоятельно может поедать различные пищевые продукты.
Исследования у детей, проведенные методом мастикациографии, показали, что после прорезывания первых молочных зубов жевательные движения еще слабо выражены, аритмичны, чередуются с сосательными. С увеличением количества молочных зубов жевательные движения нижней челюсти становятся более дифференцированными, амплитуда жевательных волн увеличивается, они становятся более ритмичными. К трехлетнему возрасту мастикациограмма становится стабильной.
Увеличение времени формирования пищевого комка и снижение жевательной мощности отмечается у детей в возрасте 9-10 лет, что связывают со сменой IV и V молочных зубов на постоянные. По мере становления постоянного прикуса и окончания формирования зубочелюстной системы, жевательная эффективность повышается и к 12 годам достигает своего максимума. Так, дети в возрасте 10 лет затрачивают на пережевывание ядра лесного ореха массой 800 мг 18 секунд, производя при этом 29-30 жевательных движений. В возрасте 12 лет на пережевывание такого же ореха затрачивается уже 15 секунд при 20-23 жевательных движениях.
После полной смены молочных зубов при интактных зубных рядах мастикациограмма представляет собой последовательное чередование всех элементов жевательных волн, отражающих нормальные жевательные движения нижней челюсти. Начиная с этого времени (12-13 лет) функциональная система жевания до пожилого возраста обеспечивает формирование адекватного для глотания пищевого комка.
В пожилом возрасте происходит увеличение времени формирования пищевого комка, что связано теми инволютивными процессами, которые происходят в зубочелюстном аппарате со старением. С возрастом с потерей зубов функциональная система жевания сначала использует свои компенсаторные возможности. В начале компенсация достигается удлинением времени формирования пищевого комка. В дальнейшем при отсутствии большого количества зубов или полной их потере становится возможным употребление только измельченной, кашицеобразной или жидкой пищи.
На мастикациограммах пожилых людей амплитуда жевательных волн уменьшается. Они становятся менее ритмичными, исчезают дополнительные волны. Это связывают с ослаблением тонуса жевательной мускулатуры и различными нарушениями в зубочелюстном аппарате.
Функциональная система речеобразования
Функциональная система речеобразованияначинает формироваться с 8-10 месяцев и заканчивается к 2.5-3 годам. Развитие речевой функции происходит в соответствии с определенной системой языка, которая строится на основе интонационных структур и его фонемного состава. Сам процесс развития речи делят на 1) подготовительный период, включающий крик, гуление и лепет; 2) период понимания речи взрослых, и использование в активной речи слов-предложений, и 3) период овладения фразовой речью.
Первые функциональные связи в соответствующих морфологических структурах, объединяющихся в функциональную систему речеобразования, возникают при крике новорожденного. Акустическая характеристика крика новорожденного несет в себе те же составляющие, что и звуки речи, совершается на тех же частотах. При этом крик, воспринимаемый слуховым анализатором, стимулирует функциональную активность речевых зон коры большого мозга.
В первые месяцы жизни ребенка появляются голосовые реакции гуления
(звуки типа АУ, ЭУ), постепенно приобретающие различную интонационную окраску, что свидетельствует о начинающемся усвоении интонационной закономерности языка.
С 5-6 месяца жизни у ребенка появляются голосовые реакции типа лепета
. Он начинает произносить звуки БА, МА, ПА. С 8-9-го месяца лепет становится продолжительнее, обогащается его интонационная окраска, звуки начинают повторяться, постепенно приобретая значения слов (БАБА, МАМА, ПАПА). Органы артикуляции ребенка в это время продолжают развиваться, слуховой анализатор постепенно становится способным к тонким слуховым восприятиям, необходимым для различения фонем. Происходит постепенное совершенствование взаимосвязи речедвигательного анализатора со слуховым, что приводит к образованию речеслухового анализатора.
С 9-10 месяца у ребенка развивается понимание речи, слова приобретают определенный смысл. Постепенно доминирующее значение приобретает само слово как определенное сочетание речевых звуков. Для овладения смысловым составом речи необходимо образование связей между словами и относящимися к ним предметами. Эти связи формируются взрослыми путем связывания конкретных предметов и действий с обозначающими их словами, а также за счет стимуляции активной речевой деятельности ребенка и его речевого подражания.
К концу первого года жизни ребенок произносит по системе языка фонемы, которые он слышит как в речи взрослых, так и в своих звуках гуления (гласные типа А, Е, У) и лепета (согласные типа М, П, Т,). Остальные фонемы (все шипящие, звуки Л, Р) произносятся ребенком позже – на втором и третьем годах жизни.
Активная речь ребенка начинается с первых слов, произношение которых вначале очень несовершенно, комбинация речевых звуков при том лишь отдаленно напоминает слова, которые они должны обозначать. Обычно эту речь ребенка хорошо понимают те, кто с ним занимается, его воспитывает. В этом возрасте слова, сказанные ребенком, могут отражать смысл целого предложения. Например, слово МАМА употребляется, когда мать уходит или пришла. В этот период появляются звукоподражательные слова типа АВ-АВ (собака), ТИК-ТАК (часы) и т.д.
Наиболее бурно развивается понимание речи на втором году жизни. Ребенок начинает понимать обращенную к нему речь, выполняет простые поручения. Это значит, что функция речеслухового анализатора распознавания акустических структур по системе родного языка сформировалась. Во втором полугодии второго года жизни происходит качественный скачок в развитии активной речи. В это время появляется попытка связывать слова в фразы, используя формы множественного числа. К двум годам жизни ребенка его словарный запас достигает примерно 300 слов.
На третьем году жизни у ребенка отрабатывается правильное произношение фонем, появляются многочисленные фразы, придаточные предложения, активно используются местоимения и союзы. В этот период заканчивается основное формирование функционально системы речеобразования. Большое значение в этом процессе имеет формирование молочного прикуса. Если в нем имеются отклонения (открытый, выраженная прогения или прогнатия), то формирование фонем может замедлиться или нарушиться. Если имеет место аномалия развития языка, мимических мышц, то может проявляться нарушение речеобразования в –виде картавости, шепелявости, косноязычия. Следовательно, способность формирования фонем, а значит, и словообразования, зависит во многом от состояния органов полости та, от степени их участия в фонации.
Затруднения в формировании фонем отмечаются у детей в возрасте 7-8 лет при смене резцовой группы зубов, и в возрасте 12-14 лет в связи с окончанием становления постоянного прикуса в зубочелюстном аппарате.
Формирование функции речеобразования всецело зависит от состояния слухового анализатора, а также от обстановки, в которой развивается ребенок, от степени общения с другими людьми. Дети, глухие от рождения, из-за отсутствия слуховых стимулов, не способны научиться говорить. Частичная глухота и тугоухость также сказывается на способности речеобразования. Потеря слуха даже в зрелом возрасте приводит к изменению речеобразовательной функции.
Большое значение в формировании речи имеет окружающая среда. Если до 10-12 лет ребенок не научился говорить, то в последующие годы говорить он не научится. Известны примеры детей «маугли», воспитанных среди диких зверей в джунглях. Обычно таких детей научить говорить не удается.
Закономерные изменения в речеобразовании наблюдаются у мальчиков в период полового созревания. В связи с перестройкой, происходящей в этот период в гортани, голосовых связках, лицевом скелете, изменяются объем голосового тракта и как следствие этого фонация и голосообразование. При этом голос приобретает новые, индивидуальные оттенки тембра, а в связи с перестройкой психики может произойти изменение темпа речеобразования.
Немаловажное значение в речеобразовании имеет состояние нейроэндокринного гомеостаза. При изменении уровня половых гормонов могут изменяться громкость и тембр голосообразования, возникать мужской тембр голоса у женщин и женский у мужчин.
В пожилом возрасте речеобразование претерпевает определенные изменения, связанные с инволютивными процессами в зубочелюстной системе, в частности в органах словообразования. Изменяется тембр голоса, в нем появляются дрожание, вибрация, нарушается формирование многих фонем.
КОНТРОЛЬНЫЕ ВОПРОСЫ
Дата добавления: 2015-02-02 | Просмотры: 2719 | Нарушение авторских прав
| | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | | 48 | | | | |
Операции
При удалении Подчелюстной железы производят разрез длиной 7—8 см параллельно нижнему краю тела нижней челюсти, отступя от него на 2 см. Рассекают кожу, подкожную клетчатку, подкожную мышцу шеи, поверхностную пластинку собственной фасции шеи, вскрывают капсулу железы, перевязывая при этом лицевую вену. П. ж. легко отделяется от тканей ложа. При отделении внутренней поверхности П. ж. выделяют и перевязывают лицевую артерию. В области верхнего полюса П. ж. выделяют и перевязывают выводной проток и повторно перевязывают лицевую артерию. Если железу удаляют по поводу воспалительного процесса, то не следует выходить за пределы ее капсулы, чтобы не повредить лицевой нерв (краевую ветвь нижней челюсти). Рану зашивают послойно, оставляя выпускник на 24 часа.
Библиография:
Зедгенидзе Г. А. Рентгенодиагностика заболеваний слюнных желез, Л., 1953, библиогр.; Касаткин С. Н. Анатомия слюнных желез, Сталинград, 1948; Сазама Л. Болезни слюнных желез, пер. с чешек., Прага, 1971, библиогр.; Солнцев А. М. и Колесов В. С. Хирургия слюнных желез, Киев, 1979, библиогр.; Burch R. J. a. Woodward H. W. Differential diagnosis and surgery of the submaxillary gland, J. oral Surg., v. 18, p. 470, 1960; Rauch S. Die Speicheldriisen des Menschen, Stuttgart, 1959; Schulz H. G. Das Rontgenbild der Kopfspeicheldriisen, Lpz., 1969, Bibliogr.
И. Ф. Ромачева; В. С. Сперанский (ан., гист.).
Лечение кисты слюнной железы
Несмотря на безболезненное возникновение, а также неярко выраженный болевой синдром, кисту слюнной железы необходимо лечить. В настоящее время существует единственный эффективный метод ее устранения – хирургический.
В зависимости от расположения кисты, операция проводится как с внутренней стороны ротовой полости, так и с внешней. Нейтрализация кисты подчелюстной железы осуществляется вместе с ней самой. Аналогичным способом лечится подчелюстная околоушная слюнная железа, она представлена на фото.
Диагностика кисты слюнной железы
Диагностика подчелюстной слюнной железы проводится с целью выявления признаков патологии, в том числе признаков кистозных образований. Первый этап исследования включат в себя визуальный осмотр пациента с помощью инструментальных и лабораторных приборов.
Зачастую при осмотре специалист не в силах отличить кисту от опухоли, поэтому исследование продолжают с помощью компьютерной магнитно-резонансной томографии (МРТ), цистографии, УЗИ и сиалографии.
При запущенной форме заболевания нередко назначаются дополнительные обследования, такие как пункция кисты и тонкоигольная аспирационная биопсия. Собранный биологический материал направляется на лабораторное цитологическое и биохимические исследование, главной целью которых является исключение злокачественных опухолей.
Анатомия и гистология
Подъязычная область, подъязычная железа, подчелюстная область, подчелюстная железа. Рис. 1. Топография подчелюстной и подъязычной областей (правая половина нижней челюсти удалена, кожа и мышцы оттянуты). Рис. 2. Топография подъязычной области (язык поднят, часть его слизистой оболочки удалена). Рис. 3. Топография подчелюстной области (подкожная мышца шеи и поверхностная пластинка шейной фасции удалены): 1 — язык, 2 — переднеязычная слюнная железа, 3 — глубокая артерия языка, 4 — поднижнечелюстной проток, 5 — подъязычная железа, 6 — нижняя челюсть (частично удалена), 7 — челюстно-подъязычная мышца, 8 — подбородочно- подъязычная мышца, 9 — поднижнечелюстная железа, 10 — лицевая артерия, 11 — лицевая вена, 12 — подъязычно — язычная мышца, 13 — подчелюстной лимфатический узел, 14 — верхний корешок шейной петли, 15 — грудино — ключично — сосцевидная мышца, 16 — занижнечелюстная вена, 17 — внутренняя яремная вена, 18 — внутренняя сонная артерия, 19 — наружная сонная артерия, 20 — глубокие шейные лимфатические узлы, 21 — подъязычный нерв, 22 — заднее брюшко двубрюшной мышцы, 23 — шилоподъязычная мышца, 24 — околоушная железа, 25 — жевательная мышца, 26 — глубокая вена языка, 27 — ветвь нижней челюсти (частично удалена), 28 — язычный нерв, 29 — подъязычные сосочки, 30 — подъязычная складка, 31 — уздечка языка, 32 — переднее брюшко двубрюшной -мышцы, 33 — подкожная мышца шеи, 34 — поверхностная пластинка шейной фасции, 35 — основание нижней челюсти, 36 — краевая ветвь нижней челюсти лицевого нерва.
Подчелюстная железа — парный орган, имеет уплощенно-округлую, яйцевидную или эллипсоидную форму, ее длина у взрослого 3,5—4,5 см, ширина 1,5—2,5 см, толщина 1,2—2 см. Вес (масса) железы у новорожденного в среднем 0,84 г, у взрослого 10—15 г. В пожилом возрасте железа подвергается склерозу и ее вес уменьшается. Подчелюстная железа располагается в нише, ограниченной латерально телом нижней челюсти (corpus mandibulae), медиально — челюстно-подъязычной (m. mylohyoideus) и подъязычно-язычной (m. hyoglossus) мышцами; снизу ее покрывают кожа, подкожная клетчатка, подкожная мышца шеи (platysma) и поверхностная пластинка шейной фасции (lamina superficialis fasciae cervicalis). Спереди железа граничит с передним брюшком двубрюшной мышцы (venter ant. m. digastrici), сзади — с задним брюшком двубрюшной мышцы (venter post. m. digastrici) и шило-подъязычной мышцей (m. stylohyoideus), внизу подходит к большому рогу подъязычной кости (cornu majus osis hyoidei). Отросток Подчелюстной железы проникает в щель между челюстно-подъязычной и подъязычноязычной мышцами и может достигать подъязычной железы (gl. sublingualis). Проекция Подчелюстной железы на поверхность лица и шеи имеет форму ромба. Поверхностная пластинка шейной фасции, расщепляясь, охватывает железу, образуя ее капсулу (saccus gl. submandibularis). Подчелюстная железа в отличие от околоушной железы с капсулой связана рыхло и легко из нее выделяется. В капсулу Подчелюстной железы входят лицевая артерия (a. facialis) и в некоторых случаях лицевая вена (v. facialis). Артерия огибает железу сверху или сзади и ложится в борозду на ее медиальной поверхности, иногда углубляясь в ткань железы. Лицевая вена проходит по латеральной поверхности железы (цветн. рис. 1). Вблизи Подчелюстной железы находятся также подподбородочные артерия и вена (а. et. v. submentales). На поверхности Подчелюстной железы располагаются подчелюстные лимф, узлы (Поднижнечелюстные лимфатические узлы, Т.; nodi lymphatici submandibulares). Подчелюстной проток (поднижнечелюстной проток, Т.; ductus submandibularis) впервые описал в 1656 г. Т. Бартон. Проток выходит из передней части П. ж. и, обогнув задний край челюстно-подъязычной мышцы, идет над ней сначала между подбородочно-подъязычной и подъязычно-язычной мышцами, затем по медиальной поверхности подъязычной железы, под слизистой оболочкой дна полости рта в подъязычной области и открывается на подъязычном сосочке (caruncula sublingualis) рядом или вместе с большим подъязычным протоком. Длина подчелюстного протока 40—60 мм, внутренний диам. 2—3 мм, в устье проток суживается до 1 мм. Подчелюстной проток, как правило, прямой, редко дугообразный или S-образный. Почти в половине случаев сверху и снизу от него располагаются добавочные дольки П. ж. На сиалограмме в боковой проекции подчелюстной проток и его разветвления проецируются на тело и угол нижней челюсти.
Кровоснабжение Подчелюстной железы осуществляется железистыми ветвями лицевой артерии: ее верхнепередняя часть — подподбородочной артерией (a. submentalis), а нижнепередняя часть — язычной артерией (a. lingualis). Венозный отток осуществляется в одноименные вены. Лимфа оттекает в подчелюстные и латеральные глубокие шейные лимфатические узлы.
Иннервируется подчелюстная железа так же, как и подъязычная железа (см.).
Подчелюстная железа является сложной трубчатоальвеолярной железой со смешанной серозно-слизистой секрецией. Она состоит из долек, разделенных прослойками соединительной ткани, в к-рых проходят сосуды и нервы. В дольках имеются серозные и смешанные (серозно-слизистые) концевые отделы. Серозные концевые отделы имеют такое же строение, как и в околоушной железе (см.). Они обладают короткими вставочными и длинными, сильно ветвящимися исчерченными протоками. Смешанные концевые отделы состоят из двух видов клеток — мукоцитов и сероцитов. Мукоциты более крупные, занимают центральные части концевых отделов, сероциты находятся на периферии, образуя серозные полулуния, так наз. полулуния Джануцци, характерные для смешанных концевых отделов. Снаружи от серозных полулуний лежат миоэпителиальные клетки. Внутридольковые протоки П. ж. переходят в междольковые, затем междолевые, а последние сливаются в подчелюстной проток.
Физиология и биохимия
П. ж.— см. Слюнные железы.