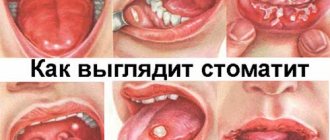
Можно понять растерянность человека обнаружившего у себя дырки в гландах. На самом деле повод для тревоги действительно есть – этот симптом свидетельствует о серьезном патологическом процессе в ротовой полости. И если у взрослых есть надежда обойтись без защитного барьера, роль которого выполняют миндалины, то у детей, чей организм и иммунитет до конца еще не окреп, этот недуг несет угрозу здоровью.
Чтобы дырочки в миндалинах (гландах) не вызвали осложнений, нужно своевременно обратить внимание на тревожную симптоматику, выявить причину их образования и получить квалифицированную медицинскую помощь.
Дырки в миндалинах: что это?
В норме у здорового человека миндалины по структуре напоминают пористую губку и содержат примерно по 20 углублений (лакун), которые предназначены для сдерживания болезнетворных организмов. Во время болезни этот защитный механизм первой линии не дает инфекции пройти дальше.
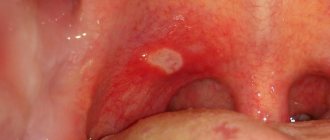
Микробы оседают в лакунах – на гландах становятся заметны сгустки белого или желтого гноя, кстати, это единственные миндалины в организме которые можно рассмотреть самому.
Этот орган имеет особенность восстанавливаться самостоятельно и после лечения миндалины принимают прежний вид, становятся целыми, плотными, покрытыми бледно-розовой слизистой.
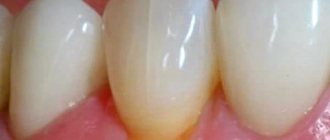
Дырки в миндалинах: фото
В случае частых болезней, осложнений, сниженного иммунитета этот процесс нарушается и лакуны закрываются перерожденной лимфатической тканью, что визуально выглядит как дырки в небных миндалинах. Эти отверстия становятся сборниками для остатков пищи, бактерий, омертвевших клеток эпителия, которые формируют гнойные пробки.
На вопрос о том, что за дырочки в гландах врач диагностирует больному хронический тонзиллит.
Какие симптомы?
Кроме визуального определения, отверстия в гландах сопровождаются и другими симптомами, которые должны насторожить. К ним относятся:
- отечность небных миндалин;
- ощущение инородного тела в горле;
- дискомфорт при глотании, невозможность сделать полноценный акт глотания;
- отхаркивание белыми комочками (казеозными пробками);
- зловонный запах изо рта, который невозможно ничем замаскировать;
- повышенная температура тела (иногда).
В купе эти симптомы свидетельствуют о развитии воспалительного процесса в горле.
Тяжелое поражение миндалин тонзиллит
Наиболее серьезной патологией, вызванной активным размножение стрептококка или проникновением вирусов различной природы, считают ангину. Очень важно вовремя провести диагностику, чтобы исключить развитие серьезных осложнений.
В результате обычного переохлаждения иммунитет человека ослабевает, и бактерии с вирусами начинают активно осваивать новые территории. При запущенной простуде развивается тонзиллит, признаками которого являются:
- Слабость, головная боль, жар. Температура тела повышается до 39 С.
- Ощущение инородного тела в горле, затруднение сглатывания слюны и приема пищи.
- Изменение цвета миндалин на красный, увеличение их размера, разрыхление, белесый налет.
- В местах, где были ямки, на гландах можно увидеть узелки, заполненные гноем, которые вскрываются в результате регулярного полоскания.
- Лимфатические узлы на шее увеличиваются, что ощущает специалист при пальпации.
Тонзиллит является не только следствием воспалительного процесса если присутствуют дырки в миндалинах, но и сам по себе активно способствует образованию новых углублений. Очень важно тщательно и своевременно лечить ангину для того, чтобы предотвратить такие патологии, как поражение сердца, почек, суставных и костных тканей.
Причины дырок на миндалинах
Просто так отверстия на гландах возникнуть не могут. Их появление означает активное увеличение лимфоцитов (защитников организма), в клетках ткани, которые начинают делиться и разрастаться.
Вследствие этого гланды приобретают рыхлую деформированную структуру. К причинам, по которым после пробок остаются дырки, относятся:
- бактериальные инфекции. Из-за размножения микробов лимфатическая ткань миндалин становится отечной, что приводит к расширению естественных лакун;
- реабилитационный период после болезни. Гландам нужно какое-то время, чтобы восстановится в размерах после перенесенного вирусного заболевания;
- частые переохлаждения;
- увеличенные носоглоточные миндалины (аденоиды). Эта патология сопровождается хроническим воспалительным процессом;
- воспаление гайморовых пазух, для которого характерно скопление большого количества гноя;
- болезни зубов;
- стоматологические инфекции полости рта – стоматит, воспаление языка, гингивит;
- врожденная или приобретенная деформация носовой перегородки.
Когда очень сильно болит горло и дырки на миндалинах, которые заполненные гноем появляются в результате лакунарной ангины.
Все эти факторы значительно снижают защитные силы организма, в результате чего миндалины, оказавшись центром атаки болезнетворных бактерий деформируются.
Лечение
Избавиться от дырочек на миндалинах можно лишь с устранением воспалительного процесса в них. Самостоятельно справиться с проблемой вряд ли получится, а врач поможет сделать все правильно и в кратчайшие сроки. Бактериальная ангина и обострение тонзиллита не обходятся без назначения антибиотиков с учетом чувствительности возбудителя (на срок не менее 10 дней).
В стадии хронизации особое место занимает промывание лакун растворами антисептиков (например, фурациллина). В этих случаях можно использовать и вакуумный метод, который обладает более выраженной эффективностью, чем введение жидкости со шприца. Комплексное лечение также включает физиопроцедуры: УВЧ, электро- и фонофорез, лазеротерапия, микроволновое воздействие. Для повышения общей реактивности организма показаны иммуностимуляторы и витамины. Если же консервативными способами убрать воспаление и гнойные пробки в лакунах не удается, то миндалины удаляют (тонзиллэктомия).
Обнаружить дырки на гландах могут люди с воспаленными миндалинами. А такое состояние малоприятно. И чтобы уберечься от осложнений и вовремя устранить проблему, нужно обращаться за квалифицированной медицинской помощью. Врач оценит все факторы риска, проведет диагностику и обязательно назначит эффективное лечение.
Нужно ли обращаться к врачу?
Если с помощью зеркала была обнаружена дырка на миндалине, а внутри гной – это серьезный повод для обращения к врачу, так как таким способом можно увидеть лишь малую часть воспалительного процесса.
Причем самостоятельно эти скопления гноя убирать категорически нельзя – даже малейшее повреждение лимфоидной ткани может спровоцировать распространение инфекции по организму, включая заражение крови.
Случаи, когда есть дыры в миндалинах, но они без гноя, оставлять без внимания врачей также не стоит. Наличие подобной деформации говорит об отсутствии естественного барьера на пути инфекций, является благоприятной средой для свободного размножения болезнетворных микробов.
Сначала можно обратиться за помощью к врачу общей практики, который в случае необходимости направит пациента к узким специалистам – отоларингологу или ЛОР — хирургу.
Общие сведения
Небные миндалины или по-простому называемые гландами – это центральное лимфоидное образование глоточного кольца. Они являются первым барьером на пути инфекционных агентов, а потому играют чрезвычайно важную роль для организма человека. В миндалинах происходит созревание лимфоцитов – основных элементов иммунной системы, которые участвуют в клеточной и гуморальной (за счет вырабатываемых антител) защите. Кроме того, они участвуют в процессах локального пищеварения, вырабатывая ферменты: амилазу, липазу, фосфатазу.
Гланды имеют определенные морфологические признаки, позволяющие им занять особое место в физиологии и патологии глоточного кольца:
- Лакуны переходят в глубокие крипты, пронизывающие всю толщу миндалины.
- Эпителий контактирует с лимфоидной тканью на большой площади, он легко проницаем для клеток и антител.
- Сбоку миндалины покрыты плотной капсулой.
- Имеют богатое кровоснабжение, рядом проходят довольно крупные сосуды.
После 14 лет лимфоидная ткань глотки претерпевает обратное развитие (инволюцию). Фолликулы постепенно замещаются соединительной и жировой тканью. Этот процесс продолжается на протяжении всей жизни – до преклонного возраста. Поверхность миндалин, доступная прямому осмотру, ровная, гладкая или бугристая, розового цвета. Размеры органа очень вариабельны: у одних людей гланды прячутся за передними небными дужками, а у других достаточно далеко выступают за их края.
Способы диагностики патологии
На приеме врач проводит осмотр миндалин с помощью гортанного зеркала, лупы и источника света, собирает анамнез, констатирует общее состояние.
Дополнительно обследует носовую полость и слуховые ходы. Для постановки диагноза и выявления сопутствующих болезней врач дает направления на лабораторные и диагностические исследования:
- общий и биохимический анализ крови. Показатели уровней эритроцитов, лейкоцитов и тромбоцитов помогут определить наличие воспалительного процесса, каких-либо новообразований;
- общий анализ мочи. Необходим для обнаружения патологических процессов в организме, которые снижают иммунитет и ухудшают состояние больного;
- мазок на бактериальный посев. Эпителиальные клетки зева помогут определить вид болезнетворных организмов, что поможет в выборе верной терапевтической тактике.
Бактериальные исследования проводят пуговчатым зондом, который вводят для определения наличия спаек, характерных для хронического тонзиллита.
При подозрении на злокачественное новообразование делают биопсию лимфоидной ткани горла.
Дополнительная диагностика
Чтобы установить природу изменений в миндалинах, врачу требуются результаты дополнительной диагностики. Поэтому после клинического осмотра он направит пациента на лабораторные исследования:
- Общий анализ крови и мочи.
- Биохимия крови (острофазовые показатели).
- Мазок из зева (цитология, посев).
А с помощью инструментальных методов удается выявить функциональные и органические нарушения во внутренних органах, которые могут сопутствовать хроническому тонзиллиту (ЭКГ, УЗИ почек).
Методы лечения
Избавиться от дырок в гландах, заполненных гноем можно лишь устранив истинную причину воспалительного процесса. Самолечение в таких случаях противопоказано, так как только опытный врач сможет обеспечить комплексную терапию, сведя к минимуму серьезные осложнения.
Прием антибиотиков
При скоплении гноя в лакунах антибактериальные препараты широкого спектра действия, которые не только угнетают размножение бактерий, но и полностью их уничтожают. В зависимости от вида патогенных возбудителей назначаются такие препараты, как Азитромицин, Ципролет, Амоксициллин.
Промывание миндалин в лор-кабинете
Для очищения их от гнойных пробок используется шприц со специальной насадкой, которая направляет дезинфицирующий состав непосредственно в лакуны. Струя под давлением выбивает пробки, и миндалины очищаются. Для полноценного результата необходимо не менее 15 сеансов.
Вакуумное промывание гланд проводится под местной анестезией с помощью аппарата. Особая насадка закрепляется на миндалине, и через нее отсасывается гнойное содержимое. Затем гланды обрабатываются антисептиком для предотвращения рецидива.
Еще один аппарат Тонзилор активно применяется врачами для обработки гнойных миндалин. Воздействие на гланды осуществляется с помощью ультразвука и вибраций, которые передает особая насадка. Когда гнойная пробка становится податливой, ее вымывают лечебным раствором, который поступает сильной струей.
Физиотерапия
Самыми популярными и эффективными являются процедуры с использованием:
- ультрафиолетовых лучей, обладающих мощным антибактериальным действием;
- лазера, который активизирует кровоток и лимфоток в гландах, снимает воспаление;
- ультразвук, с помощью которого лекарственные препараты проникают глубоко в ткани миндалин.
Также на протяжении всего лечения врачом прописываются полоскания ротовой полости и зева антисептическими растворами (Фурацилин, Мирамистин), прием иммуностимулирующих препаратов, витаминные комплексы.
Методы проведения операции
Классическое удаление петлей
Корректное медицинское название этой операции — экстракапсулярная тонзилэктомия, которую проводят с помощью специальной петли. Метод травматичен, и в настоящий момент используют его редко. Обычно применяют тогда, когда у пациента есть паратонзиллярный абсцесс.
Применение ультразвукового скальпеля
Ультразвуковой скальпель вибрирует с огромной частотой и поднимает температуру до 80 градусов в тканях оперируемой области. Это дает возможность минимизировать вероятность кровотечения. Однако может привести к ожогу. Поэтому большое значение имеет искусство хирурга – только в умелых руках ультразвуковой скальпель полностью безопасен и позволяет избежать послеоперационных осложнений.
Радиочастотная абляция
При этом подходе радиоволны преобразуются в тепловую энергию, которая попадает в ткани гланд через специальный зонд.
Основным преимуществом данного подхода является легкий послеоперационный период, который дает возможность практически немедленно вернутся к привычному кладу жизни на работе или в учебе.
Недостаток метода связан с тем, что удалить миндалину полностью с первого раза невозможно. Поэтому в тех случаях, когда требуется полна тонзилэктомия, радиочастотную абляцию не применяют. Зато ее активно используют при гипотрофии миндалин, когда надо удалить только их часть.
Электрокоагуляция
Удаление проводят электрическим током высокой частоты.
Метод травматичен, так как связан с нагревом тканей гланд до 400 градусов и их обугливанием. Вероятность кровотечения при таком подходе минимальна. Но послеоперационный период длителен и болезнен, так как возникает сильный ожог тканей.
При этом, несмотря на сильный ожог, гланды не удается удалить полностью за один раз. И при показании к полной тонзилэктомии процедуру повторяют не единожды.
Криодеструкция
В быту этот метод называют «прижигание жидким азотом». Воздействие низких температур (-190 градусов) убивает ткань миндалин.
Отмирание замороженных тканей гланд происходит постепенно. Полное заживление наступает как минимум через неделю. Часто две. В течение этого времени пациент вынужден постоянно полоскать горло, чтобы вымывать из него отмершие кусочки мандарин.
Метод показан для частичного удаления с сохранением глубинных слоев. Часто удается сохранить лакуны гланд, просто сделав их менее глубокими.
Плюсы этого подхода:
- бескровность;
- малая болезненность в течение самой операции, позволяющая давать пациенту более легкую анестезию;
- быстрота проведения манипуляции (хватает 2-х минуты для каждой миндалины);
- хорошая переносимость процедуры детьми.
Воздействие лазером
Существует несколько видов операций на миндалинах, проводимых при помощи лазера. Каждый из видов хирургического вмешательства требует использование лазера определённого вида.
- Волоконно-оптический применяют для полной тонзиллэктомии, показанной при сильном воспалительном процессе.
- Гольмиевый используют для устранения локальных очагов инфекции внутри гланд, без их полного удаления.
- Инфракрасный пускают в ход тогда, когда надо не только удалить часть гланд, но и сшить их оставшиеся фрагменты.
- Углеродный позволяет как бы испарить часть лимфоидной ткани. Показан при гипертрофии.
Для любого вида лазерного хирургического вмешательства характерно отсутствие кровотечения, быстрота проведения манипуляции, низкая вероятность возникновения инфекционных осложнений.
Микродебридер
Метод подразумевает использование устройства, которое, вращаясь на огромной скорости, срезает часть лимфоидной ткани. Данный подходит считается малотравматичным, так как имеет короткий восстановительный период после операции. Применяют только для удаления части гланд при гипертрофии. Для полной тонзиллэктомии не подходит.
Кобляция, или коблация
Или биполярная радиочастотная абляция. Самый передовой метод удаления миндалин.
Прибор колбатор генерирует поток ионов, который проходит сквозь гланды, разрушая их. В отличие от других современных методов, связанных с сильным разогревом тканей, данный подход нагревает лимфоидную ткнуть только до 60 градусов.
Плюсы:
- возможность точно контролировать количество удаляемой лимфоидной ткани в том числе и в труднодоступных местах;
- низкая болезненность операции;
- отсутствие кровотечения;
- быстрое восстановление после вмешательства;
- низкий риск возникновения осложнений;
- возможность применения у ослабленных пациентов любого возраста.
Методы анестезии
Традиционно гланды удаляли под местной анестезией. Для этого вокруг поле операции наносили раствор липокаина или другого анестетика, смешанного с адреналином (чтобы уменьшить кровотечение).
Такая анестезия носит название инфильтрационной. В наши дни она все еще применяется в большинстве случаев.
Однако в последнее время тонзилэктомию нередко проводят и под общим наркозом. Связано это с тем, что появились новые препараты, которые делают общую анестезию уже не таким тяжелым испытанием для организма, как это было ранее. А поскольку многие пациенты тяжело переносят операцию чисто психически, в хороших клиниках им предлагают прибегнуть к помощи общего наркоза.
Как лечить в домашних условиях?
Пытаться удалить гнойные пробки дома не стоит из-за огромного риска осложнений. Однако для дезинфицирования, укрепления местного иммунитета рецепты народной медицины могут быть полезными. Для полосканий подойдет:
- отвар из луковой шелухи. Ее надо промыть, залить небольшим количеством воды, довести все до кипения и потомить на медленном огне 5-7 минут. После чего дать отвару настояться не менее 3 часов. Использовать в теплом виде;
- свекольный сок. Измельченный в блендере корнеплод сбрызгивают столовым уксусом и оставляют на несколько часов на столе. Затем из гущи отжимают сок, и полощут им горло;
- травяной настой. Сухое сырье ромашки, календулы и подорожника засыпать в термос, залить все кипятком и оставить настаиваться несколько часов. Полоскать горло после каждого приема пищи;
- содо-солевой раствор. В стакане воды нужно растворить по чайной ложке соли и соды, перемешать и использовать несколько раз в день. Раствор обладает мощным антисептическим действием.
Полоскания нужно проводить, запрокинув голову, чтобы лечебный состав затронул миндалины как можно дальше. Продолжительность каждого полоскания должна составлять не менее 20 секунд.
Зарастают ли самостоятельно?
Если после ангины остались дырки на гландах вероятность того, что они полностью зарастут, минимальна, эти отверстия останутся навсегда. Надо быть готовым к тому, что в устье лакуны казеозная пробка образуется снова, не запустить этот процесс, вовремя пройти лечение.
Чем лечить белый налет на гландах?
Флуконазол эффективен, если причиной налета на миндалинах является грибок
Лечить нужно не налет на гландах, а заболевание, ставшее причиной его появления. Фарингит и тонзиллит лечат следующими средствами:
- антисептические растворы для полоскания горла,
- леденцы с антисептиком в составе,
- спреи для горла,
- антибиотики (строго по назначению врача),
- иммуностимуляторы,
- жаропонижающие средства (при высокой температуре).
В качестве доврачебной помощи можно попробовать прополоскать горло раствором соды или морской соли (одна чайная ложка на стакан воды), йода (5 капель на 250 мл воды), отваром ромашки или календулы. Из леденцов от боли в горле рекомендуется Стрепсилс, Септефрил, Гексорал. Это позволит снять боль и дискомфорт, однако не заменит комплексной терапии, поэтому к врачу все же придется обратиться.
Стоматит лечат местными средствами – спреями и антисептическими растворами. При бактериальной инфекции можно полоскать горло раствором Фурацилина, для приготовления которого необходимо растереть одну таблетку в порошок и растворить в стакане воды. Полоскания проводят 3-4 раза в день.
Кандидоз ротовой полости лечат следующими средствами:
- противогрибковые препараты в таблетках (Флуконазол, Нистатин),
- мази для обработки ротовой полости (Кандид, Клотримазол),
- антисептические растворы для полоскания рта,
- препараты для повышения иммунитета.
Лечение подбирается врачом индивидуально для каждого пациента. В качестве первой помощи при кандидозе можно использовать содовый раствор для полоскания рта – чайная ложка соды на стакан воды. Это средство уменьшит дискомфорт и устранит налет на гландах при молочнице, правда, ненадолго.
Чем могут быть опасны: возможные осложнения
Если игнорировать миндалины с дырками, последствия могут быть очень серьезными и даже представлять угрозу для жизни. Все дело в большом риске попадания инфекции из гнойных лакун в кровь. Это может спровоцировать следующие осложнения:
- цистит;
- воспалительный процесс в почках;
- непроходящая ангина;
- зубная боль;
- патологические процессы в носоглотке;
- воспаление дыхательных путей;
- проблемы с ЖКТ;
- менингит.
Гнойные гланды, как постоянный очаг инфекции, очень опасны из-за тесной связи с пищеварительной, дыхательной и кровеносной системы.
Несвоевременное и некорректное лечение может привести к увеличению числа дырок в гландах и усилению воспалительного процесса.
Особенности послеоперационного периода
- В течение 2-3-х дней после операции на задней части горла отчетливо видны белые пятна, которые постепенно становятся все бледнее и бледнее. Это струпья, образовавшиеся на месте лимфоидной ткани, которые являются нормальным следствием удаления гланд и постностью исчезают по прошествии 2-х недель.
- Многие пациенты жалуются на заложенность носа, обусловленную образованием отека в носоглотке. Отек может сохранятся достаточно длительное время – вплоть до нескольких месяцев.
- Частым следствием операции становится храп. Причем возникает он даже у маленьких детей. Обычно проходит за несколько недель.
- Может меняться тембр голоса.
- Иногда возникает неприятных запах изо рта.
- В первые дни после операции отмечается повышение температуры тела, обычно до субфебрильных значений.
- Безусловно, после тонзилэктомии, как и после любого другого хирургического вмешательства, имеет место болевой синдром. Сильнее всего боль ощущается на следующий день после операции. Часто отдает в уши и шейные лимфатические узлы. Ярко усиливается при глотании.
Полная эпителизация раны, образовавшейся на месте миндалин, завершается через три недели после вмешательства. К этому моменту большинство неприятных симптомов проходит.
Когда нужна операция? Хирургическое удаление
Операция по удалению нужна лишь в том случае, если их ткани безвозвратно атрофированы, а постоянные ангины серьезно подрывают организм. Хирургическая процедура проводится под местной анестезией или общим наркозом и избавляет от казеозных пробок навсегда. Реабилитация проходит в стационаре под наблюдением врача и занимает до 6 суток.
Еще один метод удаления гланд – криодеструкция. Под воздействием низких температур с помощью жидкого азота миндалины полностью разрушаются. Процедура проводится под местной анестезией и занимает всего несколько минут. Госпитализации после манипуляций не требуется.
Паратонзиллит
Такое название получил воспалительный процесс, который развивается в жировой клетчатке, окружающей миндалину. Паратонзиллит развивается в результате недостаточно эффективного или незавершенного лечения обычной бактериальной ангины, общей ослабленности больного (состояние иммунодефицита, системные метаболические нарушения, злоупотребление алкоголем, курение, повторяющееся переохлаждение).
Как правило, его клинические признаки возникают спустя 1-2 дня после начала обычного воспаления миндалин. Двусторонний паратонзиллит отмечается крайне редко, чаще диагностируется односторонний паратонзиллит. В худшем случае из воспаленного участка клетчатки формируется паратонзиллярный абсцесс.
Для паратонзиллита характерны следующие симптомы.
- Ухудшение общего состояния (очень высокая температура с потрясающим ознобом).
- Значительная боль в горле, которая иррадиирует в шею и ухо, усиливается при открывании рта и глотании.
- При выраженном отеке наблюдается отклонение головы в сторону поражения и невозможность открыть рот (тризм), повышенное слюноотделение.
- Болезненное увеличение лимфатических узлов со стороны поражения.
- Изо рта больного может исходить неприятный (гнилостный) запах.
При осмотре наблюдается значительное увеличение миндалины с одной стороны, своеобразное нависание небной занавески (мягкого неба) со стороны поражения, яркая гиперемия и отечность слизистой.
В зависимости от стадии воспалительного процесса различают несколько вариантов паратонзиллита.
- Отечный – встречается редко, характеризуется только отечностью тканей и значительным увеличением миндалины и неба.
- Инфильтративный – наиболее типичный, характеризуется типичным смешением органов в здоровую сторону.
- Паратонзиллярный абсцесс – крайняя и худшая стадия процесса, при которой возле миндалины образуется различных размеров гнойник.
Диагностика паратонзиллита обычно не вызывает существенных затруднений у специалиста. Несколько сложнее определить стадию процесса, что имеет большое значение для последующей терапии.
Лечение только паратонзиллита (без абсцесса) включает:
- антибактериальную терапию препаратом с широким спектром воздействия;
- полоскания с антисептиком для уменьшения отечности;
- системные жаропонижающие средства (если в этом есть необходимость);
- поливитамины и десенсибилизирующие средства.
В том случае, если паратонзиллярный абсцесс уже сформирован, требуется только хирургическое вмешательство – вскрытие абсцесса. После этого производится промывание тканей с целью недопущения повторного абсцедирования.
Профилактика
Чтобы избежать серьезных проблем со здоровьем, важно соблюдать меры профилактики, в которые входят:
- гигиена полости рта – регулярная чистка зубов, использование медицинских или домашних средств для полоскания после каждого приема пищи;
- отказ от курения, так как ядовитые вещества табачного дыма негативно воздействуют на слизистую;
- соблюдение температурного режима – нельзя допускать переохлаждений.
Правильное питание и подвижный здоровый образ жизни укрепят организм, усилят его защитные реакции.
Если обратить внимание на недуг своевременно, то лечение пройдет легко и безболезненно. В отличие от запущенных случаев, когда организм уже подвергся инфекционной атаке.
Отверстия небных миндалин — лечение
Хотя врач не будет лечить отверстия в миндалинах, может потребоваться устранение основной причины любых симптомов. Лечение будет зависеть от основной проблемы.
Человек с тонзиллитом не обязательно нуждается в лечении, так как организм может сам бороться с инфекцией. Врач может рекомендовать потреблять много жидкости, обеспечить покой и принимать болеутоляющие средства. Если симптомы сохраняются 3-4 дня или становятся серьезными, человек должен обратиться к врачу. Врач может проверить на наличие стрептококка и назначить антибиотики или другие препараты, если это необходимо.
Если человек подозревает, что у него ангина, вызванная стрептококковой инфекцией, он должен обратиться к врачу. Врач осмотрит горло и возьмет мазок, чтобы определить наличие бактерии стрептококка группы А. При ангине может потребоваться лечение антибиотиками. Антибиотики помогают уменьшить симптомы и предотвратить распространение инфекции. Лечение мононуклеоза может зависеть от его тяжести.
Человек с мононуклеозом должен:
- пить большое количество воды и других жидкостей;
- принимать препараты для снижения высокой температуры.
Врачи не рекомендуют лечить мононуклеоз с помощью антибиотиками, таких как ампициллин или амоксициллин.
Если селезенка увеличена, то следует избегать интенсивной физической активности, которая может привести к разрыву селезенки.
Следуют соблюдать гигиену полости рта:
- чистить зубы в течение 2 минут не реже двух раз в день;
- пить много воды;
- использовать антибактериальную жидкость для полоскания рта;
- отказаться от курения.
Лечение камней небных миндалин будет зависеть от того, насколько велики камни и вызывают ли они какие-либо симптомы.
Маленькие камни зачастую можно удалить путем полоскания соленой водой. Если это не поможет, то врач может использовать лазеры или звуковые волны, чтобы удалить камни. Врач может также предложить простую хирургическую процедуру, если камни большие и их трудно удалить.
Иногда используют антибиотики для лечения камней миндалин и их побочных эффектов, особенно если они вызывают инфекцию.
Лечение рака полости рта и миндалины будет зависеть от типа рака, его стадии и распространения. Лечение может включать хирургию, химиотерапию или лучевую терапию.