Описание
Это форма острого воспаления лимфатических узлов неспецифической или специфической этиологии, сопровождающаяся образованием гнойного экссудата. Характеризуется увеличением, уплотнением, болезненностью пораженного участка, покраснением кожи, появлением симптома колебаний, лихорадки и других признаков интоксикации организма. Диагностика проводится с использованием клинического обследования, лабораторных и инструментальных методик (УЗДГ, КТ лимфатических узлов, пункция). Комплексное лечение — хирургическое вскрытие и санация поражения, медикаментозная терапия, физиотерапия.
Прогноз
Вероятность осложнения значительно повышается при отсутствии своевременной помощи
При своевременном обращении за медицинской помощью прогноз благоприятный.
Патология успешно лечится хирургическим путем, а при помощи вспомогательной медикаментозной терапии устраняются симптомы, нормализуется общее состояние больного.
Вероятность осложнения значительно повышается при отсутствии своевременной помощи.
В таких ситуациях флегмона может стать причиной состояний, угрожающих жизни пациента.
Возможные осложнения
В число возможных осложнений флегмоны челюстно-лицевой области входят:
- Заражение крови и септический шок;
- Нарушение мозговой активности вследствие интоксикации;
- Асфиксия;
- Нарушение мозгового кровообращения из-за сдавливания сосудов;
- Тромбоз шейных вен;
- Развитие абсцесса головного мозга.
Важно помнить! При отсутствии своевременного лечения флегмона может стать причиной кожного дефекта, который сохранится даже в случае успешного лечения.
Дополнительные факты
Среди патологий мягких тканей острый лимфаденит занимает одно из первых мест. Появление гнойных форм составляет 20–35% от общего числа воспалительных заболеваний в челюстно-лицевой области. 46,5% детей проходят стационарное лечение с осложненным течением лимфаденита, что связано со структурной и функциональной незрелостью лимфатической системы и диагностическими ошибками. Неспецифический процесс характеризуется осенне-зимней и весенней сезонностью. Распространение специфического лимфаденита (поздняя гниль, туляремия, клещевой энцефалит) имеет четкую географию (Дальний Восток, Центральная Азия, Китай, Африка).
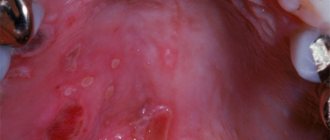
Гнойный лимфаденит
Виды и классификация воспаления
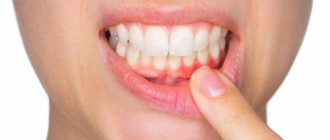
Абсцесс возникает из-за процесса гниения в нижних зубах
Воспалительные процессы разделяют на верхне- и нижнечелюстные (включая подчелюстные), так как источники происхождения их заключены в одной области.
- Абсцесс верхней челюсти в основном развивается из-за распространения инфекций от зубов мудрости. Характеризуется трудностью при глотании и открывании рта.
- Абсцесс нижней челюсти берёт начало от моляров и премоляров – нижних коренных зубов, вызывая болезненные ощущения при жевании и проглатывании пищи.
- Подчелюстной абсцесс характеризуется выраженным отёком в подчелюстном треугольнике, что приводит к заметному искажению овала лица.
По причине образования хирурги-стоматологи классифицируют абсцессы следующим образом:
- одонтогенные, происходящие вследствие распространения патогенной флоры от корня больного зуба (мудрости, моляров, премоляров);
- интраоссальные являются последствием лор-заболеваний (отит, гайморит), нагноением кистозных образований, остеомиелита, воспаления надкостницы;
- гингивальные, берущие начало в воспалённых тканях дёсен и околозубных структур;
- саливаторные, характеризующиеся гнойно-воспалительным процессом в слюнных железах.
Степени тяжести:
- лёгкая – гнойник находится в одной зоне;
- средняя – абсцесс затрагивает несколько частей лица;
- тяжёлая – страдают мягкие ткани шеи и лица, дно ротовой полости.
Большинство гнойных воспалений, поражающих челюстно-лицевую область, носят одонтогенный характер, формируясь из-за распространения инфекции от больных зубов.
Причины
Наиболее значимым возбудителем (в 94% случаев) является стафилококк (золотистый, эпидермальный) — в форме монокультуры или в сочетании со стрептококками, кишечной палочкой, анаэробами. Этиологическая характеристика заболевания постоянно меняется, что связано с появлением новых штаммов, повышением устойчивости к антибиотикам. Более детальное изучение содержимого лимфатических узлов позволяет выявить вирусы (Эпштейна-Барр, цитомегаловирус), хламидиоз. Специфические варианты встречаются при участии микобактерий, бледной трепонемы, токсоплазмы, грибковой флоры. Гнойный лимфаденит почти всегда имеет вторичный характер, обусловленный распространением инфекционных агентов из основного очага через лимфатические или кровеносные сосуды. Источником воспалительной реакции являются патологические состояния из нескольких мест: • Зубные инфекции.
Одонтогенные расстройства, как наиболее распространенный этиологический фактор, составляют 47% неспецифических форм патологии. В стоматологическом кабинете повреждение подчелюстной области и подбородка является результатом альвеолита, периодонтита, периостита и остеомиелита челюсти.
• Заболевания органов ЛОР.
Они являются второй наиболее частой причиной: тонзилогенные и отогенные процессы составляют четверть случаев. Цервикальные и подчелюстные лимфатические узлы воспаляются у пациентов со стенокардией (лакунарная, осложненная паратонзиллитом, периглоттальным абсцессом), фарингитом, аденоидитом. Абсцессы также сопровождаются средним отитом, мастоидитом, острым синуситом.
• Патология кожи и мягких тканей.
В дерматологии лимфаденит возникает в результате микробной экземы, пиодермии (кипения, карбункула, эктимы), трихофитии инфильтративного нагноения, рожи. Хирурги сталкиваются с гнойными поражениями лимфатических узлов при инфицированных ранах, абсцессах и флегмонах, панариции. Такая реакция характерна для тромбофлебита, остеомиелита (если гной разрывается с образованием свищей).
• Заболевания мочеполовой системы.
Гнойный паховый лимфаденит чаще всего указывает на венерические заболевания. Входит в состав симптомов воспалительной патологии органов малого таза (хламидии, уреаплазмоз, гонорея), половых органов и кожи промежности (вульвит, баланит, герпес). У детей существует связь между гнойным воспалением и острыми респираторными вирусными инфекциями, скарлатиной и мононуклеозом. У определенного количества пациентов причиной является конкретная инфекция: туберкулез, сифилис, токсоплазмоз. На лимфатические узлы влияют туляремия, чума, актиномикоз и ряд других заболеваний. По сравнению с инфекционными, роль травматических факторов незначительна — если микробы попадают прямо в узел через открытую рану, то проверяется первичный лимфаденит. Риск образования абсцесса возрастает у лиц с ослаблением общей реактивности организма (переохлаждение, частые и длительные стрессы, иммунодефициты, хронические заболевания).
Описание и код по МКБ 10
Фурункул начинает абсцедировать (когда к воспалительному процессу присоединяется вторичная инфекция), если на его поверхности отсутствует пузырек, необходимый для эвакуации некротических элементов. Гной начинает размягчать тканевые структуры, расплавляя их и провоцируя обширное воспаление глубоких слоев кожи. Абсцедировавший фурункул способен привести к заражению гнойными массами мышц, жировых структур и кровеносных сосудов.
Наиболее часто такие гнойники образуются на кожных участках, подвергающихся повышенному загрязнению и трению: бедрах, носу, подмышкой, предплечьях, грудной клетке, правой либо левой голени, шее, пояснице. Самое неприятное место локализации гнойника — перианальная область (участок заднего прохода). Такие образования сопровождаются особенно неприятной симптоматикой.
У Вас когда-нибудь появлялся абсцедирующий фурункул:
Да
71.43%
Нет
28.57%
Проголосовало: 7
В международной классификации болезней фурункулу присвоен код L02. Но поскольку гнойники могут появляться на различных частях тела, то коды по МКБ-10 определяются исходя из локализации образования:
- на лице – L02.0;
- на ногах и руках – L02.4;
- на шее – L02.1;
- на ягодицах – L02.3;
- на туловище – L02.2;
- на иных частях тела – L02.8;
- с неуточненным расположением – L02.9.
Следует понимать, что фурункул и абсцесс — разные явления. Отличие фурункула от абсцесса заключается в том, что последний представляет собой скопление гноя, вызванное очаговой инфекцией, которое разрушает пораженные ткани.
Абсцессы образуются не только в подкожной клетчатке, но и в костных и мышечных структурах, внутренних органах. А фурункул появляется на фолликуле волоса, и есть высокая вероятность того, что он «созреет» и самоустранится (чего нельзя сказать об абсцессе).
Патогенез
Воспаление является свидетельством барьерной (защитной) функции узлов. Сначала процесс носит реактивный или серозный характер, сопровождается отеком, сосудистым скоплением и задержкой лимфы. Дальнейшее развитие инфекции приводит к проникновению возбудителя в лимфоидные структуры. Наблюдается пролиферация клеточных элементов: увеличивается количество лимфоцитов (преимущественно незрелых), нейтрофилов и макрофагов. Микробы и экзотоксины стимулируют хемотаксис лейкоцитов и их гибель (в том числе при фагоцитозе), что сопровождается образованием гноя. Как правило, морфологические изменения ограничены капсулой, но существует риск деструктивных форм, вовлекающих окружающие области под воздействием протеолитических ферментов.
Классификация
Классификация острого гнойного лимфаденита, используемая в практической хирургии, должна отражать характер патологического состояния в клинической диагностике. Для получения исчерпывающей информации о происходящих изменениях учитываются следующие критерии: Из-за происхождения различают вторичный (инфекционный) и первичный (травматический) процесс. В свою очередь, микробиологические формы неспецифичны и специфичны. Последние представлены туберкулезным, сифилитическим, грибковым сортами. • Путь проникновения.
В зависимости от расположения очага инфекционного заболевания лимфаденит делится на одонтогенный (в результате повреждения зубов) и неодонтогенный. К последним относятся стоматогенные, отогенные, миндалины, носороги, дерматогенные (соответственно поражающие слизистую оболочку рта, ушей, миндалин, носа, кожи).
• Распространенность.
Поскольку распространение гнойного лимфаденита является изолированным (локальным), регионарным (включает несколько узлов в одной или соседних областях) и генерализованным (затрагивает три или более групп). Патологическое состояние может охватывать несколько областей: шейный, подчелюстный, подмышечный, паховый и т. Д.
• Степень расширения лимфатических узлов.
Оценивая воспалительную реакцию лимфоидных образований, принято различать несколько степеней ее увеличения: от 0,5 до 1,5 см в диаметре (сначала); 1,5-2,5 см (второй); до 3,5 см или более (третий). Заболевание проходит несколько клинических и морфологических стадий развития. Сначала возникает простой (серозный) лимфаденит, а затем воспаление приобретает гнойный характер (абсцесс). Без надлежащего лечения развивается аденофлегмон.
Причины флегмоны челюстно-лицевой области
Возбудителем флегмоны выступают бактериальные микроорганизмы: стрептококки, пневмококки, стафилококки, кишечные палочки
Флегмона челюстно-лицевой области – это инфекционное заболевание.
Возбудителем выступают преимущественно бактериальные микроорганизмы: стрептококки, пневмококки, стафилококки, кишечные палочки.
Патогенная микрофлора проникает в подкожную жировую клетчатку через мелкие кожные повреждения.
Чаще всего причина одонтогенная, однако возможно заражение через лимфатическую или кровеносную систему.
В качестве возбудителей также выступают анаэробные бактерии (клостридии) и неспорообразующие микроорганизмы (пептококки, постострептококки).
Представленные микроорганизмы способны размножаться при отсутствии кислорода. Они вызывают стремительное развитие некротических процессов в тканях.
Факторы, способствующие развитию болезни:
- Пониженный иммунитет;
- Наличие аллергии с выраженными кожными проявлениями;
- Острый или хронический тонзиллит;
- Кариозное поражение зубов;
- Попадание под кожу агрессивных веществ;
- Фурункулез;
- Применение низкокачественных косметических средств;
- Несоблюдение норм гигиены.
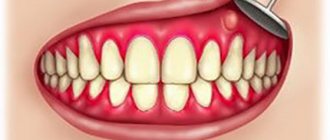
Симптомы
Гнойный процесс является продолжением серозного процесса, который наблюдается при снижении сопротивляемости организма, раннем лечении, отсроченном диагнозе или неправильно выбранной терапии. Заболевание проявляется в нарушении общего самочувствия с лихорадкой до фебрильного числа (39 ° С), ознобом, недомоганием, болью в теле и снижением аппетита. Отравление у ребенка также проявляется бледностью, сухостью кожи и слизистых оболочек, вялостью, астенией и нарушениями сна. При осмотре пораженного участка обнаруживаются отеки без четких границ, что приводит к видимой асимметрии. Кожа над очагом воспаления гиперемирована, напряжена и не будет морщинистой. Пальпация узелков болезненна, приобретает плотно-упругую консистенцию и имеет ограниченную подвижность из-за периаденита. Плавление тканей (образование абсцесса) определяется явлением колебаний в центре вздутия — колебаниями экссудата при резких движениях. Лимфатические узлы обычно не сливаются с кожей и окружающей тканью. В некоторых случаях среди локальных изменений можно выявить признаки воспалительных поражений лимфатических сосудов (лимфангит). Затем вы можете видеть, что плотный болезненный шнур идет к расширенному узлу входной двери инфекции, который определяется снаружи линейным покраснением (узкой полоской на коже). Активная воспалительная реакция в области первичных нарушений дополняет клиническую картину рядом сопутствующих симптомов (изо рта, горла, мочеполового тракта и т. Д. ). Вялость. Лейкоцитоз. Ломота в теле. Недомогание. Нейтрофилез. Озноб.
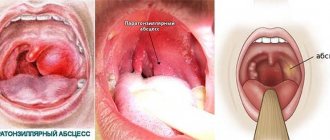
Абсцесс челюстно-язычного желобка
Абсцесс челюстно-язычного желобка (abseessus sulci mandibulo-lingualis). Челюстно-язычным желобком называют задний отдел .подъязычной области, расположенный позади подъязычной слюнной железы, между боковой поверхностью языка и телом нижней челюсти. Для осмотра челюстно-язычного желобка необходимо с помощью шпателя или зубоврачебного зеркала отвести язык в противоположную сторону.
Воспалительный процесс распространяется на этот участок подъязычной области при остром гнойном верхушечном перицементите нижних больших коренных зубов, а также при затрудненном прорезывании нижнего зуба мудрости (перикоронарите).
Как правило, воспалительные явления при абсцессе челюстно-язычного желобка развиваются остро. На 2—3-й день от начала заболевания открывание рта бывает уже значительно ограничено, отмечаются сильные боли при движении языка и глотании. Температура часто повышается до 37,5—38,5°.
При наружном осмотре лишь у некоторых больных удается заметить небольшую припухлость в области подчелюстного треугольника; кожа в этом участке не изменена. При ощупывании тканей в этой области обнаруживается болезненность и увеличение группы подчелюстных лимфатических узлов. В связи с распространением воспалительного процесса к нижнему полюсу внутренней крыловидной мышцы, как правило, наблюдается тризм второй или даже третьей степени.
При осмотре преддверия рта изменений не обнаруживается. После медленного и осторожного разведения челюстей, что удобно делать небольшими поворотами металлического шпателя, удается осмотреть подъязычную область, а отодвигая язык инструментом в противоположную сторону, — также челюстно-язычный желобок. Слизистая оболочка в области этого желобка и на соответствующем участке внутренней стороны альвеолярного отростка оказывается резко гиперемированной. Челюстно-язычндесь обнаруживается флюктуирующее выбухание.
Самопроизвольное вскрытие гнойника в результате прорыва покрывающей его слизистой оболочкиый желобок сглажен, ткани на этом участке инфильтрированы; часто з или опорожнение его после разреза обычно приводят к быстрой ликвидации всех болезненных явлений.
При прогрессировании процесса гнойный экссудат из тканей, образующих челюстно-язычный желобок, распространяется в подъязычную область по прилежащей клетчатке или в подчелюстной треугольник по клетчатке, окружающей проток подчелюстной слюнной железы. Нередко гнойный процесс из тканей, образующих челюстно-язычный желобок, переходит в крыловидно-челюстное и даже окологлоточное пространство.
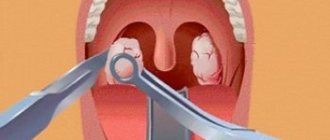
Лечение абсцесса челюстно-язычного желобка хирургическое. На участке наибольшего выбухания тканей производят разрез длиной около 1,5—2 ом. При этом острие скальпеля во избежание ранения язычного нерва, а также расположенной около него язычной вены и артерии направляют в сторону альвеолярного отростка. Операцию, ввиду значительно ограниченного открывания рта, удобнее производить небольшим узким скальпелем на узкой ручке.
Если после рассечения слизистой оболочки гной не выделяется, в разрез вводят немного согнутый желобоватый зонд, раздвигают им более глубокие ткани и таким образом вскрывают гнойник. Это оперативное вмешательство, ввиду трудности манипулирования со шприцем, обычно производят без обезболивания. Уменьшения болезненности при рассечении слизистой оболочки удается достигнуть путем предварительного наложения на область намечаемого разреза небольшого тампона, смоченного 3—5% раствором дикаина.
Если количество гнойного отделяемого невелико, целесообразно ввести в операционную рану небольшую полоску из йодоформной марли или тонкой резины; это предупреждает слипание краев разреза.
После ликвидации острых воспалительных явлений удаляют зуб, послуживший входными воротами для инфекции.
Возможные осложнения
Если острое воспаление не прекращается вовремя, капсула тает с прорывом гноя в окружающие волокна. В этом случае наблюдается обратный процесс, называемый аденофлегмоной. Локализация в шейном отделе сопровождается быстрым течением с быстрым распространением гноя по межфазным пространствам. Прорыв экссудата в другие анатомические области (органы, полости) приводит к образованию свищей, абсцессов и медиастинита. Инфекция может достигать венозных сосудов (тромбофлебит) или попадать в кровоток с развитием септикопиемии.
Диагностика
Предварительный диагноз устанавливается на основании клинических данных — осмотра (жалобы, история болезни), осмотра и пальпации лимфоидных образований. Область вероятного локализации первичной инфекции также подлежит физическому осмотру. Для выяснения причины и характера нарушений необходим набор лабораторных и инструментальных методов: • Общий анализ крови.
Общими признаками, указывающими на воспалительные изменения в организме, являются лейкоцитоз и повышение СОЭ. По их уровню и другим показателям (смещение лейкоцитов влево, гранулярность токсических гранулоцитов) можно судить о тяжести инфекционных нарушений. Бактериальная патология, по результатам клинического анализа крови, проявляется нейтрофилией, а вирусная — лимфомоноцитозом. УЗИ лимфатических узлов позволяет определить размер, форму, структуру, контуры, глубину, отношение к близлежащим тканям и наличие осложнений. По данным ультразвуковой доплерометрии, гнойный лимфаденит сопровождается увеличением размеров, утолщением и утолщением клубеньковой капсулы, неоднородностью структуры с анэхогенными участками и наличием зон без кровотока.
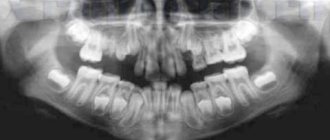
• КТ пораженных участков.
Это самый точный метод визуализации в клинической практике. Компьютерная томография может помочь вам определить размер, расположение воспаленных структур, наличие абсцесса и распространение гноя. Определяет первичные изменения в легких и других органах.
• Пункция лимфатических узлов.
Выявление признаков образования абсцесса требует диагностической пункции лимфатических узлов. Полученный экссудат подвергают микроскопическому и бактериологическому исследованию с определением чувствительности к противомикробным препаратам. Чтобы исключить определенные аномалии, кусочек ткани, удаленный с помощью пункции или биопсии тонкой иглой, отправляется на гистологический анализ. Для более детального исследования назначают УЗИ лимфатических сосудов, лимфографию, лимфосцинтиграфию. Диагноз гнойного лимфаденита, вызванного специфической флорой, требует использования дополнительных методик. Инфекция туберкулеза подтверждается туберкулиновыми пробами (Манту, Кох, Пирке) и сифилисом — серологическими реакциями (RW, RMP, ELISA, RPGA, RIBT). Диагноз проводится гнойным хирургом с привлечением врачей из смежных областей. Учитывая локализацию первичного процесса, может потребоваться консультация стоматолога, отоларинголога, дерматолога и т. Д. Если подозревается конкретная этиология, пациент должен обратиться к специалисту по инфекционным заболеваниям, специалисту по туберкулезу или венерологу. Дифференциальный диагноз проводится для хронических форм, лимфаденопатий с лимфобластным лейкозом и лимфогранулематозом, а также для метастазов злокачественных опухолей. Гнойная атерома, абсцессы и флегмона должны быть исключены.
Виды флегмон
Флегмоны челюстно-лицевой области в стоматологии классифицируются в зависимости от места локализации.
Основные виды патологии представлены в таблице ниже:
| Локализация | Характеристика |
| Флегмона височной области | Представляет собой воспалительное образование в подкожном слое в области виска. Сопровождается пульсирующими болями, интенсивность которых зависит от глубины расположения очага. При поверхностной флегмоне отмечается сильная опухлость. В некоторых случаях из-за височной флегмоны пациент не может нормально открывать рот. |
| Флегмона орбиты | Гнойно-воспалительный процесс протекает в жировой клетчатке глазницы. В большинстве случаев патология односторонняя. Сопровождается интенсивными головными болями, выраженным отеком век, конъюнктивы, выпячиванием глазного яблока. Движение глаза ограничивается. Возможно существенное понижение остроты зрения или его полное отсутствие. |
| Флегмона подвисочного пространства | Гнойно-некротический процесс, протекающий в подвисочной ямке. Возникает на фоне кариеса верхних зубов. Также возможно распространение флегмоны из области верхней челюсти, висков. У пациентов возникает боль выше верхней челюсти, которая отдает в ухо, висок или зубы. |
| Флегмона окологлоточного пространства | Флегмона в данной области возникает на фоне кариозного поражения нижних зубов, инфекционных заболеваний. Сопровождается умеренным болевым синдромом, носящим постоянный характер. Отмечаются увеличение местных лимфоузлов, затруднения при глотании и открывании рта. |
| Флегмона крыловидно-челюстного пространства | Патология локализуется в области крыловидно-челюстной складки. Флегмона возникает преимущественно на фоне кариозного поражения и других стоматологических заболеваний. Также возможно инфицирование при несоблюдении норм антисептики во время выполнения торусальной анестезии. Наблюдается выраженная асимметрия лица. У пациента не может нормально открывать рот и глотать пищу. Отмечается гиперемия слизистой оболочки. |
| Флегмона околоушной области | Возникает на фоне гнойной формы лимфаденита, наличия кариозных очагов в верхних молярах. Сопровождается опухлостью тканей околоушной области. При этом цвет кожи, как правило, не меняется. Отмечается болезненность при движении челюстью. |
| Флегмона поджевательной области | Локализуется в области жевательных мышц (щек). Сопровождается выраженным отеком, асимметрией лица, болевым синдромом. Движения ртом при жевании ограничены. |
| Флегмона дна ротовой полости | Расположена в подязычной или подчелюстной области. Сопровождается опухлостью под языком, болями. У пациента затрудняется дыхание, усиливается слюноотделение. Подвижность языка снижается из-за чего возникают речевые дефекты. Ткани под языком приобретают нездоровый блеск, краснеют. |
Флегмона челюстного пространства возникает на фоне кариозного поражения и других стоматологических заболеваний
Лечение
Эффективное лечение достигается только при комплексном воздействии на патологию с использованием хирургических и консервативных методов. Абсцесс или наличие аденофлегмоны являются показателем для открытия очага поражения, эвакуации гноя, промывания и дренирования раны. Некротическая ткань и разрушенные узлы удаляются. Операция проводится хирургом в больнице под местной анестезией. В послеоперационном периоде пациент нуждается в постельном режиме с ограниченным движением в пораженной области и в легко усваиваемой диете. Назначают антибактериальные и детоксикационные препараты, нестероидные противовоспалительные препараты, десенсибилизирующие препараты. Проводятся перевязочные материалы с гиперосмолярной и антимикробной мазями, кожа обрабатывается антисептиками. Восстановительный период предполагает использование определенных физиотерапевтических процедур (УВЧ, электрофорез, гальваническая и магнитотерапия).
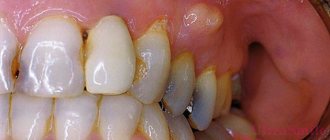
Особенности лечения абсцесса щеки
Определиться с терапевтическими методами поможет врач, учитывая все нюансы развития гнойника, локализацию, наличие осложнений, оценив риск распространения воспаления, состояние иммунитета пациента, возраст, сопутствующие заболевания.
Часто прибегают к вскрытию атрибута, расположенного на щеке, при неглубоком залегании гнойника врач ограничится консервативным лечением с физиопроцедурами.
Хирургическое
Лечение абсцесса на щеке оперативным способом применяется при глубоких, обширных поражениях, наличии осложнений, развернутой симптоматике, отсутствии положительной динамики при антибиотикотерапии.
Нуждаетесь в совете опытного врача?
Получите консультацию врача в онлайн-режиме. Задайте свой вопрос прямо сейчас.
Задать бесплатный вопрос
Вариации манипуляций по устранению абсцесса:
- удаление пораженного кариесом зуба с санацией ротовой полости антисептическим раствором – часто применяется в педиатрической стоматологии при отсутствии положительных сдвигов после лечения образования на щеке медикаментозными препаратами, при экстирпация резцов;
- вскрытие надкостницы с целью эвакуации гнойной жидкости с полости абсцесса, дренирования пораженного участка, устранения воспаления медикаментозными средствами;
- сочетание двух методов – удаления зуба и периостомии.
Этапы операции на щеке:
- введение анестетика;
- надрез внешней капсулы нарыва;
- эвакуация содержимого полости с иссечением стенок с целью профилактики рецидива скопления гноя;
- обработка антисептиками;
- дренирование при больших размерах абсцесса или ушивание при незначительных нарывах щек;
- наложение ватно-марлевой повязки с гипертоническим раствором для провокации отторжения остаточных масс.
Курс антибиотикотерапии после операции составляет от 2 недель, согласовывается с врачом в индивидуальном порядке.
Консервативное
Традиционная схема лечения абсцесса на щеке предполагает комплексное воздействие:
- Антибиотикотерапия с применением препаратов широкого спектра или сочетание нескольких единиц для подавления активности возбудителя, ликвидации токсических продуктов жизнедеятельности бактерий, эффективного устранения гнойного содержимого абсцесса. Часто применяют группу пенициллинов с клавулановой кислотой, цефалоспориновые лекарственные средства. Преимущественно прибегают к внутривенному или внутримышечному способу введения по причине тяжести жевательного процесса.
- Местные препараты с антисептическим, противовоспалительным, успокаивающим действием назначают как элемент комплексной терапии при ликвидации абсцесса на щеке. Лечение отдельными методами не приносит желаемых результатов, помогает снять острые проявления болезни. Применяют Левомеколь, мазь Вишневского, Камистад, Ихтиоловый линимент, Метогил дента-гель для слизистых оболочек.
- Полоскать рот можно антисептическими растворами: Мирамистином, Хлоргексидином, Хлорфиллиптом спиртовым.
- Для терапии абсцесса используют противовоспалительные, обезболивающие вещества – Ибупрофен, Парацетамол, Нимесулид. Длительное применение может спровоцировать кровотечение после удаления зубов.
При отсутствии положительной динамики лечения атрибута, расположенного на щеке, обращаются к врачу, корректируют терапию.
Физиотерапия
После вскрытия абсцесса в области щеки для стимуляции регенерации, профилактики рубцевания лицевой области проводят физиотерапевтические процедуры:
- воздействие микроэлектротоковых импульсов для активизации клеточного роста в очаге поражения;
- УФО-терапия;
- электрофорез с медикаментозными средствами с прицельным воздействием на щечную зону;
- УЗД-импульсы;
- лазеротерапия после абсцесса.
Физиотерапевтическое влияние для получения положительного эффекта требует прохождения курса из 21-30 дней, зависимо от тяжести, обширности поражения покровов щеки.
Список литературы
1. Общая хирургия: учебник/ Петров С. В. — 2010. 2. Лимфадениты, лимфангоиты, лимфоаденопатии челюстно-лицевой области: учеб. -метод. Пособие/ Н. Н. Черченко и тд; – 2007. 3. Лимфаденопатия и лимфаденит у детей: диагностика и лечение / М. С. Савенкова, А. А. Афанасьева, А. К. Абдуллаев, Л. Ю. Неижко// Трудный пациент. — 2008 — №12. 4. Диагностика и тактика лечения шейного лимфаденита/ Скорляков В. В. , Бабиев В. Ф. , Кещян С. С. , Стагниева И. В. , Бойко Н. В. // Молодой ученый. — 2020. — №16.
Источник
Описание болезни
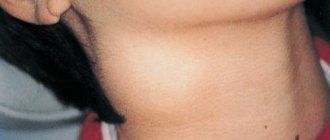
Флегмона челюстно-лицевой области
Флегмона – гнойное воспаление, протекающее в мягких тканях.
Патологический процесс не имеет четких границ, из-за чего он быстро распространяется на кровеносные сосуды, нервные окончания и органы.
Флегмона челюстно-лицевой области поражают преимущественно костные ткани и сухожилия, слюнные железы, мышечные ткани.
Флегмона является опасным патологическим состоянием. Из-за гнойно-воспалительного процесса в кровяное русло попадает большое количество токсических веществ, что вызывает общую интоксикацию организма.
Болезнь протекает остро, характеризуется стремительным развитием симптомов, на фоне чего у пациентов нарушаются функции жевательного аппарата, глотание, дыхание.
Флегмона в МКБ 10
В международной классификации болезней флегмона ЧЛО включена в группу заболеваний кожи и кожной клетчатки (L00 – L99). Патология включена в блок инфекционных заболеваний кожи и в МКБ обозначается кодовым значением L 03.2.