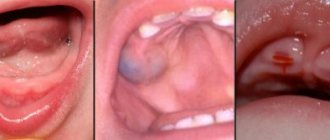
Пародонтит у детей: забот полон рот
Пародонтит — это заболевание, при котором воспаляются все ткани пародонта. Происходит воспаление десен, разрушение мышечных связок, образуются патологические зубодесневые (так называемые пародонтальные) карманы, процесс затрагивает кость, затем начинают расшатываться и выпадать зубы.
Пародонтит у детей чаще всего выявляется в возрасте 9 — 10 лет. И хотя это не самое распространенное стоматологическое заболевание, оно встречается лишь у 3 — 5% детей, ничто не гарантирует, что вашего ребенка эта беда обойдет стороной.
Особенности течения пародонтита у детей заключается в том, что воспалительный процесс затрагивает функционально незрелые растущие постоянно перестраивающиеся ткани, которые порой неадекватно реагируют даже на незначительные повреждения.
Помимо стандартного деления по распространенности на локальный и генерализованный, а также на хронический и острый — по характеру протекания, детский пародонтит подразделяется на препубертатный и пубертатный.
Причины пародонтита у ребенка
В большинстве случаев детский пародонтит возникает по причине недостаточной гигиены зубов. Вместе с тем оказывают влияние и естественные факторы: 9 лет – это «пограничный» возраст, когда у детей вместо молочных зубов начинают появляться постоянные. В этот период риск повреждения дёсен возрастает, а с ним возрастает опасность осложнений.
У подростков в связи с изменениями гормонального фона разрушение тканей пародонта проявляется в более острой форме и сопровождается неприятным запахом изо рта, гнойными выделениями из зубодесневых карманов.
В некоторых случаях причиной заболевания являются генетические отклонения (когда родители являются носителями специфических микроорганизмов).
Препубертатный пародонтит
Начинается он в процессе прорезывания молочных зубов или же непосредственно по его завершении. Характеризуется нарушением соединения десны с зубом и серьезной деструкцией (изменением структуры) кости. Препубертатный пародонтит уже в очень раннем возрасте приводит к потере большого количества молочных зубов, после чего воспалительный процесс распространяется и на зачатки постоянных зубов. Причинами развития препубертатного пародонтита чаще всего являются ослабленный иммунитет, а также наличие в полости рта ребенка специфических видов микроорганизмов, изначальными носителями которых в большинстве случаев являются родители малыша.
Воспалительные заболевания парадонта у детей
Часть I. Клиника, дифференциальная диагностика воспалительных заболеваний пародонта
Пародонт объединяет комплекс тканей, которые окружают зуб и имеют генетическую и функциональную общность: периодонт, кость альвеолы, десна, цемент корня зуба. Этот комплекс тканей обеспечивает надежную фиксацию зуба в челюстных костях.
Заболевания пародонта у детей широко распространены. По данным ВОЗ, 80 % детей имеют те или иные заболевания пародонта. Они могут быть воспалительного, дистрофического и опухолевого характера. Самой большой группой заболеваний пародонта являются воспалительные (гингивиты, пародонтиты). На их долю приходится 94-96 % всех заболеваний пародонта. Гингивит (катаральный или гипертрофический, отечная форма) и пародонтит имеют одинаковый причинный фактор. Это две взаимосвязанные формы заболевания. При гингивитах воспалительный процесс ограничен только десной. Распространение воспаления на другие ткани пародонта (периодонт, цемент корня, альвеолярную кость) приводит к развитию пародонтита. Распространенность гингивитов в детском возрасте составляет 80 %, пародонтитов — 3-5 %. Наиболее часто заболевания пародонта выявляются с 9-10 лет.
Гингивиты, пародонтиты подразделяются:
- по клиническому течению: острые, хронические, обострившиеся;
- по локализации: локализованные, генерализованные;
- по степени тяжести: начальная, легкая, средне-тяжелая, тяжелая формы.
В зависимости от возраста ребенка пародонтит подразделяется:
- на препубертатный пародонтит — до 11-12 лет;
- пубертатный (ювенильный) — с 12 до 17 лет;
- постпубертатный — с 17 до 21 года.
Особенности развития заболеваний пародонта у
детей связаны с тем, что, во-первых, патологический процесс развивается в растущих, постоянно перестраивающихся тканях, входящих в состав пародонта, в тканях морфологически и функционально незрелых, способных неадекватно реагировать даже на незначительные повреждающие факторы. С другой стороны, патология пародонта может развиваться на фоне диспропорции роста и созревания тканевых структур как внутри системы, имеющей единые функции (зуб, периодонт, альвеолярная кость и т.д), так и в структурах и системах, обеспечивающих весь организм и приспосабливающих его к изменениям внешней среды (нервная, гуморальная, эндокринная и др.), что обусловливает возникновение заболеваний пародонта в ювенильном периоде. Кроме того, на состояние пародонта может оказывать влияние отсутствие синхронности между скоростью прорезывания постоянных зубов и темпами построения альвеолярной кости, что приводит к уменьшению зоны прикрепленной (альвеолярной) десны, удлинению клинической коронки зубов на 2-5 мм, уменьшению глубины преддверия. Поэтому при оценке клинических и рентгенологических признаков заболеваний пародонта необходимо учитывать и особенности строения пародонта в детском возрасте. Десневая бороздка у детей более глубокая, до 3 мм, а в период прорезывания зуба до 4 мм; периодонтальная щель в пришеечной области в период незаконченного формирования корней в 2 раза шире, чем у взрослых, что необходимо учитывать при анализе рентгенограмм; минерализация верхушек межальвеолярных перегородок и компактной пластинки завершается одновременно с окончанием формирования корней, то есть во фронтальном участке в возрасте 8-9 лет, а в боковых — в 14-15 лет.
Этиологические факторы
воспалительных заболеваний пародонта подразделяются на местные и общие. Это разделение является условным, поскольку этиологические факторы могут быть тесно связаны между собой и с организмом ребенка. Как местные, так и общие факторы по-разному влияют на незрелые ткани пародонта в детском возрасте.
По данным ВОЗ, ведущая роль в развитии заболеваний пародонта принадлежит микрофлоре зубной бляшки, зубного налета, которая представлена преимущественно грамотрицательными и грамположительными кокками, облигатными и факультативными анаэробами, актиномицетами, простейшими, фузобактериями, дрожжевыми грибами, спириллами, спирохетами, бактероидами и др.
Образование зубного налета в большом количестве наблюдается, с одной стороны, при плохой гигиене полости рта или ее отсутствии. С другой стороны, образование обильного налета и зубной бляшки связано с нарушением механизмов естественного самоочищения, которое может быть обусловлено рядом факторов, возникающих в полости рта у ребенка:
- гипосаливация или вязкая слюна;
- травматическая окклюзия, которая наблюдается при скученности зубов, аномалиях прикуса в разных плоскостях, неправильно проводимом ортодонтическом лечении, раннем удалении молочных моляров, что приводит к перегрузке постоянных резцов;
- аномалии строения и прикрепления уздечек губ и языка, мелкое преддверие полости рта;
- нарушение функций жевания (ленивое или жевание на одной стороне), глотания (инфантильный тип), дыхания (ротовое, смешанный тип);
- вредные привычки;
- хроническая травма пародонта разрушенными зубами, неправильно наложенными пломбами, деталями ортодонтических аппаратов, при самоповреждениях подростками пародонта ногтями, ручками, заколками и т.д.;
- недостаточная нагрузка жевательного аппарата, связанная с преобладанием в рационе тщательно обработанной мягкой пищи.
Все указанные выше факторы затрудняют вымывание микробов слюной, что приводит к нарастанию количества патогенных микроорганизмов в полости рта, нарушению динамического равновесия между нормальной и патогенной флорой ротовой полости. Под самоочищением понимают постоянную способность полости рта к очищению ее органов от детрита, остатков пищи, микрофлоры. Основную роль в этом играют слюнные железы, обеспечивающие адекватный объем секреции, ток и качество слюны, необходимые для формирования пищевого комка, удобного для разжевывания и проглатывания. Имеют значение движения нижней челюсти, языка, губ, щек, а также нормальное строение зубочелюстной системы, правильно протекающие функции жевания, глотания, дыхания, речи, полноценная нагрузка жевательного аппарата, характер питания (преобладание грубой, жесткой пищи). В самоочищении принимает участие и пульпа зуба за счет выделения зубного ликвора на поверхность зуба. Известно, что депульпированные и расположенные вне зубной дуги зубы плохо очищаются. Через пульпу, ее сосудистую сеть, соединительнотканные структуры реализуется влияние общего состояния организма ребенка на способность поверхности зубов к самоочищению.
До 60-х годов XX века развитие воспалительных заболеваний пародонта связывали, с одной стороны, с системными заболеваниями организма (однако не был понятен механизм изменений в пародонте), с другой — с окклюзионной травмой. Но перегрузка зубов приводит к деструктивным процессам в костной ткани пародонта, а не к воспалению, да и она не у всех пациентов имеет место. И только с 60-70-х годов прошлого столетия стоматологи стали связывать заболевания пародонта с зубной бляшкой.
Клинически и экспериментально было установлено: без зубной бляшки нет пародонтита
. Все причинные факторы были разделены на первичные и вторичные. К первичному комплексу причин относили зубную бляшку и вызванные ею воспалительные реакции. Вторичный комплекс причин охватывал местные и системные факторы, позволяющие реализоваться первичному комплексу. При этом воспалительные заболевания пародонта рассматривались как следствие неспецифического инфицирования пародонта микробами зубной бляшки, зубного налета. А с конца 80-х годов прошлого столетия на первое место вышла гипотеза о существовании специфической микрофлоры зубной бляшки. Были обнаружены новые микроорганизмы из группы бактероидов:
Actinobacylus actinomycetemcomintans, Prevotellaitermedia, Porphyromonasgingivalis, Bacteroidesmelanogenicus
и др. Было признано существование пародонтопатогенных бактерий. Если в здоровом пародонте преобладают грамположительные аэробные микроорганизмы, а доля грамотрицательных составляет 10-15 %, то при пародонтите это соотношение становится обратным.
В настоящее время воспалительные заболевания пародонта рассматривают как оппортунистическую инфекцию, приспосабливающуюся к существованию в полости рта и вытесняющую другие, менее патогенные микроорганизмы. Эта инфекция зависит не только от присутствия патогенных специфических бактерий, но и от среды, способствующей их размножению, — локальных изменений рН, анаэробной ниши (десневые бороздки, карманы), а также от изменения резистентности организма.
В основе патогенеза
воспалительных заболеваний пародонта (гингивит, пародонтит) лежит ответная иммунологически обусловленная воспалительная реакция в тканях пародонта под воздействием специфической микрофлоры. В реакции принимают участие системы неспецифического, специфического иммунитета (клеточный и гуморальный иммунитет), медиаторы воспаления.
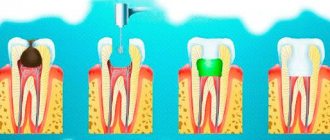
Образующиеся медиаторы воспаления (гистамин, серотонин, брадикинин) повышают проницаемость сосудов, вызывают гиперемию, отек десны, периодонта, альвеолярной кости, а также болезненность десны. Вначале возникают симптомы гингивита (катарального или гипертрофического, отечная форма). При длительном его течении при отсутствии лечения происходит разрыхление и разрушение зубодесневого эпителиального прикрепления, прорастание эпителия в апикальном направлении с последующей резорбцией кости, за счет как цитотоксического действия микробных эндотоксинов и кислой среды, так и активации остеокластической резорбции под влиянием медиаторов воспаления (лимфокинов, лейкотриенов, интерлейкинов, простагландина Е2). Системные заболевания (эндокринные, заболевания ССС, крови, ЖКТ, гиповитаминозы, дисфункции половых желез, иммунодефицитные состояния и др.) приводят к изменению иммунобиологической реактивности организма, к снижению защитно-приспособительных реакций, обеспечивающих резистентность организма в целом и пародонта в частности. Имеются многочисленные исследования, которые свидетельствуют о существенном ослаблении неспецифических и специфических факторов иммунитета у больных с пародонтитами. В связи с этим создаются условия для реализации первичного комплекса причинных факторов. Различия в течении заболеваний пародонта определяются разным состоянием иммунитета у пациентов. Длительный контакт микрофлоры губной бляшки с тканями пародонта может приводить к развитию аутоиммунных процессов.
Местные факторы
Недостаточно высокий уровень гигиены полости рта
Неумение правильно чистить зубы специальной детской зубной щеткой и нежелание регулярно проводить гигиенические процедуры приводят к скоплению в зубодесневых карманах микроорганизмов, а выделяемые ими токсины запускают воспалительный процесс.
Короткая уздечка языка или губы
Недостаточно длинные уздечки провоцируют атрофию и воспаление прилегающего участка десны за счет постоянного натяжения волокон уздечки. Воспалительный процесс локализуется в области нижних центральных зубов.
Пережевывание пищи с одной стороны
Привычка жевать пищу на одной стороне чревата скоплением налета на зубах, не участвующих в жевании. Необходимо объяснить ребенку, что еду следует разжевывать как на левой, так и на правой стороне.
Аномалии и деформации зубочелюстной системы
Развитие воспалительного процесса в тканях пародонта может быть обусловлено как функциональной перегрузкой определенных зубов, так и недостаточной нагрузкой на них. Причиной тому являются неправильный прикус или неполный комплект зубов (постоянные зубы еще не выросли, а часть молочных уже выпала).
Травмы десен
Эта группа факторов, провоцирующих возникновение и развитие пародонтита, включает хронические травмы десен разрушенными зубами или деталями брекет-систем, а также дефекты пломбирования и повреждение тканей пародонта ногтями, ручками, заколками для волос.
Характер питания
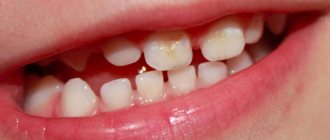
Слишком мягкая пища не способствует достаточной нагрузке на жевательный аппарат ребенка и самоочищению зубов, в результате чего происходит скопление налета у их основания, а как следствие — появление у детей зубного камня .
Почему развивается проблема?
Изучению происходящих в детском возрасте патологических процессов ротовой полости специалисты уделяют пристальное внимание с давних времен. Это позволило полностью изучить причины развития существующих болезней пародонта. Главной в этой группе назван микробный налет, кишащий патогенными бактериями. Родители, в свою очередь, совершенно не реагируют на просьбы детских стоматологов обращаться за помощью при обнаружении налета на зубках ребенка, особенно при отсутствии возможности удалить его своими силами.
Фото: Налет на зубах
Низкая сопротивляемость организма ребенка всевозможным внешним раздражителям – фактор, который очевидно усугубляет течение патологий пародонта.
Стоит учитывать, что факторы, оказывающие воздействие на развитие заболеваний пародонта в нежном возрасте, делятся на местные и общие. К местным относят:
- недостаточно качественную гигиену ротовой полости;
- дистопию зубного ряда;
- слишком тесное расположение зубов относительно друг друга;
- частое употребление ребенком исключительно мягкой пищи;
- привычку осуществлять одностороннее жевание;
- уменьшение секреции слюны;
- слишком большую вязкость слюны;
- химическую травму ротовой полости или ее механическое повреждение;
- недостаточное преддверие ротовой полости.
Фото: Дистопия клыка
В эту же группу медики склонны относить постоянное воздействие травмирующих факторов, включая нависающие края пломб.
В группу общих факторов, усугубляющих течение воспалительного процесса, включают:
- эндокринные патологии;
- гиповитаминоз;
- нарушение обменных процессов;
- ревматизм;
- нервные заболевания.
Лечение пародонтита у детей: работа профессионалов
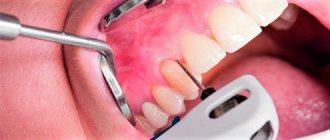
Нехирургические методы лечения воспалительного процесса тканей пародонта такие же, как и у взрослых. Сюда входят профессиональная гигиена полости рта и различные физиотерапевтические процедуры. Могут потребоваться также и хирургические вмешательства, например, коррекция уздечки губы. В любом случае, перед назначением определенных процедур ребенку необходимо посещение детской стоматологии для консультации у трех специалистов — терапевта, хирурга и ортодонта. Они определят истинные причины развития пародонтита и разработают индивидуальный план лечения.
Важно также исключить системные заболевания, которые способны провоцировать пародонтит. Их лечение необходимо проводить при участии специалиста соответствующего профиля.
Лечение пародонтита при беременности
Пародонтит относится к воспалительным заболеваниям тканей пародонта (окружающих зуб). Причиной такого заболевания нередко становится невылеченный гингивит, а также недостаточная гигиена ротовой полости. Все это может усугубиться на фоне гормональных изменений во время беременности, которая является дополнительным провоцирующим фактором.
Рассмотрим подробнее симптомы, которые сопровождают пародонтит у беременных.
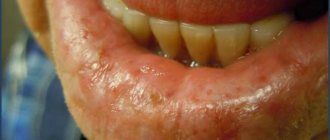
- Воспаление края десны, а также зубодесневых сосочков, которое выражается в их покраснении (или синюшности), отечности.
- Кровоточивость десен во время чистки зубов.
- Присутствие зубного налета, который может быть как мягким, так и твердым в виде зубного камня. В последнем случае твердые отложения могут быть над- и поддесневыми.
- Разрушение костной ткани. При легкой степени пародонтита кость атрофируется примерно на 1/3 длины корня. Более выраженные атрофические процессы (с разрушением кости на 2/3 и более) происходят при тяжелых формах пародонтита.
- При осмотре врачом обнаруживается образование пародонтальных карманов, глубина которых может быть различной. За счет образования таких карманов ухудшается соединение зубов и десны.
- Усиливается подвижность зубов, наиболее выражен данный симптом при тяжелой степени пародонтита.
- Запах изо рта появляется из-за скопления серозно-гнойного экссудата в пародонтальных карманах.
Лечение пардонтита при беременности заключается, прежде всего, в удалении зубных отложений. Лучше всего эту процедуру проводить во втором триместре беременности. Одновременно с этим, врачом назначается противовоспалительная терапия, заключающаяся в выполнении антисептических аппликаций и полосканий. Такое лечение проводится курсом после снятия зубных отложений.
В качестве аппликаций на десну могут быть использованы гель Метрогил-дента, Холисал. Для полосканий врач может порекомендовать неспиртовые растворы на основе трав, фтористые полоскания, а также раствор Хлоргексидина.
Частью лечения пародонтита является использование противовоспалительных паст с высоким содержанием экстрактов лекарственных трав. При этом гигиене полости рта требуется уделять больше внимания, используя для тщательной очистки зубную нить, а также ирригатор.