Пародонтит во время беременности: симптомы
Пародонтиту свойственны следующие симптомы:
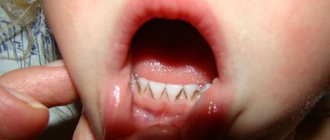
- При осмотре полости рта определяется большое количество мягкого микробного налета, а также твердых над- и поддесневых зубных отложений.
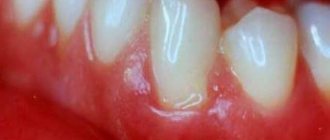
- Краевая часть десны (прилегающая к зубам), зубо-десневые сосочки воспалены, что проявляется их отеком, покраснением или синюшностью, а также кровоточивостью при чистке зубов.
- Происходит атрофия (разрушение) костной ткани вокруг зубов. При легкой форме пародонтита атрофия кости достигает 1/3 длины корня, при средней степени тяжести – до 1/2 длины корня, при тяжелом пародонтите атрофия достигает 2/3 и более длины корня.
На рентгенограмме 6 Вы можете увидеть как выглядит потеря (убыль) костной ткани при пародонтите – в сравнении с ренгенограммой 5, где разрушение кости отсутствует. Расстояние между «а» и «b» на рентгенограмме 6 – это и есть зона полного разрушения кости. - При выраженной убыли костной ткани начинают обнажаться шейки зубов, а также появляется подвижность зубов.
- Имеются множественные пародонтальные карманы, из которых выделяется серозно-гнойный экссудат. Глубина пародонтальных карманов также зависит от тяжести воспаления (от 2-3 мм до 10 мм).
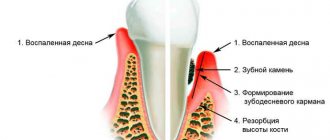
На рис.4 Вы можете увидеть как выглядит Пародонтит на разрезе (в сравнении с Гингивитом). При гингивите отсутствуют разрушение кости и пародонтальные карманы, т.е. воспаление не выходит за пределы краевой части десны. При пародонтите образуются пародонтальные карманы (рис.4), происходит разрушение кости, имеет место быть большое количество твердых поддесневых зубных отложений. - Период обострения пародонтита проявляется усилением выделения гноя из пародонтальных карманов (рис.7).
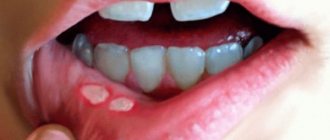
- Также в периоды обострений на деснах могут появляться абсцессы, что сопровождается болями и подъемом температуры (рис.8). Такие абсцессы либо приходится вскрывать на приеме у стоматолога, либо в некоторых случаях они прорываются с образованием свища.
- Общее состояние также ухудшается: больным свойственна слабость, повышенная утомляемость. При пародонтите заметно снижается иммунитет, благодаря чему часто возникают простудные заболевания и обострения хронических заболеваний.
Практически в большинстве случаев пациентами ошибочно используется для обозначения заболевания пародонтит термин «пародонтоз». Информационный портал «Стомум» предлагает разобраться, в чем разница между этими заболевания, как часто они наблюдаются у беременных женщин и кормящих матерей и в чем заключается лечение этих недугов.
Итак, пародонтоз — это заболевание, сопровождающееся атрофией и склерозом костной ткани и краевой десны. Протекает этот недуг бессимптомно. Визуально можно лишь отметить убыль костной ткани и обнажение корней зубов, никаких беспокоящих болей, отеков, кровоточивости. Чаще всего пародонтоз отмечается у пожилых людей, и причинами его появления служат возрастные изменения в обмене веществ, нервной и сосудистой системах.
В противоположность пародонтозу пародонтит является воспалительным заболеванием десен, сопровождающимся их отеком, синюшностью или покраснением, кровоточивостью, разрушением в области зубов костной ткани, образованием пародонтальных карманов и во время обострения гноетечением из них. Тяжелая и средняя степень пародонтита еще осложняется и подвижностью зубов.
Пародонтиту характеры ряд симптомов, среди которых:
- наличие в полости рта твердых отложений: под- и наддесневых, микробного мягкого налета;
- воспаление зубодесневых сосочков и краевой десны, сопровождающееся их отеком с синюшностью или покраснением и кровоточивостью при чистке зубного ряда;
- атрофия костной ткани; при пародонтите в легкой форме разрушение кости может достигать третью часть длины зубного корня, при средней — половину длины корня, а вот при тяжелых формах — две третьи длины и более;
- ухудшение общего состояния, слабость, быстрая утомляемость.
Пародонтит же протекает с разрушением кости, образованием пародонтальных карманов и зубных отложений.
Во время обострения недуга усиливается гноетечение из карманов, и могут образовываться на деснах абсцессы, сопровождаемые подъемом температуры и болями. В таких случаях «Стомум» рекомендует незамедлительно обращаться к стоматологу. Нужно помнить, особенно беременным, что при пародонтите снижается иммунитет, из-за чего обостряются хронические болезни и чаще возникают простуды.
Информационный портал «Стомум» напоминает, что причиной пародонтита служат не вылеченный гингивит, твердые отложения и микробный налет на зубах.
Лечение подбирается в соответствие с этим и включает ряд мероприятий:
- Удаление отложений на зубных рядах. Это главный этап в лечении. Без этой процедуры другие мероприятия окажутся временными и малоэффективными. У беременных такие отложения снимаются исключительно ручными инструментами, ультразвук в их положении не допустим. Обычно первому триместру беременности лечение зубов и анестезия противопоказаны, но снятие зубных отложений допускается. Второй триместр для подобных процедур более безопасный и самый подходящий. Если так случилось, что снятие отложений затянулось до третьего триместра, тогда это мероприятие лучше перенести на послеродовой период. Этот триместр характеризуется повышенной нервозностью беременных и их скорой утомляемостью. А потому, чтобы они не чувствовали дискомфорта и лишний раз не раздражались, не переживали, специалисты и информационный портал «Стомум» рекомендуют удалять отложения на зубах после родов;
- Противовоспалительная терапия. На этом этапе делаются полоскания ротовой полости неспиртовыми настоями трав эвкалипта, шалфея, ромашки, водным раствором хлоргексидина 0,05 %. Лучше для полосканий использовать уже готовые растворы, продающиеся в аптеках. Выбирая эликсир, непременно надо обращать внимание, чтобы он не содержал антибиотиков, к примеру, триклозана. Также очень полезны фтористые полоскания и аппликации на основе противовоспалительных препаратов, таких как гель «Холисал» или «Метрогил Дента». Что касается зубных паст, то нужно выбирать те, которые содержат противовоспалительные компоненты, как например: «Пародонтакс», LACALUT fitoformula или LACALUT aktiv;
- Нормализация гигиены;
- Диета. Частые перекусывания крайне нежелательны. Если съели конфетку или любимую печенюшку, незамедлительно отправляйтесь чистить зубы. Углеводы — это основное сырье для быстрого размножения в полости рта микробов. Те, кому лень следовать этому простому правилу, должны знать, что при таком отношении лечение не даст желаемого результата, поскольку болезнь будет прогрессировать и не помогут никакие противовоспалительные процедуры.
Для женщин, беременность является крайне важным этапом в жизни, так как ее исходом является появление новой жизни. Однако во время беременности часто могут развиваться и многие заболевания. Это происходит в результате изменения обменных процессов организма, а также изменения чувствительности иммунитета.
Во время беременности одно из ведущих мест занимают заболевания ротовой полости. Из них чаще всего встречаются пародонтоз и пародонтит. Зачастую, неосведомленные люди путают эти два термина. Эти два заболевания в корне отличаются друг от друга. Как же их различить и вылечить?
Пародонтоз – заболевание, связанное с нарушением обмена веществ в тканях десны. Он более характерен для людей старшего и пенсионного возраста, однако, может развиваться и у беременных. В результате происходит обнажение корней зубов. При данном заболевании никогда не бывает боли, отеков, кровоточивости.
Развивается данное заболевание на фоне физиологического изменения соотношения гормонов эстрогены – гестагены. Так как снижается количество эстрогенов, развивается состояние подобное климаксу (постепенное угнетение всех ветвей обмена веществ, из-за чего и атрофируется ткань десен).
При развитии пародонтита имеет место типичная картина воспаления – припухлость, покраснение, боль. При запущенном процессе присоединяется шаткость и кровоточивость зубов. Причина – развитие условно-патогенной флоры, которая в норме присутствует в ротовой полости.
В норме, иммунная система не позволяет развиться микрофлоре ротовой полости. При беременности плод организмом воспринимается как чужеродное образование, которое необходимо элиминировать. Однако, за счет веществ, синтезируемых организмом матери и плаценты происходит угнетение иммунной системы для нормального развития плода и предотвращения атаки плода иммунными клетками.
ПОДРОБНОСТИ: Пародонтит – симптомы, причины, виды и лечение пародонтита
Пародонтоз сопровождается покраснением, припухлостью и кровоточивостью дёсен
Пародонтоз, по сути дела является бактериальной инфекцией и может нанести вред ребенку в утробе матери. Последствием этого могут быть преждевременные роды и/или низкий вес при рождении.
И пародонтит и пародонтоз являются крайне неприятными для ротовой полости. Из-за этого встает вопрос – как вылечить данные заболевания у беременных?
Лечение
Беременность является серьезным испытанием для женского организма, поскольку в этот период наблюдаются серьезные изменения в процессах обмена веществ, а также снижение иммунитета. Кроме того, этот период характеризуется изменениями в гормональном фоне, которые способны оказывать влияние на процессы развития и обострения некоторых недугов, связанных с зубами, поэтому пародонтоз при беременности является проблемой весьма обыденной, и в некоторой степени характерной для данного периода.
Консультация стоматолога при беременности обязательна
Среди наиболее явных симптомов данного заболевания можно выделить кровоточивость десен, преждевременное расшатывание, нередко приводящее к выпадению зуба, а также высокая подверженность возникновению различных инфекционных заболеваний в карманах десен.
Кровоточивость десен — первый признак
Возникновение пародонтоза происходит во второй половине периода беременности, что вызвано процессами формирования костных тканей у плода, на который материнский организм тратит большое количество полезных веществ. На фоне подобных процессов происходит реминерализация неорганического вещества кальция, который природа «забирает» из костной ткани, а также зубов.
Пародонтит матери в период беременности: риски развития системных заболеваний и влияние на плод
Рай Балвант (Rai Balwant) доктор, профессор (США)
Теория фокальной инфекции, которая приобрела наибольшую популярность в течение XIX и начала XX веков, определяет сепсис как основную причину развития и прогрессирования множества воспалительных заболеваний, таких как, например, артрит, пептические язвы и аппендицит.
Учитывая подобный подход к теории развития фокальной инфекции, множество зубов просто удаляли, дабы предупредить прогрессирование разлитого инфекционного поражения.
Однако сегодняшние открытия, посвящённые идентификации и классификации микроорганизмов полости рта с учетом специфики их состава в норме и при патологии, позволили более аргументированного подойти к лечению основных стоматологических заболеваний.
Вместе с тем стало очевидно, что полость рта на самом деле может быть источником распространения патогенных микроорганизмов в более отдаленные участки тела, особенно у пациентов с компрометированным иммунным статусом при наличии злокачественных образований, диабета, ревматоидного артрита или при лечении указанных заболеваний антибиотиками. Результаты определенного количества исследований указывают на то, что инфекции полости рта, особенно маргинальный и апикальный периодонтит, действительно являются факторами риска для развития системных патологий.
Также обнаружено, что патологии пародонта — отдельный фактор риска для развития сердечно-сосудистых, церебральных и респираторных заболеваний и, кроме того, могут играть негативную роль в процессе преждевременных родов и развитии преэклампсии.
Механизмы связи инфекции полости рта и вторичных нестоматологических заболеваний
Предложено три возможных механизма взаимосвязи, которые потенциально могут объединять патологии полости рта с вторичными системными заболеваниями:
- Метастатическая инфекция.
- Метастатическая травма.
- Метастатическое воспаление.
Патология пародонта повышает восприимчивость к системным заболеваниям
Патологии пародонта являются многофункциональными заболеваниями, при которых развиваются воспаление и деструкция аппарата, удерживающего зуб.
Подобные нарушения вызываются бактериями, находящимися в зубной бляшке, десять основных из которых ассоциируются с повреждением пародонта и в основном относятся к грамм-негативным палочкам, которые вызывают воспаление и разрушение системы прикрепления зубов.
Actinobacillus actinomycetemcomitans, Porphyromonas gingivales и Bacteriodsforsythus чаще всего связывают с патологией пародонта.
В свою очередь, пародонтит может повышать восприимчивость организма к системным заболеваниям посредством трех механизмов:
- влияние одних и тех же факторов риска;
- влияние биоплёнки как резервуара грамм-негативных бактерий;
- влияние самого пародонта как резервуара воспалительных медиаторов.
- Общие факторы риска для пародонтита и сердечно-сосудистых заболеваний.
Для обоих заболеваний характерны такие совместные факторы риска: курение, стресс, возраст, этническая принадлежность и мужской пол.
- Общие факторы риска для пародонтита и преждевременных родов с рождением младенцев с низким весом (ПРНВМ).
Для обоих состояний факторами риска являются возраст матери старше 34 лет или же младше 17 лет, афроамериканская этническая принадлежность, низкий социально-экономический статус, неадекватный пренатальный уход, злоупотребление наркотиками или алкоголем, курение, гипертония, инфекции мочеполовых путей, сахарный диабет, множественная беременность. Более того, курение во время беременности ассоциируется с 20—30% случаев ПРНВМ и с 10% случаев смертей младенца или плода.
- Поддесневая биопленка. Характеризуется высокой концентрацией бактерий, которая в значительной мере повышает общую бактериальную нагрузку на организм. Количество патогенных микроорганизмов в пораженном изъязвлением бороздковом эпителии может достигать 10—10. Пародонт представляет собой высоковаскуляризированную ткань, в которой при воспалении формируется плотная сеть капилляров, входящих в состав грануляционной ткани на границе со сформировавшимся пародонтальным карманом. В результате постоянной активации воспалительных клеток уровень провоспалительных медиаторов в структуре пародонта значительно повышается, таким образом, пародонт, по сути, превращается в резервуар цитокинов, которые в дальнейшем могут мигрировать по всему телу. Доказано, что у пациентов с пародонтитом в сыворотке крови значительно повышен уровень таких биомаркеров воспаления, как IL-Ib, TNF-a, IL-6 и C-реактивный белок. Следовательно, пародонтит провоцирует развитие воспалительного стресса, вызывая высвобождение потенциально вредных медиаторов воспаления в кровоток.
Пародонтальный резервуар липополисахаридов и воспалительных медиаторов
В результате предварительно проведённых исследований доказана негативная непрямая роль продуктов бактериального метаболизма, например эндотоксинов, на организм человека.
Эндотоксины в форме липополисахаридов стимулируют продукцию простагландинов плацентой и хориоамнионом, а повышенные уровни ЛПС были зарегистрированы в составе амниотической жидкости в случаях ПРНВМ.
Провоспалительные цитокины IL-I, IL-6 и TNF-a могут проходить через эмбриональную мембрану и, таким образом, негативно влиять на плод, провоцируя потенциальное развитие ПРНВМ. Следует напомнить, что огромное количество этих цитокинов в организме человека отмечается как раз при хроническом пародонтите.
Преэклампсия и пародонтит
Преэклампсия является опасным заболеванием в период беременности, которое влияет как на организм матери, так и на организм ребенка. В структуре преэклампсии выделяют два синдрома. Первый является материнским и характеризируется активацией эндотелиальных клеток, гипертонией и протеинурией.
Второй же поражает организм плода и проявляется внутриутробным замедлением роста. Симптомы данного синдрома проявляются во втором и третьем триместрах беременности. При этом преэклампсия является полиэтиологической патологией.
Ее развитию способствует огромное количество генетических, иммунных и гормональных факторов, а также факторы ожирения и расовой принадлежности.
Кроме того, потенциально на развитие преэкламсии влияют факт первых родов у матери, отягощающий акушерский анамнез, наличие патологий почек или дефектов развития матки, многоводие, повышение уровня липидов в сыворотке, отсутствие дородовой помощи для матери и факт наличия сахарного диабета.
Наличие патологии пародонта у матери во время беременности повышает риск развития преэклампсии. Было предположено, что известный уже механизм развития атеросклероза по своему патогенезу напоминает механизм развития преэклампсии и аналогично ассоциируется с воздействием инфекционных факторов.
Сердечно-сосудистые заболевания и пародонтит
Недавно проведенные исследования предоставили довольно противоречивые данные о взаимосвязи между стоматологической патологией, в частности пародонтитом, и сердечно-сосудистыми заболеваниями.
Ранее же было установлено наличие эпидемиологической взаимосвязи между пародонтитом и сердечно-сосудистыми нарушениями.
Механизм подобной связи заключается в том, что грамм-негативные микроорганизмы, которые провоцируют развитие пародонтита, выделяют также эндотоксины и стимулируют секрецию воспалительных цитокинов, и уже последние инициируют или же усугубляют атерогенез и тромбоэмболические нарушения.
Эффективность инвазии составляла 0,1, 0,2 и 0,3% в эндотелиальные клетки аорты, пупочной вены и сердца соответственно.
Сообщалось, что специфический белок теплового шока, HSP65, характеризуется наличием связи с риском развития сердечно-сосудистых нарушений и реакцией организма-хозяина на инвазию в клеточные структуры.
Белки теплового шока важны для поддержки нормальной клеточной функции, а также могут играть дополнительную роль фактора вирулентности для многих видов бактерий. Предполагается, что взаимодействие между экспрессированным HSP65 и иммунным ответом на бактериальную инфекцию зависит и является ответственным за раннее атеросклеротическое поражение сосудов.
Хронические инфекции полости рта стимулируют экспрессию высоких уровней HSP65 у пациентов с высоким риском развития сердечно-сосудистых патологий.
Теоретической основой для аргументации подобной связи является то, что повышенный уровень воспалительных медиаторов может повысить уровень формирования атеросклеротических бляшек.
Однако с клинической точки зрения аргументация подобной взаимосвязи является затруднительной, поскольку сердечно-сосудистые нарушения и пародонтит, по сути, характеризуются наличием аналогичных факторов риска, например возраста и курения.
Кроме того, замечен интересный факт, что прием препаратов для купирования сердечно-сосудистых патологий может повысить риск развития пародонтита. Ввиду этого пациентам следует контролировать факторы риска, связанные с основной сердечно-сосудистой патологией, и при этом не забывать о поддержке адекватного уровня гигиены полости рта.
Преждевременные роды, ограничение роста плода и пародонтит
В результате проведенных исследований отмечено наличие связи между пародонтитом и осложнениями, которые могут возникнуть при родах, включая слишком ранние роды (гестационный возраст
Источник: https://dentalmagazine.ru/posts/parodontit-materi-v-period-beremennosti-riski-razvitija-sistemnyh-zabolevanij-i-vlijanie-na-plod.html
Признаки пародонтоза у беременных
- Цвет десен бледнеет при отсутствии воспаления.
- Зуб как бы «удлиняется» из-за ретракции десны и обнажения шейки зуба, а впоследствии и его корня.
- Отсутствует кровоточивость десен.
- Атрофия десен.
- Расшатывание зубов.
- Возможно сочетание пародонтоза с поражением зубных тканей некариозного типа (стертость зуба, эрозия эмали, клиновидный дефект).
- Пародонтоз часто развивается на фоне эндокринных и обменных нарушений, нарушении сердечно-сосудистой системы.
На начальном этапе болезни у беременной могут появится неприятные ощущения во время жевания, в деснах — ощущение зуда, подвижность зубов, слышен неприятный запах изо рта, извращение вкусовых ощущений. В дальнейшем обнажаются шейки зубов, образовываются на зубах клиновидные дефекты. Чтобы выявить заболевание на раннем этапе, требуются функциональные и лабораторные исследования. Если течение пародонтоза происходит активно, это грозит ранней утратой всего зубного ряда.
Он может и не прогрессировать долгое время. Но и в этом случае велика вероятность воспалительной резорбции лунок отдельных зубов, что связано с воспалительными осложнениями.
По выраженности симптоматики различают 3 степени тяжести пародонтоза:
- Легкую степень. На этом этапе люди, как правило, игнорируют проблему, надеясь, что появившиеся симптомы пародонтоза — не что иное, как лишь повышенная чувствительность зубов и следствие механического травмирования десен.
- Среднюю степень. Выявляется у большинства пациентов (в том числе и беременных) после диагностирования пародонтоза. Характеризуется подвижностью зубов и гнилостным запахом изо рта.
- Тяжелую степень.. Является самой запущенной формой, лечение которой осуществляется исключительно хирургическим путем. Она является показанием к удалению зуба. На этой стадии корни зубов держатся лишь самой верхушкой, поэтому борьба с пародонтозом на этом этапе заболевания бессмысленна.
Лечащий врач, проведя необходимую диагностику, которая допустима в период беременности (без применения рентгенографии), устанавливает индивидуальное комплексное лечение. Обязательно учитывается положение и состояние пациентки. Среди лечебных мер наиболее распространены:
- снятие зубного налета, отложений и зубного камня;
- по возможности удаление старых некачественных пломб;
- при наличии кариеса — его лечение;
- чистка зубодесневых каналов (при их наличии);
- назначаются соответствующие медикаментозные препараты, которые не навредят развивающемуся плоду;
- проведение сеансов массажа, гимнастики зубов и десен;
- необходимые физиотерапевтические процедуры.
Применять ли местную анестезию, или обходиться без нее, врач-стоматолог принимает решение совместно со своей беременной пациенткой. Проводится внимательная оценка соотношения возможного риска для развивающегося плода и пользы для матери.
Как правило, беременным женщинам, которые столкнулись с пародонтозом, стоматологом назначается прием и использование лекарственных препаратов на основе растительных средств, способствующих подавлению воспалительных процессов. Выбирают те, которые не могут оказать негативное влияние на ожидаемого к появлению на свет ребенка. Среди них:
- Настойка календулы;
- Лесной бальзам;
- И аналогичные препараты.
Таким образом в период беременности проводится только щадящее лечение пародонтоза, специальными гелями и массажными процедурами, улучшающими в слизистой микроциркуляцию крови, и укрепляющими слизистую. Тогда как в случае прогрессирования болезни в дальнейшем (после родов и периода кормления грудью новорожденного) можно будет использовать другие эффективные методы лечения.
Потребуется профессиональная чистка зубов, подбор эффективного лекарства. Таблетки от пародонтоза можно будет принимать самостоятельно, если назначаются уколы в десна, они выполняются только врачом-стоматологом. Антибиотики прописываются только в крайнем случае.
Для лечения пародонтоза сегодня применяют лазер. Если не помогают медикаментозные и физиотерапевтические методы применяют хирургические способы лечения. К дорогостоящим вариантам лечения относится пластика.
Пародонтоз — сложное заболевание и пытаться полностью вылечить его народными методами не стоит. Желаемый результат может дать только профессиональная врачебная помощь.
При первых подозрениях на наличие данной патологии беременной женщине обязательно надо показаться врачу, выяснить у него стадию развития болезни и насколько серьезна ситуация. Важно определить, какие средства подходят именно в вашем случае, какие средства можно применять в домашних условиях и какой курс лечения поможет полностью справиться с заболеванием.
- Сразу после того, как подтверждена беременность, женщина обязана посетить врача-стоматолога. Идеальный вариант — если это сделать до момента наступления зачатия (на этапе планирования беременности).
- Необходимо строгое соблюдение всех правил гигиены ротовой полости.
- При чистке зубов обязательно надо использовать только качественные зубные пасты и зубную щетку, правильно подобранную по степени жесткости.
- Рекомендуется пользоваться зубной нитью;
- Три раза в сутки прополаскивать полость рта специальными ополаскивателями.
- Каждые 2-3 месяца обязателен визит к стоматологу.
- Питание должно быть сбалансированным, полноценным по составу и консистенции.
- Массаж десен поможет улучшить кровообращение в них и способствует более быстрому выздоровлению.
- Отличная профилактика пародонтоза -употребление в пищу натуральных свежих овощей. Необходимая нагрузка на зубы и десны тренирует мышцы челюсти, активизирует кровообращение.
Для точной диагностики обращайтесь к специалисту.
На начальном этапе болезни у беременной может появиться чувство неуверенности во время жевания, в деснах — ощущение зуда, подвижность зубов, слышен неприятный запах изо рта, извращение вкусовых ощущений. В дальнейшем обнажаются шейки зубов, образовываются на зубах клиновидные дефекты. Чтобы выявить заболевание на раннем этапе требуются функциональные и лабораторные исследования. Если течение пародонтоза происходит активно, это грозит ранней утратой зубного ложа всех зубов.
ПОДРОБНОСТИ: Киста на зубе лечение пародонтита
Он может и не прогрессировать долгое время. Но, и в этом случае, велика вероятность воспалительной резорбции лунок отдельных зубов, что связано с воспалительными осложнениями.
По выраженности симптоматики различают 3 степени тяжести пародонтоза:
- Легкую степень. На этом этапе люди, как правило, игнорируют проблему, надеясь, что появившиеся симптомы пародонтоза — не что иное, как лишь повышенная чувствительность зубов и следствие механического травмирования десен.
- Среднюю степень. Выявляется у большинства пациентов (в том числе и беременных) после диагностирования пародонтоза. Характеризуется подвижностью зубов и гнилостным запахом изо рта.
- Тяжелую степень. Является самой запущенной формой, лечение которой осуществляется исключительно хирургическим путем. Она является показанием к удалению зуба. На этой стадии корни зубов держатся лишь самой верхушкой, поэтому борьба с пародонтозом на этом этапе заболевания бессмысленна.
- Цвет десен бледнеет при отсутствии воспаления.
- Зуб как бы “удлиняется” из-за ретракции десны и обнажения шейки зуба, а впоследствии и его корня.
- Отсутствует кровоточивость десен.
- Атрофия десен.
- Расшатывание зубов.
- Возможно сочетание пародонтоза с поражением зубных тканей некариозного типа (стертость зуба, эрозия эмали, клиновидный дефект).
- Пародонтоз часто развивается на фоне эндокринных и обменных нарушений, нарушении сердечно-сосудистой системы.
На начальном этапе болезни у беременной может появиться чувство неуверенности во время жевания, в деснах – ощущение зуда, подвижность зубов, слышен неприятный запах изо рта, извращение вкусовых ощущений. В дальнейшем обнажаются шейки зубов, образовываются на зубах клиновидные дефекты. Чтобы выявить заболевание на раннем этапе требуются функциональные и лабораторные исследования. Если течение пародонтоза происходит активно, это грозит ранней утратой зубного ложа всех зубов.
Он может и не прогрессировать долгое время. Но, и в этом случае, велика вероятность воспалительной резорбции лунок отдельных зубов, что связано с воспалительными осложнениями.
По выраженности симптоматики различают 3 степени тяжести пародонтоза:
- Легкую степень. На этом этапе люди, как правило, игнорируют проблему, надеясь, что появившиеся симптомы пародонтоза – не что иное, как лишь повышенная чувствительность зубов и следствие механического травмирования десен.
- Среднюю степень. Выявляется у большинства пациентов (в том числе и беременных) после диагностирования пародонтоза. Характеризуется подвижностью зубов и гнилостным запахом изо рта.
- Тяжелую степень. Является самой запущенной формой, лечение которой осуществляется исключительно хирургическим путем. Она является показанием к удалению зуба. На этой стадии корни зубов держатся лишь самой верхушкой, поэтому борьба с пародонтозом на этом этапе заболевания бессмысленна.
Лечение
Лечение пародонтита
Пародонтит часто развивается в результате недолеченности гингивита – воспалительного заболевания десен. Из-за этого, в первую очередь следует отдать предпочтение профилактике развития пародонтита. Правильная гигиена полости рта позволит избавиться от зубного налета – идеальной среды для развития микроорганизмов, что предотвратит появление гингивита и пародонтита в дальнейшем.
Если же пародонтит развился, в первую очередь следует прибегнуть к удалению зубных отложений. Данная процедура является неприятной, и в некоторых случаях может потребовать использования анестезии. В первом триместре данное вмешательство противопоказано, так как при использовании анестетика может произойти сбой в закладке зародышевых тканей, что послужит триггером к развитию мутаций и аномалий у плода. В третьем триместре также нежелательно проводить данную процедуру в силу нервозности и неустойчивости настроения женщины. Оптимальным является удаление отложений на зубах во втором триместре.
Так как пародонтит является воспалительным заболеванием, препаратами первой линии будут являться противовоспалительные средства местного действия. Назначение системных противовоспалительных средств проводится только после консультации с лечащим врачом из-за высокого риска воздействия данных препаратов на плод. Из местных препаратов предпочтительнее использовать раствор хлоргекидина, препараты фтора и настои трав (ромашка, эвкалипт).
Настой из ромашки не принесет вреда при беременности
Не следует использовать спиртовые настои данных препаратов. Кроме того, следует обратить внимание на состав средств для полоскания (в них не должны содержаться антибиотики, так как большинство из них обладает тератогенным действием).
Широкое распространение для лечения пародонтита получили некоторые гели. Среди них наиболее распространены метрогил-гель, холисал. Данные гели следует наносить на край десны, но не на сами зубы. Метрогил противопоказан беременным в первом триместре; во втором триместре можно принимать только после консультации у врача, в третьем – можно не консультируясь. Холисал можно принимать в любом триместре но только после уточнения безопасности использования у стоматолога.
Не занимайтесь самолечением! Используйте лекарственные препараты только по предписанию врача.
Кроме того, при развитии пародонтита следует уделить гигиене ротовой полости больше времени, так как риск развития воспаления десен у беременных намного больше. Также, следует нормализовать свой дневной рацион, разнообразить его витаминными продуктами и по возможности избегать перекусов.
Для личного пользования следует приоборести противовоспалительную зубную пасту, а также щетку с мягкой щетиной для избежания травматизации тканей десны.
При средней и тяжелой стадиях развития пародонтита для избежания воздействия на плод компонентов бактериальной клетки следует прибегнуть к использованию антибиотиков. Их следует тщательно подбирать и согласовывать с лечащим врачом. По возможности, лучше обойтись без них, прибегнув к фитотерапии.
В тяжелых случаях, при развитии абсцессов и флегмон показано оперативное вмешательство. Иногда, оно может разрешиться в результате местного вмешательства без риска для беременной. В результате операции возможно развитие выкидыша, преждевременных родов, поэтому прибегать к операции следует только по жизненным показаниям.
Профилактика пародонтита
Основные мероприятия по профилактике пародонтита заключаются в соблюдении гигиены ротовой полости и своевременном лечении начальных его проявлений.
Лечение пародонтоза
Лечение пародонтоза у женщин может проходить в несколько стадий. Если пародонтоз не доставляет неприятных ощущений, сильной атрофии десен нет, и если он развился в конце второго – начале третьего триместра, то специфического лечения не требуется, так как после рождения ребенка гормональный фон стабилизируется и пародонтоз может регрессировать.
Если же имеются какие-либо неудобства или же лечение пародонтоза было показано лечащим врачом то следует прибегнуть к следующим действиям:
- В первую очередь проводится удаление зубных налетов и отложений
- При необходимости проводится замена старых пломб и чистка зубодесневых каналов, так как они могут являться источниками инфекции
- Провести медикаментозную терапию. З медикаментов предпочтение отдают фитопрепаратам (настойка календулы, отвары дуба, ромашки, грецкого ореха (листьев), ежевики зверобоя). Используются данные препараты в виде полосканий ротовой полости.
- После консультации врача показано использование препаратов фтора для укрепления десен.
Профилактика пародонтоза
Основные мероприятия при пародонтозе заключаются в его профилактике. Сюда будут относиться тщательная гигиена ротовой полости, использование правильно подобранных зубной щетки и пасты, использование зубных нитей, массаж десен, своевременное посещение стоматолога.
О лечении зубов и десен во время беременности рассказано в видео.
Профилактика пародонтита
Самый лучший способ профилактики – соблюдение гигиены полости рта. Применение только зубной щётки не на 100% эффективно, необходимо использование в комплексе. Отличным способом профилактики являются полоскания полости рта отваром календулы или ромашки. Травы обладают противовоспалительным действием, что значительно сокращает риск возникновения заболевания.
Пародонтит при беременности лечится, но стоит учесть, что наиболее благоприятный срок для этого – 13-24 недели. Если предотвратить болезнь на начальной стадии не удалось, то необходимо более серьёзное лечение.
Квалифицированные специалисты утверждают, что лечение зубов у беременных женщин не только возможно, но и просто необходимо. На сегодняшний день существуют различные альтернативы анестезии, противопоказанной для беременных. Лечение производится неинвазивным методом (без хирургического вмешательства).
При глубине десневых карманов менее 5 мм, осуществляется путем очищения корня зуба от воспаленной пульпы. Однако, зачастую воспаление связано с изменением гормонального фона и исчезновение остаточного явления возможно после родов или окончания грудного вскармливания.
Бытует ошибочное мнение, что иммунная система беременной женщины способна самостоятельно справляться с таким явлением, как пародонтит. Это заблуждение. Несвоевременное лечение приводит к серьёзнейшим осложнениям, таким, как заражение крови и поражение инфекцией здоровых органов.
Стоит учесть, что опасности подвергается не только женщина, но и ребенок, находящийся в утробе. Соблюдение рекомендаций врача и правильная гигиена полости рта – залог вашего здоровья!
Все заболевания зубочелюстной системы, при которых происходят воспалительные изменения тканей и структур в полости рта развиваются вследствие влияния определенных факторов. Наиболее часто причиной пародонтита десен и зубов является длительное отсутствие должной гигиены полости рта, в результате чего на поверхности зубов образуется плотный слой микробного налета.
Зубные отложения являются непосредственным источником бактерий в ротовой полости, которые провоцируют воспалительную реакцию в деснах. Впоследствии, патогенные микроорганизмы проникают в более глубокие слои тканей, в околозубные пародонтальные ткани, тем самым вызывая выраженное воспаление и разрушение опорных структур зуба.
Так как выраженность воспалительного процесса напрямую зависит от общего состояния здоровья пациента, при снижении иммунитета или изменении гормонального фона, заболевание может переходить в острую форму. Вероятность такого воспалительного заболевания, как пародонтит при беременности также повышается, особенно если ранее не был вылечен до конца гингивит десен.
В настоящее время ведущие специалисты в области стоматологии и пародонтологии активно занимаются поиском наиболее эффективных способов ранней диагностики и лечения заболеваний пародонта и околозубных тканей. В особенности, отдельного внимания требует пародонтит беременных, который возникает на фоне значительных изменений гормонального фона и общего функционирования организма женщины.
Имунная система во время беременности так же в определенные периоды становится слабее, и при наличии микробного фактора в полости рта может быть причиной обострения воспалительного процесса в полости рта. Но в первую очередь причиной развития данного заболевания является значительное повышение секреции таких гормонов беременности, как эстроген, прогестерон и увеличение секреции простагландинов.
Терапия пародонтита у женщин в положении
Несколько позже отмечается покраснение слизистой в межзубных промежутках, и выделение крови во время чистки зубов. На данном этапе многие женщины не обращаются к специалистам и предпринимают самостоятельные попытки устранить данные проявления. Однако без стоматологического обследования квалифицированного врача, выбор препаратов для лечения не может быть верным.
В связи, с чем и наблюдается прогрессирование заболевания до пародонтита средней или тяжелой степени и значительное ухудшение самочувствия. При выраженных воспалительно – деструктивных изменениях в пародонте, нарастает болезненность и отечность десен, что является причиной все более щадящей очистки зубов.
Во втором триместре беременности при отсутствии лечения, выраженность воспалительного процесса в пародонте только увеличивается. Помимо общей отечности и покраснения десен, в пародонте происходит увеличение глубины пародонтальных карманов, в которые попадает содержимое из зубного налета. При хроническом воспалении из данных карманов может сочиться гнойное отделяемое, что также является причиной очень неприятного запаха изо рта. При тяжелом пародонтите происходит разрушение всех опорных структур зуба, зубы могут начинать шататься и выпадать.
Именно поэтому пародонтит при беременности должен быть диагностирован еще на ранних стадиях заболевания, так как в данный период женщинам разрешены не все методы лечения. Также любые воспалительные заболевания во время беременности повышают риск преждевременных родов и могут быть причиной значительного ухудшения состояния не только женщины, но и плода.
ПОДРОБНОСТИ: Сложная художественная реставрация зубов
Несвоевременная диагностика и лечение заболеваний тканей пародонта может приводить к потере зубов! Самолечение не работает! Обратись к специалистам PerioCenter!
В ситуациях, когда врач диагностирует пародонтит при беременности, лечение может быть назначено только после полного обследования и получения результатов дополнительных анализов, и полного анамнеза жизни.
Для диагностики воспалительных заболеваний пародонта врачи стоматологи используют комплексный метод оценки, который состоит из стоматологического осмотра, результатов исследования и зондирования пародонтальных карманов, оценки рентгена челюстей. После получения всех результатов лечащий врач пародонтолог имеет возможность оценить степень поражения пародонтальных тканей, на основании чего и планируется терапия.
Однако первым необходимым условием лечения пародонтита является чистка зубного налета и камня. Так как во время беременности запрещена ультразвуковая чистка, для удаления зубных отложений врач использует инструментальную чистку, после чего проводит полировку поверхности зубов. Только после удаления главной причины пародонтита – микробного фактора – возможно, приступать к лекарственной терапии.
Отдельно следует заметить, что пародонтит у беременных требует тщательного подбора медикаментозных схем для лечения. Многие препараты строго противопоказаны в первом или во втором триместре беременности, поэтому при выборе определенных средств необходимо консультироваться с наблюдающим женщину врачом акушером – гинекологом.
В случае, если был диагностирован легкой степени пародонтит при беременности, для лечения могут быть использованы растительные препараты, травяные составы для полоскания ротовой полости и промывания воспаленных десен. Также могут быть рекомендованы аппликации масел. Средства для каждодневного ухода за полостью рта также должны быть выбраны с учетом данного заболевания.
После профессиональной гигиенической чистки зубов также важно соблюдать рекомендации врачей и регулярно чистить зубы, удалять остатки пищи из межзубных промежутков нитью или ершиками, ополаскивать полость рта специальными растворами для каждодневного гигиенического ухода.Важным моментом лечения такого заболевания, как пародонтит у беременных, является сбалансированность рациона питания.
В период беременности выбор витаминных препаратов также должен осуществляться только с учетом показаний и противопоказаний каждого лекарственного средства. Именно поэтому в случае диагностирования такого заболевания, как пародонтит при беременности, лечение и наблюдение должен осуществлять только опытный стоматолог – пародонтолог, который также будет соблюдать все рекомендации наблюдающего женщину акушера – гинеколога.
Ежедневная гигиена полости рта обязательна
В первую очередь сделать так, чтобы пародонтоз у беременных не развивался, необходимо внимательно следить за гигиеной ростовой полости. Регулярная чистка зубов качественными препаратами, с использованием хорошей зубной щетки, рекомендованной ассоциацией стоматологов, которая не наносит вреда зубной эмали, в вопросе профилактики может быть весьма эффективным средством.
Рацион также имеет серьезное значение для сохранения оптимального состояния зубов.
Так, в ежедневном рационе беременных женщин, должен в обязательном порядке находиться:
- кальций;
- группы витаминов;
- полезные микро- и макроэлементы.
Фрукты очищают зубы и дают витамины
Для насыщения организма кальцием, необходимо регулярно употреблять в пищу молочные продукты, овощи (морская капуста и капуста кольраби), фрукты. Следует несколько ограничить потребление газированных напитков, цитрусов, а также сладостей, которые негативным образом воздействуют на эмаль зуба, которая является его важнейшим защитным слоем.
Еще одним эффективным способом борьбы с реминерализацией у беременных может стать использование трав, которые оказывают на костные ткани благоприятное воздействие. Так, специальные отвары можно приготовить на основе шалфея, зверобоя, календулы, а также ромашки. Приготовленные отвары используют для полоскания ротовой полости, а также готовят из них примочки.
Полоскания натуральными отварами полости рта
Лечения любого заболевания у беременной женщины отличается особой тщательностью и скрупулезностью, поскольку некоторые стандартные назначения могут оказывать негативное воздействие на ребенка, находящегося в утробе. Именно поэтому, для такой категории пациентов существует перечень разрешенных манипуляций, выходить за рамки которого не рекомендуется. Список включается в себя:
- возможность снятия зубных камней и отложений на зубах;
- удаление некачественной или старой пломбы;
- некоторые процедуры, направленные на борьбу с кариесом;
- очистку зубодесневых каналов (при их наличии);
- назначение некоторых лекарственных средств;
- процедуры физиотерапии;
- а также массаж и гимнастику для зубов и десен.
Стоматолог подберет лечение. безопасное при беременности
С учетом того, что лечение зубов предполагает использование обезболивающих препаратов, их применение или отказ от них является делом индивидуальным, решение по которому принимается непосредственно врачом и пациенткой в стоматологическом кабинете. Самыми же распространенными средствами, которые позволяют вылечить пародонтоз у беременной женщины, являются медикаментозные препараты на основе растительных компонентов. Именно они способны подавлять воспалительные процессы, не нанося вреда ребенку.
Начальная стадия пародонтоза
Помимо народных средств, современная стоматология предлагает современное лечение, которое выстроено таким образом, чтобы процедуры были максимально безболезненными как для матери, так и для будущего ребенка.
Основным отличием пародонтита от гингивита является:
- Разрушение костной ткани вокруг зубов. При легкой форме пародонтита атрофия кости достигает 1/3 длины корня, при средней степени тяжести – до 1/2 длины корня, при тяжелом пародонтите атрофия достигает 2/3 и более длины корня.
- Образование пародонтальных карманов. При разрушении кости одновременно происходит образование пародонтальных карманов и убыль объема зубо-десневого прикрепления. Глубина пародонтальных карманов зависит от тяжести воспаления и может составлять от 2-3 мм до 10 мм. Из пародонтальных карманов обычно выделяется серозно-гнойный экссудат.
- Появление подвижности зубов, обнажение шеек зубов. Появление этих симптомов также связано с выраженной убылью костной ткани.
Напомним, что основная причина развития пародонтита – это твердые зубные отложения и мягкий микробный зубной налет. В соответствии с этим подбирается и лечение.
Надеемся, что наша статья на тему: Пародонтоз при беременности – оказалась Вам полезной.
- несоответствующий уход за ротовой полостью;
- неправильное строение челюсти;
- гормональный всплеск;
- авитаминоз;
- патологические нарушения в работе систем и органов.
Может развиваться, как следствие других заболеваний десен, таких как гингивит и пародонтоз. Часто причиной возникновения пародонтита является твердый зубной налет. У беременных очень часто твердый зубной камень образуется быстрее обычного. Не всегда новообразования результат плохой гигиены. Как бы человек ни старался, вычистить все участки ротовой полости невозможно.
Мягкий зубной налет под действием слюны превращается в твердый. Чем выше кислотность в желудке, тем быстрее происходит образование отложений. Зубной камень локализуется над десной и под ней, что значительно осложняет гигиену пародонтических карманов и приводит к разрастанию мягких тканей, образованию гнойного экссудата, расшатыванию зубов.
Лечение пародонтита
Где лучше лечить пародонтит при беременности и к кому обратиться?
Пародонтит достаточно часто прогрессирует во время беременности, в связи с чем, всем женщинам показано регулярное наблюдение у стоматолога и в случае выявления признаков данного заболевания, лечение должно быть назначено безотлагательно. И если вы не знаете, как правильно выбрать стоматологическую клинику, мы готовы вам помочь.
В стоматологическом работают только квалифицированные и опытные врачи стоматологи и пародонтологи, которые долгие годы занимаются лечением воспалительных заболеваний полости рта и применяют для этого только самые современные и в тоже время щадящие технологии. Не стоит откладывать визит к врачу, позаботьтесь о своем здоровье и здоровье своего ребенка уже сегодня в клинике « ПериоЦентр».
Несвоевременная диагностика и лечение заболеваний тканей пародонта может приводить к потере зубов! Самолечение не работает! Обратись к специалистам PerioCenter!
- 044 337-93-60
Отличия гингивита и пародонтита у беременных
Симптомы гвинита у беременных:
- на зубах микробный зубной налет и твердые зубные отложения;
- кровоточивостью десны (особенно при чистке зубов);
- покраснением или синюшностью десны;
- иногда болями в деснах;
- у беременных женщин (из-за гормональных изменений) к этим симптомам может присоединиться разрастание десневого края.
Гингивит является поверхностной формой воспаления десны, при которой отсутствует образование пародонтальных карманов, подвижность зубов, оголение корней зубов.
Важно знать!