Острый периодонтит
Острый периодонтит — острое воспаление периодонта.
Этиология. Острые гнойные периодонтиты развиваются под действием смешанной флоры, где преобладают стрептококки (преимущественно негемолитический, а также зеленящий и гемолитический), иногда стафилококки и пневмококки. Возможны палочковидные формы (грамположительные и грамотрицательные), анаэробная инфекция, которая представлена облигатно-анаэробной инфекцией, неферментирующими грамогрицательными бактериями, вейлонеллами, лактобактериями, дрожжеподобными грибами. При нелеченых формах верхушечных периодонтитов микробные ассоциации насчитывают 3—7 видов. Крайне редко выделяют чистые культуры. При маргинальном периодонтите, помимо перечисленных микробов, велико число спирохет, актиномицетов, в том числе пигментообразующих. Патогенез. Острый воспалительный процесс в периодонте первично возникает в результате проникновения инфекции через отверстие в верхушке зуба, реже — через патологический зубодесневой карман. Поражение апикальной части периодонта возможно при воспалительных изменениях пульпы, ее омертвении, когда обильная микрофлора канала зуба распространяется в периодонг через верхушечное отверстие корня. Иногда гнилостное содержимое корневого канала проталкивается в периодонт во время жевания, под давлением пищи.
Маргинальный, или краевой, периодонтит развивается вследствие проникновения инфекции через десневой карман при травме, попадании на десну лекарственных веществ, в том числе мышьяковистой пасты. Проникшие в периодонтальную щель микробы размножаются, образуют эндотоксины и вызывают воспаление в тканях периодонта. Большое значение в развитии первичного острого процесса в периодонте имеют некоторые местные особенности: отсутствие оттока из пульповой камеры и канала (наличие невскрытой камеры пульпы, пломбы), микротравма при активной жевательной нагрузке на зуб с пораженной пульпой. Играют роль также общие причины: переохлаждение, перенесенные инфекции и др., но чаще всего первичное воздействие микробов и их токсинов компенсируется различными неспецифическими и специфическими реакциями тканей периодонта и организма в целом. Тогда острого инфекционно-воспалительного процесса не возникает. Повторное, иногда длительное воздействие микробов и их токсинов ведет к сенсибилизации, развиваются антителозависимые и клеточные реакции. Антителозависимые реакции развиваются вследствие иммунокомплексных и IgE обусловленных процессов. Клеточные реакции отражают аллергическую реакцию гиперчувствительности замедленного типа. Механизм иммунных реакций, с одной стороны, обусловлен нарушением фагоцитоза, системы комплемента и увеличением полиморфно-ядерных лейкоцитов; с другой, — размножением лимфоцитов и выделением из них лимфокинов, вызывающих деструкцию тканей периодонта и резорбцию близлежащей кости. В периодонте развиваются различные клеточные реакции: хронический фиброзный, гранулирующий или гранулематозный периодонтит. Нарушение защитных реакций и повторные воздействия микробов могут вызывать развитие острого воспалительного процесса в периодонте, который по своей сути является обострением хронического периодонтита. Клинически они нередко бывают первыми симптомами воспаления. Развитие выраженных сосудистых реакций в достаточно замкнутом пространстве периодонта, адекватная ответная защитная реакция организма, как правило, способствуют воспалению с нормергической воспалительной реакцией.
Компенсаторный характер ответной реакции тканей периодонта при первично-остром процессе и обострении хронического ограничивается развитием гнойника в периодонте. Он может опорожняться через корневой канал, десневой карман при вскрытии околоверхушечного очага или удалении зуба. В отдельных случаях при определенных общих и местных патогенетических условиях гнойный очаг является причиной осложнений одонтогенной инфекции, когда развиваются гнойные заболевания в надкостнице, кости, околочелюстных мягких тканях.
Патологическая анатомия. При остром процессе в периодонте появляются основные феномены воспаления — альтерация, экссудация и пролиферация. Для острого периодонтита характерно развитие двух фаз — интоксикации и выраженного экссудативного процесса. В фазе интоксикации происходит миграция различных клеток — макрофагов, мононуклеаров, гранулоцитов и др. — в зону скопления микробов. В фазе экссудативного процесса нарастают воспалительные явления, образуются микроабсцессы, расплавляются ткани периодонта и формируется ограниченный гнойник. При микроскопическом исследовании в начальной стадии острого периодонтита можно видеть гиперемию, отек и небольшую лейкоцитарную инфильтрацию участка периодонта в окружности верхушки корня. В этот период обнаруживают периваскулярные лимфогистиоцитарные инфильтраты с содержанием единичных полинуклеаров. По мере дальнейшего нарастания воспалительных явлений усиливается лейкоцитарная инфильтрация, захватывая более значительные участки периодонта. Образуются отдельные гнойные очажки — микроабсцессы, расплавляются ткани периодонта. Микроабсцессы соединяются между собой, образуя гнойник. При удалении зуба выявляют лишь отдельные сохранившиеся участки резко гиперемированного периодонта, а на остальном протяжении корень бывает обнажен и покрыт гноем.
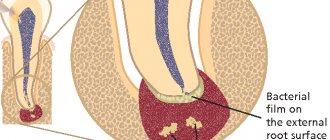
Острый гнойный процесс в периодонте вызывает изменения тканей, его окружающих (костная ткань стенок альвеолы, периост альвеолярного отростка, околочелюстные мягкие ткани, ткани регионарных лимфатических узлов). Прежде всего изменяется костная ткань альвеолы. В костномозговых пространствах, прилегающих к периодонту и расположенных на значительном протяжении, отмечают отек костного мозга и в различной степени выраженную, иногда диффузную, инфильтрацию его нейтрофильными лейкоцитами. В области кортикальной пластинки альвеолы появляются лакуны, заполненные остеокластами, с преобладанием рассасывания (рис. 7.1, а). В стенках лунки и преимущественно в области ее дна наблюдают перестройку костной ткани. Преимущественное рассасывание кости ведет к расширению отверстий в стенках лунки и вскрытию костномозговых полостей в сторону периодонта. Омертвения костных балок нет (рис. 7.1, б). Таким образом, нарушается ограничение периодонта от кости альвеолы. В надкостнице, покрывающей альвеолярный отросток, а иногда и тело челюсти, в прилегающих мягких тканях — десне, околочелюстных тканях — фиксируют признаки реактивного воспаления в виде гиперемии, отека, а воспалительные изменения — также в лимфатическом узле или 2—3 узлах соответственно пораженному периодонту зуба. В них наблюдается воспалительная инфильтрация. При остром периодонтите фокус воспаления в виде образования гнойника в основном локализуется в периодонтальной щели. Воспалительные изменения в кости альвеолы и других тканях имеют реактивный, перифокальный характер. И трактовать реактивные воспалительные изменения, особенно в прилежащей к пораженному периодонту кости, как истинное ее воспаление нельзя.
Клиническая картина. При остром периодонтите больной указывает на боль в причинном зубе, усиливающуюся при надавливании на него, жевании, а также при постукивании (перкуссии) по жевательной или режущей его поверхности. Характерно ощущение «вырастания», удлинения зуба. При длительном давлении на зуб боль несколько стихает. В дальнейшем болевые ощущения усиливаются, становятся непрерывными или с короткими светлыми промежутками. Нередко они пульсирующие. Тепловое воздействие, принятие больным горизонтального положения, прикосновение к зубу, а также накусывание усиливают болевые ощущения. Боль распространяется по ходу ветвей тройничного нерва. Общее состояние больного удовлетворительное. При внешнем осмотре изменений, как правило, нет. Наблюдают увеличение и болезненность связанных с пораженным зубом лимфатического узла или узлов. У отдельных больных может быть нерезко выраженный коллатеральный отек соседних с этим зубом околочелюстных мягких тканей. Перкуссия его болезненна и в вертикальном, и н горизонтальном направлении. Слизистая оболочка десны, альвеолярного отростка, а иногда и переходной складки в проекции корня зуба гиперемирована и отечна. Пальпация альвеолярного отростка по ходу корня, особенно соответственно отверстию верхушки зуба, болезненна. Иногда при надавливании инструментом на мягкие ткани преддверия рта по ходу корня и переходной складке остается вдавление, свидетельствующее об их отеке.
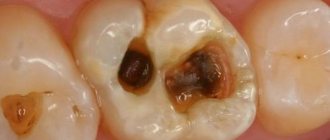
Диагностика основывается на характерной клинической картине и данных обследования. Температурные раздражители, данные электроодонгометрии указывают на отсутствие реакции пульпы вследствие ее некроза. На рентгенограмме при остром процессе патологических изменений в периодонте можно не выявить или обнаружить расширение периодонтальной щели, нечеткость кортикальной пластики альвеолы. При обострении хронического процесса возникают изменения, характерные для гранулирующего, гранулематозного, редко фиброзного периодонтитов. Изменений крови, как правило, нет, но у некоторых больных возможны лейкоцитоз (до 9—109/л), умеренный нейтрофилез за счет палочкоядерных и сегментоядерных лейкоцитов; СОЭ чаще в пределах нормы.
Дифференциальная диагностика. Острый периодонтит дифференцируют от острого пульпита, периостита, остеомиелита челюсти, нагноения корневой кисты, острого одонтогенного гайморита. В отличие от пульпита при остром периодонтите боль бывает постоянной, при диффузном воспалении пульпы — приступообразной. При остром периодонтите в отличие от острого пульпита наблюдаются воспалительные изменения в прилежащей к зубу десне, перкуссия более болезненна. Кроме того, диагностике помогают данные электроодонтометрии. Дифференциальная диагностика острого периодонтита и острого гнойного периостита челюсти основывается на более выраженных жалобах, лихорадочной реакции, наличии коллатерального воспалительного отека околочелюстных мягких тканей и разлитой инфильтрации по переходной складке челюсти с образованием поднадкостничного гнойника. Перкуссия зуба при периостите челюсти малоболезненна в отличие от острого периодонтита. По таким же, более выраженным общим и местным симптомам проводят дифференциальную диагностику острого периодонтита и острого остеомиелита челюсти. Для острого остеомиелита челюсти характерны воспалительные изменения прилежащих мягких тканей по обе стороны альвеолярного отростка и тела челюсти. При остром периодонтите перкуссия резко болезненна в области одного зуба, при остеомиелите — нескольких зубов. Причем зуб, явившийся источником заболевания, реагирует на перкуссию меньше, чем соседние интактные зубы. Лабораторные данные — лейкоцитоз, СОЭ и др. — позволяют различать эти заболевания.
Гнойный периодонтит следует дифференцировать от нагноения околокорневой кисты. Наличие ограниченного выбухания альвеолярного отростка, иногда отсутствие в центре костной ткани, смещение зубов в отличие от острого периодонтита характеризуют нагноившуюся околокорневую кисту. На рентгенограмме при кисте обнаруживают участок резорбции кости округлой или овальной формы.
Острый гнойный периодонтит необходимо дифференцировать от острого одонтогенного воспаления верхнечелюстной пазухи, при котором боль может развиться в одном или нескольких прилежащих к ней зубах. Однако заложенность соответствующей половины носа, гнойные выделения из носового хода, головная боль, общее недомогание характерны для острого воспаления верхнечелюстной пазухи. Нарушение прозрачности верхнечелюстной пазухи, выявляемое на рентгенограмме, позволяет уточнить диагноз.
Лечение. Терапия острого верхушечного периодонтита или обострения хронического периодонтита направлена на прекращение воспалительного процесса в периодонте и предотвращение распространения гнойного экссудата в окружающие ткани — надкостницу, околочелюстные мягкие ткани, кость. Лечение преимущественно консервативное и проводится по правилам, изложенным в соответствующем разделе учебника «Терапевтическая стоматология» (2002). Консервативное лечение более эффективно при инфильтрационном или проводниковом обезболивании 1—2 % растворами лидокаина, тримекаина, ультракаина.
Более быстрому стиханию воспалительных явлений способствует блокада — введение по типу инфильтрационной анестезии 5—10 мл 0,25— 0,5 % раствора анестетика (лидокаина, тримекаина, ультракаина) с линкомицином в область преддверия рта по ходу альвеолярного отростка соответственно пораженному и 2—3 соседним зубам. Противоотечное действие оказывает введение по переходной складке гомеопатического средства «Траумель» в количестве 2 мл или наружных повязок с мазью этого препарата.
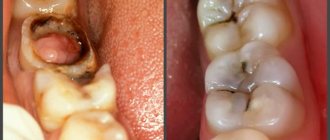
Необходимо иметь в виду, что без оттока экссудата из периодонта (через канал зуба) блокады малоэффективны, часто безрезультатны. Последнее можно сочетать с разрезом по переходной складке до кости, с перфорацией при помощи бора передней стенки кости соответственно околоверхушечному отделу корня. Это показано также при безуспешной консервативной терапии и нарастании воспалительных явлений, когда не представляется возможным удалить зуб в силу каких-то обстоятельств. При неэффективности лечебных мероприятий и нарастании воспалительных явлений зуб следует удалить. Удаление зуба показано при значительном его разрушении, непроходимости канала или каналов, наличии инородных тел в канале. Как правило, удаление зуба приводит к быстрому стиханию и последующему исчезновению воспалительных явлений. Это можно сочетать с разрезом по переходной складке до кости в области корня зуба, пораженного острым периодонтитом. После удаления зуба при первичном остром процессе не рекомендуется кюретаж лунки, а следует только ее промыть раствором диоксидина, хлоргекседина и его производных, грамицидином. После удаления зуба может усилиться боль, повыситься температура тела, что часто обусловлено травматичностью вмешательства. Однако через 1—2 дня эти явления, особенно при соответствующей противовоспалительной лекарственной терапии, исчезают.
Для профилактики осложнений после удаления зуба в зубную альвеолу можно ввести антистафилококковую плазму, промыть ее стрептококковым или стафилококковым бактериофагом, ферментами, хлоргексидином, грамицидином, оставить в устье йодоформный тампон, губку с гентамицином. Общее лечение острого или обострения хронического периодонтита заключается в назначении внутрь пиразолоновых препаратов — анальгина, амидопирина (по 0,25—0,5 г), фенацетина (по 0,25—0,5 г), ацетилсалициловой кислоты (по 0,25—0,5 г). Эти препараты обладают обезболивающим, противовоспалительным и десенсибилизирующим свойством. Отдельным больным по показаниям назначают сульфаниламидные препараты (стрептоцид, сульфадимезин — по 0,5—1 г каждые 4 ч или сульфадиметоксин, сульфапиридазин — по 1—2 г в сутки). Вместе с тем микрофлора, как правило, бывает устойчива к сульфаниламидным препаратам. В связи с этим целесообразнее назначать 2—3 пирозолоновых лекарственных препарата (ацетилсалициловой кислоты, анальгина, амидопирина) по /4 таблетки каждого, 3 раза в день. Такое сочетание препаратов дает противовоспалительный, десенсибилизирующий и обезболивающий эффект. У ослабленных пациентов, отягощенных другими заболеваниями, особенно сердечно-сосудистой системы, соединительной ткани, болезнями почек проводят лечение антибиотиками — эритромицином, канамицином, олететрином (по 250 000 ЕД 4—6 раз в сутки), линкомицином, индометацином, вольтареном (по 0,25 г) 3—4 раза в сутки. Зарубежные специалисты после удаления зуба по поводу острого процесса обязательно рекомендуют лечение антибиотиками, считая такую терапию также профилактикой эндокардита, миокардита. После удаления зуба при остром периодонтите, чтобы приостановить развитие воспалительных явлений, целесообразно применять холод (пузырь со льдом на область мягких тканей соответственно зубу в течение 1—2—3 ч). Далее назначают теплые полоскания, соллюкс, а при стихании воспалительных явлений — другие физические методы лечения: УВЧ, флюктуоризацию, электрофорез димедрола, кальция хлорида, протеолитических ферментов, воздействие гелий-неонового и инфракрасного лазера.
Исход. При правильном и своевременном консервативном лечении в большинстве случаев острого и обострения хронического периодонтита наступает выздоровление. (Недостаточное лечение острого периодонтита ведет к развитию хронического процесса в периодонте.) Возможно распространение воспалительного процесса из периодонта на надкостницу, костную ткань, околочелюстные мягкие ткани, т.е. могут развиться острый периостит, остеомиелит челюсти, абсцесс, флегмона, лимфаденит, воспаление верхнечелюстной пазухи.
Профилактика основывается на санации полости рта, своевременном и правильном лечении патологических одонтогенных очагов, функциональной разгрузке зубов при помощи ортопедических методов лечения, а также на проведении гигиенических и оздоровительных мероприятий.
Понравилась статья? Поделитесь с друзьями
0
Похожие статьи
Следующие статьи
- Лечение хронического периодонтита
- Острый гнойный периостит челюсти
- Хронический периостит челюсти
- Оценка толщины удаляемых тканей при препарировании зубов с помощью метода временных коронок
- Сепарирование и защита соседних зубов во время препарирования
Предыдущие статьи
- Классификация периодонтитов
- Местные осложнения, возникающие после удаления зуба
- Местные осложнения, возникающие во время удаления зуба
- Минимально инвазивная терапия системой «Vector» и ее роль в комплексном лечении заболеваний пародонта
- Создание блеска поверхности композитных реставраций
Добавить комментарий
Лабораторные и инструментальные методы диагностики заболеваний зубов
Дополнительное диагностирование:
- термодиагностика;
- электроодонтодиагностика (ЭОД);
- рентгенологические методы;
- лабораторные исследования.
Термодиагностика
Термодиагностика – это метод определения чувствительности пульпы к температурным раздражителям. Проводится воздействием на кариозную полость холодной или подогретой до 60 – 70-ти градусов воды, нагретой гуттаперчи.
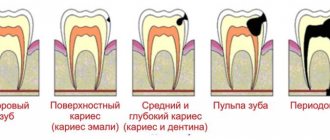
Таким образом, может быть осуществлена дифференциальная диагностика: реакция, связанная с болью, которую проявляет зуб, указывает на то или иное заболевание. Быстропроходящая боль характерна для такого диагноза, как кариес без осложнений. Продолжительная боль – признак пульпита, тогда как отсутствие болезненных проявлений может говорить о гибели пульпы и развитии периодонтита.
Электроодонтодиагностика
ЭОД – определение чувствительности нервных окончаний пульпы к воздействию постоянного электрического тока. Этим методом эффективно проводится дифференциальная диагностика кариеса зубов, выявляются заболевания пульпы (пульпит и его формы), периодонта.
Здоровые зубы реагируют на токи до 6 мкА, при развитии глубокого кариеса реакция возникает только при силе тока в 15 – 20 мкА, т.е. чувствительность в больном зубе снижается, а при пульпите – свыше 20 мкА. Реакция на ток силой порядка 60 мкА свидетельствует о гибели пульпы в коронковой части зуба (например, как осложнения при пульпите), а на ток в 100 мкА – о поражении периодонта и околозубных тканей.
Ретнгенологические методы диагностики
Ретнгенологические методы дифференциальной диагностики разделяются на:
- внутриротовую рентгенографию – применяется для оценки состояния коронок и корневых каналов, зубных и околозубных тканей;
- внеротовую (включает ортопантомографию, рентгенографию с контрастом, томографию) – позволяет определять травматические повреждения, выявлять опухолевые образования, состояние пародонтальных тканей, челюстных суставов;
- радиовизиографию (в современном варианте ‑ цифровую рентгенографию) – дает возможность осуществлять исследование зубной ткани прицельно с минимальным облучением пациента.
Иногда применяются люминисцентное исследование, основанное на изменении окраски тканей при воздействии ультрафиолетового излучения, нанесение на поверхность зуба маркеров для обнаружения кариеса еще на стадии пятна.
К лабораторным методам диагностики относятся:
- анализы крови и мочи, желудочного сока, ротовой жидкости;
- бактериологическое;
- цитологическое;
- гистологическое исследование.
Также инструментальные современные методы диагностики кариеса зубов и иных стоматологических патологий используют различное оборудование:
- в эндодонтии часто применяется электронное устройство, определяющее какой длины канал в корне имеет зуб, – апекслакатор;
- для облегчения визуального осмотра прибегают к помощи дентальной камеры, выводящей на экран зуб и ротовую полость в увеличенном виде;
- для еще большего увеличения (в 25 и более раз), особенно важного при эндодонтическом лечении, диагностике малозаметных патологических процессов, используется дентальный микроскоп.
Диагноз ставится точнее и быстрее.
Лечение
На начальном этапе лечения важно устранить ущерб, нанесенный повреждением. Может понадобиться коррекция коронок, удаление лишней части пломбы, частиц травмированного зуба и прочее.
После этого переходят к симптоматическому лечению. Назначают противовоспалительные и обезболивающие средства, а также физиотерапию. При смещении зуба, пульпу проверяют на жизнеспособность, удостоверяются в сохранении целостности зубного корня при помощи рентгенологического исследования. Спустя три недели после лечения, снимок нужно повторить.
Важная задача лечения данного недуга состоит в купировании очага с целью предотвратить распространение инфекции на другие части ротовой полости.
На заметку: Кроме того, очень важно устранить факторы, вызывающие воспаление — откорректировать коронку, отшлифовать пломбирующий материал, применить ортопедические методы исправления прикуса и т. д.
Важно применять анестезию, из-за сильной боли, что обусловлено следующим причинами:
- Наличие боли от удара и боль от травмы относительно стоматологических проблем, когда пломба или коронка поставлены неправильно.
- Присутствие боли от воспалительного процесса в периодонте.
Кроме воздействия обезболивающих средств, пациенту также назначают физиотерапию.
При смещении зуба в результате травмирования, проводят эндодонтическое лечение и укрепляют зубной орган посредством ортопедических изделий.
Антибиотики при травматическом периодонтите обычно не применяются, разве что, как местные аппликации. Воспаление при этом купируют при помощи антисептиков.
Для воспалительного процесса при таком заболевании первостепенной целью является снятие боли, отечности и обеспечения поврежденной зубной единице покоя.
Затем зуб лечат относительно ситуации и наличия осложнений.
Прогнозировать результат можно относительно следующих факторов:
- насколько сильным был удар, и как сильно травмирован зуб;
- травма является однократной или это результат постоянного травмирования;
- насколько быстро после травмы пациент обратился за помощью специалиста;
- наличие или отсутствие сопутствующих заболеваний — пародонтоза, кариеса, гингивита, пульпита.
Если имел место разрыв сосудисто-нервного пучка, из зуба удаляют пульпу, а затем очищают и пломбируют каналы.
Если возник перелом зубного органа, его либо пломбируют (при переломе только наружной части, когда не задет нерв), либо удаляют нерв и ставят в зуб культевую вкладку, а на нее коронку (если нерв был поврежден), либо удаляют зуб полностью (если корень имеет оскольчатый или продольный надлом).
Если произошел вывих зуба, и он покинул свою лунку, его можно реплантировать. Из зуба удаляют нерв, пломбируют его, а после возвращают на прежнее место. Для этого лунку важно очистить от сгустков крови, установить в ней зуб, а затем тщательно провести его шинирование.