Опасность рака челюсти
Рак челюсти – это злокачественное новообразование, происходящее из костной ткани. Заболевание имеет свою клиническую выраженность, а лечение назначается в зависимости от степени поражения.
Рак челюсти – это заболевание, которое никого не щадит. Оно может встречаться, как в младенческом возрасте, так и в глубокой старости.
Примечательно, что согласно статистике, злокачественное новообразование встречается в 1-2 % от всех обращений к стоматологу, когда как рак челюстно-лицевой области в целом поражает людей в 15 % случаев. В связи с тем, что челюстно-лицевая зона имеет сложное строение с множеством близлежащих нервов и сосудов, лечение данной патологии бывает крайне затруднительным и требует вмешательство множества узкоспециализированных врачей.
Поражение челюсти злокачественной опухолью: общепринятая классификация
Появление злокачественного новообразования на челюсти начинается с костной ткани.
Сами раковые клетки могут развиваться из различных областей, например:
- надкостница;
- ондотогенные структуры;
- губчатое вещество костного мозга;
- нейрогенные клетки;
- кровеносные сосуды;
- элементы неясного генеза.
В таком случае существует классификация злокачественного новообразования на верхней или нижней челюсти:
- хондросаркома, саркома (опухоль соединительнотканная);
- цилиндрома, карцинома (опухоль эпителиальная);
- шваннома, меланобластома.
В зависимости от того, насколько сильно запущено заболевание и как быстро оно прогрессирует, можно выделить еще одну классификацию согласно системе TNM:
- На первой стадии злокачественным новообразованием поражается лишь одна анатомическая область (Т1).
- На второй стадии заболевание затрагивает не больше двух анатомических областей (Т2).
- На третьей стадии патология настолько прогрессирует, что поражено больше двух областей (Т3).
- На четвертой стадии поражен крупный орган или какая-то его часть, а сам патологический процесс начинает распространение и на отдаленные ткани (Т4).
Метастазы могут появляться рано, при этом стремительное их возникновение характеризуется ярко-выраженным болевым синдром. Метастазирование чаще всего выявляется в легких.
По форме заболевания
В зависимости от того, что стало причиной появления опухоли на челюсти, его симптомов и т. д. можно выделить и формы заболевания.
В таком случае их существует всего две:
- Первичная форма. Образуется исключительно на челюстной кости. Сюда относятся такие злокачественные новообразования:
- остеосаркома;
- саркома Юнга;
- гигантоклеточная опухоль.
- Вторичная форма. В данном случае на челюсти распространяются метастазы с опухолей других областей, преимущественно это голова и шея.
Размеры опухолевидного новообразования чаще всего небольшие, но так как может наблюдаться стремительный их рост, обращение к специалисту на ранних стадиях позволит избежать множества осложнений. Только врач поставит правильный диагноз и назначит необходимое лечение.
Рак нижней челюсти
Причины возникновения опухоли
Этиология заболевания до сих пор является весьма затруднительным вопросом для врачей. Существует множество теорий, но окончательного вывода на тему того, что именно провоцирует развитие злокачественной опухоли на челюсти, не существует.
Однако можно выделить некоторые факторы, которые становятся «виновниками» возникновения ракового новообразования:
- механическое повреждение верхней или нижней челюсти (травма);
- запущенный кариозный процесс в зубах, пульпит и т. д.;
- воздействие внешних неблагоприятных факторов, например, радиоактивное или ионизирующее излучение;
- повреждение слизистой оболочки в полости рта;
- неправильно подобранные протезы, коронки;
- возникновение острого вялотекущего воспалительного процесса или же частые рецидивы в хронической стадии;
- злоупотребление вредными привычками, в частности, курение и т. д.
Как уже было сказано, при вторичной форме заболевания причиной служит образование опухолевидного процесса в другой анатомической области, а именно здесь можно выделить следующую этиологию:
- Наличие раковой опухоли, локализированной на других органах с появлением метастазов в челюсть:
- рак почки;
- рак молочной железы;
- рак предстательной железы;
- рак легких;
- рак горла и т. д.
- Предраковые заболевания челюстно-лицевой зоны, например:
- папилломы полости рта;
- лейкоплакия;
- лейкокератоз и т. д.
Вы можете узнать больше о причинах, симптомах и самом заболевании, просто посмотрев видео в этой статье.
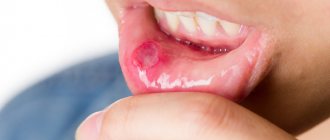
Как развивается плоскоклеточный рак полости рта?
Плоскоклеточный рак полости рта – злокачественное новообразование, формирующееся из перерождённой эпителиальной ткани. Перерождение клеток эпителия начинается постепенно – под воздействием негативных факторов нарушаются обменные и биохимические процессы, приводящие к мутации генов одной или нескольких клеток.
У мутировавших клеток остаются только две функции – рост и бесконтрольное деление. Когда перерожденных клеток становится больше, они образуют опухолевидное образование, характеризующееся инвазивным ростом.
Плоскоклеточный рак слизистой полости рта чаще всего встречается у мужчин, но в последнее время становится все больше онкологических больных женского пола из-за алкоголя и табачного дыма. Но статистика показывает, что современные методы лечения значительно снизили процент смертности от плоскоклеточного рака полости рта.
По каким признакам можно распознать заболевание
Чаще всего больной начинает подозревать об ухудшении здоровья по начинающимся симптомам. Хоть образование раковой опухоли на нижней или верхней челюсти и имеет некоторые отличия в клинической выраженности, все же можно выделить общую симптоматику заболевания:
- зубы становятся подвижными, смещаются и начинают выпадать;
- наблюдается асимметрия лица из-за отеков и разрастающейся опухоли;
- ярко выражен болевой синдром в верхней или нижней челюсти;
- наблюдается контрактура нижней челюсти и верхней (ограничение подвижности);
- затрудняется глотание;
- челюстная кость деформируется;
- изо рта исходит неприятный запах;
- возможно появление выделения гнойного содержимого из носа;
- возникают частые головные боли;
- ощущается онемение кожи в области лица и т. д.
Однако более подробная клиническая характеристика описана в таблице ниже:
| Форма заболевания | Поражение верхней челюсти | Поражение нижней челюсти |
| Первичная | Клиническая выраженность при злокачественном поражении верхней челюсти будет иметь следующие симптомы:
| Первичная форма характеризуется следующими симптомами:
|
| Вторичная | Вторичная форма заболевания будет характеризоваться проявлением симптомов, которые напрямую зависят от месторасположения злокачественного новообразования. Расположение опухоли в передненижнем отделе несет за собой такие признаки:
Задневерхнее расположение опухолевидного новообразования проявляется следующей симптоматикой:
| Если появляется рак нижней челюсти, симптомы при вторичной его форме могут быть такими:
|
Симптомы рака верхней или нижней челюсти
Внимание: На начальных стадиях заболевания признаки рака челюсти могут полностью отсутствовать, что значительно осложняет своевременную диагностику и постановку диагноза. В таком случае целесообразно проводить ежегодный профилактический осмотр у врача, чтобы выявить патологию в самом начале.
Рак верхней челюсти симптомы
Восстановление после лечения
Методы борьбы с раком челюсти агрессивны, и после них больной нуждается в реабилитации. Кроме сложного протезирования человеку требуются обновленные операции, коррекция речи, оздоровление в санаториях общего профиля. Обычно применяется трехэтапное протезирование:
- перед операцией изготавливают индивидуальную пластинку-протез,
- изготовление формирующего протеза в течение 2 недель после операции,
- создание окончательного протеза, возмещение дефектов мягких тканей с помощью шин и костных пластин.
При раке верхней челюсти проводится комиссование (II группа инвалидности). Костную пластику рекомендуется проводить через 10-12 месяцев после удаления опухоли. Радикальное вмешательство приводит к инвалидности и снижению трудоспособности, однако со временем пациенты могут вернуться к умственному труду и другим занятиям.
В чем опасность такого злокачественного образования
Злокачественное новообразование уже опасно по одному названию. Это заболевание провоцирует множество осложнений, а после проведенного лечения истончается и иммунная система. Это способствует развитию различных инфекционных и воспалительных процессов.
Также наиболее частым последствием рака нижней или верхней челюсти являются следующие патологии:
- остеомиелит;
- развитие кровотечения;
- патологические переломы костей челюсти;
- нарушение зрения;
- рецидивы заболевания и т. д.
Какая проводится диагностика
Диагностика заболевания строится на первичном осмотре пациента, сборе анамнеза и назначении необходимых методов исследования.
Сюда относятся такие способы диагностики:
- Рентген. Это наиболее доступный способ выявления опухоли. Проводится в боковой и прямой проекции.
- Компьютерная томография. Позволяет врачу визуально оценить место локализации опухолевидного новообразования, его распространение и размеры.
- Лабораторные анализы. Обязательно требуется общий анализ крови и мочи, а также при необходимости и более детальные анализы.
- Флюорография. Позволяет выявить наличие метастазов в легкие.
- Биопсия лимфатических узлов. Чаще всего исследуется подчелюстные лимфатические узлы на выяснение метастазирования в эту область.
- Гистологическое исследование. Если опухолевидное новообразование берет начало из альвеолярного вещества, то материал для исследования можно взять из лунки удаленного зуба. В случае костного образования требуется трепанация челюсти. Подобная диагностика позволяет выявить тип раковых клеток.
Также не стоит забывать, что данное заболевание чревато различными осложнениями, поэтому здесь потребуется консультация и других врачей. К примеру, если поражена глазница, необходим осмотр у офтальмолога. Если же выявлен рак верхнечелюстной пазухи, здесь не обойтись без отоларинголога.
Лечебная тактика
Лечебные мероприятия по устранению патологии проводятся только после тщательной диагностики, где выясняется стадия заболевания, размеры опухоли, состояние больного и т. д.
В зависимости от этих факторов проводятся следующие распространенные хирургические методы:
- Резекция частичная. Проводится только в том случае, если поражение носит поверхностный характер.
- Резекция сегментарная. Такой метод оперативного вмешательства эффективен при отсутствии глубинного поражения, а также при условии, что в патологический процесс не вовлечен альвеолярный отросток.
- Удаление половины челюсти. Такой метод показан при поражении угла челюсти.
- Полное удаление челюсти и близлежащих мягких тканей. Показана при обширном поражении, а также, если опухоль наблюдается в области подбородка.
В наше время проводится дистракция нижней челюсти с применением специальных устройств – дистракторов. Подобный аппарат обеспечивает постепенное растяжение нижней челюсти с образованием замещающей новой ткани.
Нижняя челюсть рассекается при помощи ультразвукового скальпеля. Это позволяет не затрагивать в процессе операции корни зубов и слизистые оболочки. Цена на такую операцию варьируется в разных показателях и зависит от клиники, ее месторасположения и наличия в штате высокоспециализированных врачей.
Фото оперативного вмешательства
Не стоит забывать и про проведение химиотерапии или лучевой терапии для предотвращения роста опухоли или возникновения метастазов.
Лучевая терапия
Такой метод проводится после операции (когда заживут раны) или до оперативного вмешательства для предотвращения риска метастазирования. В некоторых случаях при раке челюсти недопустимо осуществление хирургического способа лечения, поэтому в данном случае ионизирующее облучение является «выходом» из сложившейся ситуации.
Появление побочных эффектов при лучевой терапии неизбежно, а их возникновение характеризуется следующими симптомами:
- сильная сухость во рту;
- начинают выпадать зубы;
- вкус и запах еды меняется;
- тембр голоса становится другой;
- развиваются инфекционные процессы с характерной клинической выраженностью.
Тяжесть проявления побочных эффектов зависит от назначенного курса лучевой терапии и степени обширности оперативного вмешательства.
Химиотерапия
Химиотерапия может применяться в качестве основного метода лечения. Побочные эффекты после подобного лечения более агрессивные и выражаются в тех же симптомах, что и при лучевой терапии. Однако использование токсичных лекарств способно вызывать кровотечения, появление сильной боли, облысение и т. д.
При обширном удалении челюсти, в т.ч. и с зубами в дальнейшем необходимо длительное восстановление. После ликвидации патологического очага может применяться пластическая хирургия со вставкой специальных протезов.
Лечение плоскоклеточного рака полости рта
Лечение плоскоклеточного рака полости рта проходит два этапа: изначально проводится лечение первичной опухоли, затем профилактика или устранение метастазов. Поэтому в схему терапии входит сразу несколько методов – хирургический, противоопухолевый, радиологический.
Операционное лечение
Тактика проведения операции при плоскоклеточном раке полости рта подбирается с учетом стадии и распространенности новообразования. Небольшая опухоль полости рта иссекается с захватом 2-3 см. здоровых тканей, чтобы предупредить развитие рецидива.
При обширных новообразованиях проводится удаление плоскоклеточного рака полости рта с частичной или полной резекцией структур — нёба, языка, щеки, часто с захватом соседних анатомических зон. После обширных операций нарушаются такие важные функции как речь, дыхание, пережёвывание проглатывание пищи.
Если возможно, то в ходе операции по удалению плоскоклеточного рака полости рта, проводится реконструкция для восстановления утраченных органов и их функций. Но чаще всего, хирурги дожидаются после операционного восстановления, проводят подготовку и только при удовлетворительном состоянии пациента проводят пластическую операцию.
Химиотерапия
Химиотерапия при плоскоклеточном раке полости рта проводится для предотвращения рецидива и уничтожения метастазов. Этот метод лечения заключается в использовании препаратов, губительно воздействующих на раковые клетки. При плоскоклеточном раке полости рта требуется внутривенное вливание противоопухолевых средств, так как при пероральном приеме наблюдается меньший эффект.
Какие препараты используют:
- Цисплатин.
- Метотрексат.
- 5-фторурацил.
- Паклитаксел.
- Гемцитабин.
- Таксотер.
Химиотерапия при плоскоклеточном раке полости рта требует сочетание двух или трех противоопухолевых препаратов – так злокачественные ткани быстрее разрушаются, снижая вероятность распространения метастазов по организму.
Химиотерапия назначается в качестве паллиативного лечения на последней стадии рака. Она позволяет остановить прогрессирование опухоли и снять боли в теле, вызванные распространением метастазов.
Лучевая терапия
Лучевая терапия при плоскоклеточном раке полости рта — эффективный метод уменьшения новообразования в размерах и предотвращения образования вторичных опухолей. На первой стадии плоскоклеточного рака слизистой полости рта позволяет уничтожить опухоль без хирургического вмешательства, а на более поздних этапах развития позволяет добиться более длительной ремиссии.
Облучение проводится двумя методами:
- Внешнее облучение – воздействие волн непосредственно на полость рта и шеи. Воздействию лучей подвергаются не только злокачественные, но и здоровые ткани, что приводит к развитию тяжелых осложнений.
- Брахитерапия – радиоактивные вещества вводятся непосредственно в ткани опухоли, что позволяет избежать повреждения здоровых тканей.
Лучевая терапия при плоскоклеточном раке полости рта часто сочетают с химиотерапией, чтобы повысить шансы на уничтожение всех раковых клеток.
Прогноз заболевания
Прогноз заболевания напрямую зависит от времени обращения к врачу и выявления патологии. На ранних стадиях удаление опухоли проходит более успешно, а эффективность проведенного лечения будет зависеть лишь от того, как больным соблюдается врачебная инструкция поведения после операции. В любом случае на первой и второй стадии прогноз достаточно благоприятный, а человек после заболевания живет еще ни один десяток лет.
На третьей и четвертой стадии появляются различные осложнения, а избавиться от опухоли значительно труднее. В этом случае врачи проводят заместительную терапию и улучшают качество жизни больного. Прогноз жизни в этом случае составляет 5-6 лет.
Внимание: главной причиной смертности от рака челюсти является поздняя диагностика и несвоевременно начатое лечение. Также первый рецидив после проведенной терапии случается в первые 1-2 года, поэтому необходимо быть очень внимательными.
Чтобы избежать прогрессирования заболевания, нужно проходить обязательную профилактическую диагностику. Также стоит обращать внимание на своеобразные «сигналы» организма. Если появляются первые симптомы рака челюсти, необходимо тут же обратиться к специалисту. Следите за своим здоровьем и соблюдайте все рекомендации касательно здорового образа жизни.
Прогноз жизни
Прогноз жизни при плоскоклеточном раке полости рта зависит от стадии заболевания и локализации новообразования. Если опухоль полости рта локализовалась на дне или корне языка, очень рано появляются первые метастазы, поэтому прогноз хуже, чем при раке другой локализации.
Наиболее благоприятное течение у высокодифференцированного плоскоклеточного ороговевающего рака полости рта – он медленно прогрессирует в размерах, не проникает в глубокие ткани и выделяет метастазы только на поздних стадиях развития. Пятилетний безрецидивный период рака языка на 1-2 стадии у 75-90% пациентов, прошедших лечение. При опухолях щеки и дна полости рта благоприятное течение болезни у 46-65% больных. На 3 стадии заболевания, независимо от расположения опухоли, отсутствие рецидивов наблюдается у 25-35% пациентов.
Низкодифференцированные опухоли стремительно разрастаются, охватывают глубокие слои и метастазируют даже при небольшом размере. Наблюдаются частые рецидивы, и спрогнозировать течение заболевания затруднительно.