На сегодняшний день имплантация по-прежнему остается оптимальным решением проблемы отсутствия одного или сразу большого количества зубов во рту. Только заменив зубные корни их искусственными аналогами, можно полностью восстановить не только эстетику, но и функциональность улыбки, а главное – предупредить дальнейшую атрофию костной ткани в области дефекта.
Но имплантация, как и любая другая операция, имеет свои потенциальные риски и может повлечь за собой осложнения. Применение передовых компьютерных технологий и использование современных материалов, инструментов и оборудования – все это позволило свести к минимуму вероятность развития осложнений.
Но некорректные действия врача или недобросовестное отношение самого пациента к уходу за новыми зубами может спровоцировать нежелательные последствия, которые можно даже назвать патологическими. Сегодня поговорим о том, что может стать причиной осложнений после имплантации и как их избежать.
Периимплантит и мукозит – наиболее частые осложнения после имплантации
Согласно официальной статистике Всемирной организации Здравоохранения, в настоящее время в 2-5% случаев пациенты сталкиваются со столь неприятным явлением, как осложнения после имплантации. Причем совсем не обязательно, что патологические процессы начнут развиваться сразу после вживления титановых корней – проблемы могут начаться и спустя достаточно продолжительный отрезок времени.
Важная информация! Самый опасный период – это первый год после установки имплантов. Если все пройдет хорошо, с большой долей вероятности и дальше проблем не возникнет – но это уже будет зависеть от вас, от вашей сознательности и ухода за имплантами/новыми зубами.
Одной из самых частых причин развития осложнений становится распространение патогенной микрофлоры, воспаление и инфицирование тканей в области вживленных конструкций. В этом случае появляется вероятность развития одного из двух сценариев:
- периимплантит – тяжелый воспалительный процесс, которые охватывает ткани вокруг вживленного импланта, а также провоцирует стремительную резорбцию кости в причинной области. Такая проблема чаще всего требует полного извлечения изделия – только так можно гарантированно остановить воспаление. В любом случае придется пройти полноценную диагностику и рентген-обследование, чтобы врач смог оценить масштабы проблемы и решить, как действовать дальше,
- мукозит – еще одна возможная неприятность, которая характеризуется распространением воспалительного процесса в области десны, то есть без дальнейшего разрушения челюстной кости, окружающей имплант. В этом случае значительно больше шансов сохранить конструкцию, но потребуется пройти медикаментозную терапию.
Мнение эксперта
Копылов Иван Павлович
Эксперт в области имплантологии и челюстно-лицевой хирургии, ведущий врач стоматологической клиники Smile-at-Once.
«Успех имплантации зависит не только от врача. Пациенты также несут довольно большую ответственность, поскольку многое в этом вопросе зависит от того, насколько правильно проходит процесс восстановления и реабилитации. Очень важно строго следовать всем рекомендациям хирурга-имплантолога, принимать все назначенные им медикаменты и систематически посещать профилактические осмотры для оценки процесса остеоинтеграции искусственных корней», – поясняет Копылов Иван Павлович, эксперт в области имплантологии и челюстно-лицевой хирургии, ведущий врач стоматологической клиники Smile-at-Once, г. Москва.
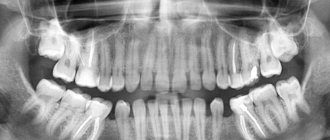
Осложнения после имплантации чаще всего сопровождаются острыми симптомами, среди которых боль, отечность, покраснение, нагноение и прочие. Чтобы точно диагностировать проблему и выбрать правильный вектор лечения, пациенту придется пройти полноценное обследование с рентгенографией.
Как на имплантацию могут повлиять болезни щитовидной железы? Что может предпринять врач?
Щитовидная железа вырабатывает гормоны, оказывающие непосредственное влияние на многие процессы. Обмен веществ, сердечная деятельность — все это контролируется при ее участии. Заболевания щитовидки негативно сказываются на жизнедеятельности, но при условии медикаментозной коррекции противопоказанием к имплантации не являются. Если проведение операции разрешил регулярно наблюдающий человека терапевт, то можно назначать дату процедуры.
Послеоперационный период не менее важен, чем подготовительный. К сожалению, даже при доскональном соблюдении врачом протокола лечения и отсутствии явных противопоказаний к операции, ни один человек не может быть застрахован от возможных осложнений. И все же большинство неприятностей возникает именно по вине и недосмотру врача. К их числу относятся:
- При имплантации в верхнюю челюсть – травмы и нарушения целостности перегородки, отделяющей полость рта от носовых пазух.
- При внедрении импланта в нижнюю челюсть – возможные повреждения нервных стволов.
- Воспаление мягких тканей вокруг импланта (периимплантит) возникающее из-за повышенной нагрузки на десну, неудовлетворительной послеоперационной гигиены и неправильно проведенной имплантации.
- Нарушение целостности конструкции: раскручивание и перелом винта, перелом импланта.
Боль, отек, кровотечение проходят самостоятельно через несколько дней. - Достаточно распространенным и безобидным осложнением является отек после имплантации зубов – он появляется через несколько часов и как правило не требует применения дополнительного лечения. Держится он на протяжении недели, после чего начинает постепенно уменьшаться и в результате исчезает совсем. Ускорить процесс можно с помощью кубиков льда – их прикладывание к месту проведения операции помогает уменьшить болевые ощущения и снять припухлость. Важно не переусердствовать: переохлаждение способно спровоцировать простуду. Если по прошествии обозначенного срока отечность не уменьшается, надо показаться врачу – возможно, в мягких тканях начался воспалительный процесс.
- Онемение после имплантации зуба – естественное явление, если оно держится не более 5 часов после окончания операции. В этом случае оно является последствие слишком сильной местной анестезии и не должно вызывать никаких опасений. Однако может случиться и так, что онемение сопровождает травму лицевого нерва либо других нервных окончаний – поводом для подозрения должно стать отсутствие чувствительности в месте вмешательства, не проходящее на протяжении 1-2 дней. Поставить окончательный диагноз может только стоматолог и он же в случае подтверждения назначит необходимое лечение.
- Кровотечение в первые дни после внедрения импланта не должно пугать пациента, если оно не слишком обильное и имеет тенденцию к уменьшению. Слишком большое количество крови может указывать на поражение важных кровеносных сосудов, последствиями чего являются гематомы.
- Боль – неизменный спутник любого послеоперационного периода, избавиться от которого можно , приняв специальное обезболивающее средство, рекомендованных доктором. Если она держится дольше 3-5 дней, не стихает или, наоборот, усиливается, причиной тому может быть начавшееся воспаление либо травма нерва.
- А вот повышение температуры уже относится к патологическим последствиям и должно стать поводом для консультации. Чаще всего она свидетельствует о попадании инфекции и требует медикаментозного вмешательства.
- Расхождение швов можно определить по усиливающемуся кровотечению и не стихающей боли. Причины этого осложнения могут крыться как в непрофессиональном наложении швов, так и в развитии воспалений, появившихся вследствие плохой гигиены;
- Обнажение имплантата наступает из-за неправильного наложение швов и натяжения десны после внедрения инородного тела. Оно никак не влияет на функциональность будущего зуба, но может плохо отразиться на эстетическом результате – к последствиям относится деформация десневого изгиба.
Избежать возникновения перечисленных процессов можно, в точности выполняя рекомендации и назначения врача, а также качественно выполняя ежедневные гигиенические манипуляции.
Симптомы отторжения имплантов
Поскольку мукозит предполагает поверхностное воспаление, то при его развитии пациент может обнаружить у себя незначительный отек и покраснение в области дефекта. В некоторых случая мягкие ткани приобретают синюшный оттенок. При этом край слизистой отходит от стенок коронки или абатмента. На рентген-снимке не наблюдается признаков уменьшения объемов челюстной кости, имплант плотно прикрыт костью со всех сторон.
Когда дело касается периимплантита, то симптоматика патологии проявляет себя более ярко:
- возникает покраснение, десна заметно отекает,
- появляется острая боль при надавливании на отек, наблюдается подвижность вживленной конструкции,
- происходят гнойные процессы, десна в области импланта начинает кровоточить,
- температура повышается до 38 градусов.
Если после установки имплантологической системы симптомы только нарастают, лучше сразу обратиться к своему лечащему врачу. Чем раньше удастся обнаружить проблему, тем проще и быстрее ее получится решить.
Когда МРТ противопоказано?
МРТ является безопасной процедурой, однако данное обследование может подойти не всем людям. Оно противопоказано при наличии у пациентов:
- кардиостимуляторов, ферромагнитных имплантов или аппаратов;
- клипсы, регулирующих давление кровотока в сосудах;
- татуировок, сделанных определенными видами красителей;
- электронных приборов;
- беременности (в особенности первый триместр);
- клаустрофобии — боязни замкнутых пространств.
Металлические предметы в сканере МРТ присутствовать не должны.
Стадии и формы развития периимплантита
- Легкая степень – челюстная кость в области вживленной конструкции убыла не более, чем на 3 мм. Слизистая воспалена, появилась болезненность, особенно в момент надавливания. При этом о мукозите говорить уже поздно, поскольку на рентген-снимке можно обнаружить явные признаки резорбции. Лечение предполагает прием антибиотиков и использование антисептических средств,
- Средняя степень – высота костной ткани уменьшается почти вдвое, начинается нагноение, появляется кровоточивость, а болезненность становится более выраженной,
- Запущенная стадия – экстремальная атрофия с образованием глубоких пародонтальных карманов, появлением кровоточивости, распространением инфекции и дальнейшим развитием воспалительного процесса. Имплант уже оголен.
Можно ли делать МРТ при зубных имплантах?
Важность предупреждения врача о наличии у пациента имплантов обусловлена тем, что они могут стать причиной искажения результата томографии.
Предлагаем ознакомиться: Как снимают коронки из металлокерамики с зубов
Но это не делает наличие искусственных корней противопоказанием для МРТ. Знающий специалист сможет настроить аппарат таким образом, что снимки получатся максимально четкими даже при наличии имплантов. Для этого нужно предоставить врачу рентген челюстей, где легко можно ознакомиться с расположением титановых стержней.
Следует также знать, что искажения могут быть вызваны наличием имплантов только в том случае, если на МРТ проверяют шею и голову. Если обследуется грудная клетка, искажения могут быть незначительными. Они будут зависеть от материала коронок и характеристик используемого аппарата. Если обследуют нижние отделы позвоночника и ноги, то никакие металлические вставки в ротовой полости не станут причиной ущерба качеству снимков.
Сразу нужно сказать, что зубные импланты противопоказаниями для МРТ не являются. При их наличии можно спокойно проходить диагностическое обследование, не боясь того, что имплантированные конструкции сдвинутся, травмируют костную ткань или вообще будут вырваны из челюсти, как это иногда зрелищно показывают в кино.
Подавляющее большинство современных стоматологических протезных конструкций производится из специальных сплавов, не обладающих ферромагнитными свойствами, то есть они попросту не «магнитятся» и никак не взаимодействуют с магнитным полем диагностической установки. И даже в том случае, когда имплантация проводилась достаточно давно, использовались не самые современные конструкции и какая-то доля ферромагнетиков в них есть, опасаться не стоит. Под действием магнитного поля такие имплантаты все равно не нагреваются и не смещаются.
Кроме того, протезные конструкции обычно очень хорошо фиксируются при установке, поэтому они не могут сместиться – это дополнительная гарантия безопасности проведения МРТ при наличии зубных имплантов. Смещаться способны только нефиксированные металлические тела (например, пулевые осколки). Поэтому можно с уверенностью сказать, что МРТ и импланты зубов вполне совместимые понятия.
Одна сложность при установленных зубных имплантах и проведении МРТ головы все же имеется: подобные протезные конструкции могут стать причиной некоторого искажения диагностических снимков. Однако и в данном случае установленные имплантаты противопоказанием для проведения магнитно-резонансной томографии не считаются.
Пациенту просто следует заранее предупредить врача о том, что у него установлены протезы, чтобы специалист смог при необходимости откорректировать процедуру диагностики с учетом протезирования. Также желательно принести с собой панорамный рентгеновский снимок ротовой полости, чтобы врач смог точно определить, где именно установлены протезы, и оценить, как они могут повлиять на результаты исследования. В остальном процедура для пациента с проведенным протезированием ничем не будет отличаться от диагностики пациента без каких-либо протезов.
Была ли полезна данная статья?
Рейтинг: 4.7/5 — 40 голоса
Поделитесь статьей с друзьями!
Почему возникают осложнения после фиксации имплантов
Сегодня риски развития осложнений снижены до самого минимума. Так, к примеру, одноэтапные протоколы лечения предполагают тщательное планирование операции с 3D-визуализацией всего процесса, а также использованием хирургических шаблонов для ювелирной точности позиционирования имплантов.
Это позволяет свести фактически к нулю человеческий фактор и существенно повысить безопасность процедуры. Тем не менее, врачебные ошибки и недобросовестное отношение самого пациента к выполнению рекомендаций специалиста – все это может спровоцировать нежелательные последствия.
Врачебные ошибки на подготовительном этапе
На этапе диагностики врач должен учесть все важные нюансы. Так, например, если пациент курит, это создает дополнительный риск при проведении дентальной имплантации. У курильщиков мягкие ткани полости рта заживают хуже и медленнее, остеоинтеграция титановых корней также осложняется. При систематическом контакте с табачным дымом происходит снижение выработки слюнной жидкости, из-за чего появляется пересушенность слизистой. Никотиновый налет на зубах создает подходящие условия для стремительного развития патогенной микрофлоры, что также повышает риск развития осложнений в будущем.
Особого внимания требуют в том числе пациенты с сахарным диабетом. Сегодня это не абсолютное противопоказание, однако наличие данной патологии предполагает повышенное внимание к подготовке и послеоперационной реабилитации. Если же речь идет о женщине, то придется учесть ее менструальный цикл, который может сильно влиять на успех остеоинтеграции титановых стержней.
Что может быть упущено во время планирования процедуры
Планирование – очень важный этап, который предполагает тщательный анализ текущей клинической картины, изучение состояния костной ткани, выбор моделей имплантов и мест под их вживление. Именно на этом этапе принимается решение о необходимости проведения костной пластики для увеличения объемов костной ткани.
«У меня так знакомая решила сэкономить на имплантации одного зуба и обратилась в какую-то сомнительную клинику. Меня лично сразу насторожило, что врач не отправил ее на анализы, а попросил сделать только снимок. В итоге установил имплант, а толщины кости оказалось недостаточно. Вот и пришлось ей потом мучиться с дикой болью и воспалением. В другой, уже нормальной клинике ей удалили стержень и еще долго лечили какими-то препаратами и процедурами. Только спустя год она себе новый зуб сделала. И это я ещё молчу, сколько денег было потрачен впустую!»
Katerina79, г. Ростов-на-Дону, из переписки на форуме www.32top.ru
С появлением одноэтапных технологий стали активно использоваться передовые компьютерные технологии 3D-моделирования и планирования. Пациент проходит конусно-лучевую или мульти-спиральную томографию, если речь идет о вживлении скуловых имплантов, после чего полученные данные загружаются в специализированную программу, которая сама подбирает оптимальные точки для вживления искусственных корней, определяет нужный наклон и их положение.
Кстати, именно одноэтапные протоколы позволяют в большинстве случаев отказаться от наращивания челюстной кости. Это становится возможным за счет наклонной установки по бокам или использования скуловых имплантов для верхней челюсти – удлиненные конструкции, которые фиксируются в плотных и стерильных участках костной ткани.
Некорректное выполнение техники вживления имплантов
Развитие воспаления и последующее отторжение конструкции может стать следствием нарушения технологии выполнения процедуры. Так, к примеру, случайный контакт оксидной поверхности импланта с внешней средой или даже со слюной может повлечет за собой инфицирование и воспаление.
Еще одной частой предпосылкой к проблеме становится проникновение слюны в ложе под имплант. Опасность не только в загрязнении тканей, но и в получении поверхностного химического ожога – слюна имеет достаточно агрессивный состав.
Также осложнения развиваются на фоне неплотной фиксации заглушки или формирователя десны, если размеры костного ложа не соответствуют диаметру импланта. Иногда происходит повреждение артерии в момент отслоения слизистой для получения доступа к костной массе. В любом случае, лучше сразу ответственно подойти к поиску хорошего и опытного врача, чем сэкономить на стоимости лечения, но потом столкнуться с подобного рода неприятностями.
Риски, связанные с протезированием
К развитию периимплантита может привести перегрузка вживленных имплантов протезной конструкцией, и здесь уже можно говорить о вине зубных техников и протезистов. Предпосылкой проблемы может стать некорректная высота коронки или несоответствие параметров верхушки импланта полости внутри искусственного зуба.
Сегодня некоторые клиники пытаются снизить стоимость комплексного восстановления зубов за счет самостоятельного изготовления индивидуальных абатментах в своих лабораториях. Однако подобные действия нередко становятся причиной развития аллергических реакций, повреждения шейки абатмента и других проблем. При цементной фиксации излишки клеящего состава легко могут спровоцировать воспаление десны.
Ответственность пациента за успех проведенного лечения
Иногда осложнения случаются по вине самого пациента. Чаще всего это происходит из-за неудовлетворительной гигиены полости рта, а также несоблюдения рекомендаций специалиста в реабилитационном периоде. Но эксперты выделяют и другие факторы, которые могут прямым или косвенным образом сказаться на качестве приживления титановых стержней:
- курение,
- сахарный диабет,
- бруксизм – неосознанный скрежет зубами во время сна,
- продолжительный прием кортикостероидных препаратов,
- химиотерапия,
- остеопороз.
Выше перечисленные явления не относятся к абсолютным противопоказаниям, однако существенно повышают риски осложнений в будущем. Пациент обязан самостоятельно предупредить специалиста о вредных привычках или наличии у себя системных заболеваний. Врач же, в свою очередь, должен очень серьезно отнестись к диагностике и выявлению возможных противопоказаний у пациента.
Может ли врач может отказать в имплантации
ВИЧ не является противопоказанием для проведения имплантации.
Врач может не согласиться на проведение операции в следующих случаях:
- Безграмотность специалиста в отношении имплантации при ВИЧ;
- Предупреждение в отношении ВИЧ-больных;
- По медицинским показаниям при ВИЧ-заболевании.
Что делать, если отказали в лечении
Если вам отказали, по первым двум причинам, то просто обратитесь в другую клинику.
Не обязательно сразу ехать в клинику, достаточно поднять трубку и спросить о возможности имплантации зуба больному с заболеванием по форме 50. Если вас не поймут, значит данные специалисты еще не проводили имплантацию людям с ВИЧ-инфекцией.
Хроническое заболевание по форме 50 означает, что вы больны ВИЧ.
Если вам поняли, то значит пора ехать на консультацию для оценки стоимости услуг и необходимых процедур. Вероятно, у вас попросят выписку из СПИД-центра, в котором лечащий инфекционист укажет, что имплантация не противопоказана.
Как лечат периимплантит и можно ли спасти имплантат
Периимплантит средней и тяжелой степени, к сожалению, не лечится. В 93% случаев после терапевтического лечения ткани вокруг импланта подвергаются повторному инфицированию [ii]. Поэтому чаще всего приходится прибегать к удалению конструкции и последующему медикаментозному лечению.
[ii] Тлустенко В.П. Дентальные периимплантиты (диагностика, клиника, лечение), 2002.
Важно! Мукозит, в отличие от периимплантита, успешно лечится медикаментами. На самом деле, периимплантит также поддается медикаментозной терапии, но только в случае неподвижности вживленной конструкции и небольшой атрофии.
Рассмотрим, как сегодня лечат осложнения после вживления дентальных имплантов. С этой целью обычно применяется хирургический метод, но в купе с комплексным подходом к решению проблемы.
Удаление воспаленных тканей
Для начала оголенная часть конструкции очищается от любого рода загрязнений: воспаленных и некротизированных тканей, налета, бактериальных бляшек. Для этого используется ультразвуковое и лазерное оборудование, система Air Flow. Далее рабочая область обрабатывается антибактериальным средством. По сути, это полноценная подготовка к последующему хирургическому вмешательству.
Терапия с использованием антибиотиков
Пациенту прописывают антибиотики для борьбы с дальнейшим распространением воспаления. Чаще назначают препараты общего профиля, но в отельных случаях также проводится анализ микрофлоры ротовой полости для оценки восприимчивости к различного рода антибиотикам. В любом случае принимать какие-либо медикаменты без назначения специалиста строго запрещается.
Процедура по подсадке костной ткани
Далее специалист приступает к хирургическому этапу лечения. Потребуется удалить все воспаленные ткани и восполнить утраченный объем челюстной кости. На десне выполняется надрез, отслаивается лоскут слизистой и обнажается кость в области дефекта. С помощью ультразвукового скалера или лазера удаляются воспаленных участки и грануляции.
Далее подсаживается остеозамещающий материал в виде крошки или костная ткань самого пациента, взятая из подбородочной области или зоны роста зубов мудрости. После заполнения пустого пространства поверх материала накладывается защитная мембрана.
Установка PRF-мембран из плазмы
В некоторых современных стоматологических центрах также используются особые PRF-мембраны. Они создаются из тромбоцитов, которые получают путем помещения собственной крови пациента в центрифугу.
Такие мембраны служат не только надежной профилактикой рецидивов, но и способствуют более быстрому заживлению тканей, а также восстановлению челюстной кости.
Лоскутная операция
Коррекция формы и рельефа слизистой в области дефекта может быть выполнена одновременно с подсадкой костного материала или отдельно от нее, в качестве самостоятельной процедуры. Она может проводится чисто из эстетических соображений, чтобы сделать край десны в зоне улыбки ровным и естественным.
Иногда процедура проводится, когда оголение верхушки конструкции становится следствием сильного истончения десны по длине и толщине.
Коррекция протезного устройства
Развитие осложнений после вживления имплантов происходит по причине их перегрузки протезным устройством. В этом случае придется заменить ортопедическую конструкцию или заняться перебазировкой неудобного протеза, если дискомфорт незначительный.
Очень важно, чтобы адаптационная система не вызывала неудобств, позволяла спокойно разговаривать и пережевывать пищу.
Предварительная диагностика, показания и противопоказания
Имплантация зубов проводится по разным показаниям. Импланты применяются, если отсутствует один или несколько зубов, в этом случае они устанавливаются как полноценные протезы или в качестве опоры для других конструкций. При полном отсутствии зубов имплантация проводится как самостоятельный метод протезирования или в качестве вспомогательного, когда в челюсть вживляют только 4–6 имплантов, а на них устанавливают другие протезы.
Мостовидный протез на имплантах
Имплантация является полноценной операцией, которую противопоказано проводить при наличии некоторых заболеваний и нарушений, так как они повышают риск неприятных осложнений. Поэтому перед протезированием имплантатами стоматолог проводит обследование пациента для оценки состояния его ротовой полости и общего здоровья. Для этого используются такие методы диагностики:
- Осмотр зубов и десен на наличие кариеса, зубных камней, воспалительных процессов.
- Проверка прикуса.
- Рентген челюсти.
- Анализы крови на наличие инфекции, свертываемость и уровень сахара.
Если дантист заподозрит наличие каких-либо патологий внутренних органов, которые могут стать препятствием для проведения процедуры, он может отправить пациента на консультацию к специалистам другого профиля, к примеру, к кардиологу, онкологу или иммунологу.
Абсолютные противопоказания к установке имплантов зубов
Абсолютными противопоказаниями к имплантации являются те факторы, при которых операция категорически запрещена. К ним относятся:
- Болезни крови, органов кроветворения, нарушение процесса свертываемости.
- Болезни нервной системы.
- Онкологические новообразования в любом органе.
- Заболевания соединительной ткани.
- Иммунные и аутоиммунные нарушения, наличие ВИЧ-статуса.
- Туберкулез.
- Тяжелые заболевания полости рта.
- Склонность к бруксизму.
- Сахарный диабет.
- Почечная недостаточность.
- Врожденные патологии костной ткани челюсти.
- Детский и подростковый возраст (до 18 лет).
Методы протезирования, относящиеся к имплантологии, противопоказаны при наличии такой анатомической особенности, как маленькое расстояние от места установки протеза до верхнечелюстной или носовой пазухи.
Имплантация – это серьезное хирургическое вмешательство, которое сопровождается сильной болью, поэтому без анестезии импланты не ставят. Если у пациента развивается аллергическая реакция на анестетики, ему придется искать другие способы решения стоматологических проблем. Также учитываются индивидуальные противопоказания: нельзя ставить имплантанты зубов, изготовленные из материала, вызывающего аллергию у конкретного пациента.
Относительные противопоказания к установке имплантов зубов
Наличие относительных противопоказаний к установке имплантов зубов не исключает возможность протезирования. Пациент может выполнить данную процедуру после соответствующего лечения, при условии нормализации состояния здоровья. К этой группе противопоказаний относят:
- Местные заболевания полости рта.
- Воспаление ЛОР-органов.
- Дефекты прикуса.
- Заболевания нижнечелюстного сустава.
- Патологии костной ткани.
- Венерические инфекции.
- Период реабилитации после другой операции.
- Реабилитация после лучевой терапии.
- Прием антидепрессантов.
- Возраст старше 60 лет (требуется более тщательное обследование).
Имплантация зубов, проводимая в период беременности, может причинить вред будущему ребенку, так как она является своеобразным стрессом для матери и сопровождается применением различных лекарств. Поэтому женщине следует отложить протезирование до послеродового периода, а при грудном вскармливании – до окончания лактации.
Если пациент страдает от алкогольной, наркотической зависимости или постоянно игнорирует соблюдение правил гигиены, он должен отказаться от своих пагубных привычек и вернуться к нормальному образу жизни. Тогда при отсутствии других проблем врач может установить ему протез. Если человек не стремится изменять свой уклад жизни и продолжает причинять вред здоровью, указанные противопоказания к установке зубных имплантов переходят в разряд абсолютных, и стоматолог принимает решение об окончательном отказе в проведении операции.
Когда может быть проведена повторная имплантация
Если речь идет о классической имплантациии, то повторно установить титановый стержень в то же место будет практически невозможно. Из-за воспалительного процесса челюстная кость атрофируется очень быстро, и поэтому закрепить в ней конструкцию будет проблематично.
Единственный выход – провести наращивание костной ткани, но в этому случае придется ждать еще порядка 3-6 месяцев, пока материал приживется.
Применение одноэтапных протоколов лечения позволяет свести фактически к нулю любые риски развития осложнений. Подобные методики рассчитаны на комплексное восстановление улыбки, поэтому если один из стержней «выходит из строя», остальные берут на себя распределение жевательной нагрузки.
Проводится терапевтическое лечение, и при необходимости имплант заменяется на новую конструкцию. Процесс этот небыстрый, поскольку нужно убедиться, что воспаление прошло, а инфекция полностью устранена.
Преимущества имплантации
Процедура имплантации с каждым годом становится все более популярной. Однако многие пациенты сомневаются в таком решении стоматологической проблемы отсутствия зуба или зубов. Несмотря на страхи и сомнения эта процедура имеет ряд достоинств:
- вмешательство производят только в месте отсутствия зуба;
- установка элементов сразу после удаления зуба;
- устранение дефектов;
- надежность конструкции;
- положительные эстетические качества;
- полное восстановление функционала.
При обычном протезировании зубов необходимо обтачивать соседние зубы или удалять зубные нервы. При установке имплантов этого не требуется. Абатменты, на которые крепятся коронки, абсолютно не давят на десны, поэтому исключен воспалительный процесс слизистой оболочки. Благодаря уникальным сплавам современные импланты практически не отторгаются организмом. Пациент после вживления и установки зуба, может, есть привычную еду и при этом не испытывать неудобств. Качественные зубные импланты служат десятки лет, но за такое качество и удобство придется заплатить немалые деньги.
Отторжение импланта – превентивные меры
Чтобы минимизировать риски развития осложнений после имплантации, придется максимально ответственно подойти к подготовке и выбору квалифицированного специалиста. Ниже приведены рекомендации от экспертов по поводу того, как предупредить развития нежелательных последствий:
- внимательный подход к диагностике и планированию лечения – потребуется пройти рентген-обследование, возможно, компьютерную томографию и мульти-спиральную, если речь идет о скуловых имплантах, сдать все необходимые анализы. Словом, нужно убедиться в отсутствии у себя любых рисков и противопоказаний,
- если есть признаки воспаления тканей пародонта, выбирают односоставные импланты с гладкой шейкой и антимикробным покрытием для предупреждения дальнейшего распространения патологии. Но такое решение обычно применяется только для случаев полной адентии. Если еще есть свои зубы и они в удовлетворительном состоянии, рекомендуется пройти комплексное лечение пародонта и только после это приступать к подготовке к имплантации,
- если предполагается вживление двусоставных имплантов, то предпочтение стоит отдать моделям с противомикробным покрытием у основания тела конструкции и абатментам с гладкой антибактериальной поверхностью,
- от пациента потребуется строгое следованием всем инструкциям своего лечащего врача. Важно соблюдать все предостережения: на время отказаться от твердой и тягучей пищи, стараться жевать на другой стороне от причинной области, отказаться от интенсивных физических нагрузок, перелетов, посещения бани и сауны. Также в обязательном порядке следует принимать все назначенные врачом медикаменты.
В этом вопросе главное – выбрать хорошего специалиста, имеющего достаточный опыт, знания и навыки. Если речь идет об одноэтапных протоколах лечения, то здесь к практикующим врачам предъявляются повышенные требования.
Специалист должен свободно ориентироваться в дентальной имплантологии, челюстно-лицевой хирургии и протезировании, пройти повышение квалификации, получить все необходимые разрешения и сертификаты для работы с имплантологическими системами премиальных брендов, уметь работать в передовых компьютерных программах 3D-моделирования и планирования.
Когда нельзя ставить импланты
Зубы, установленные посредством имплантации, созданы для повышения качества пережёвывания пищи, что в отсутствии зубов невозможно. Этот фактор оказывает прямое воздействие на правильность работы ЖКТ.
Также имплантаты в отличие от съёмных протезов исключают возможные неудобства психологического характера (внешний вид и ежедневная фиксация).
Основой искусственных зубов являются биологические компоненты, из-за чего приживление конструкции проходит без осложнений. Они используются как крепёж для обычных протезов.
В ходе имплантации имеется шанс укрепить естественные зубы в случае, когда они начинают расшатываться.
Люди, которым требуется помощь стоматолога, а особенно это касается имплантации, испытывают сильнейший страх перед этим действием. Но бояться не имеет смысла, так как новейшие анестетики обеспечивают достаточное обезболивание периметра десны в течение манипуляций.
Единственное, что будет ощущать пациент – касание рук дантиста.
Люди, думающие над тем как улучшить свою улыбку посредством установки конструкции зубного протеза, нередко слышат от окружающих разного рода выдумки, отговаривающие их от процедуры.
К часто встречающимся мифам относят:
- Повреждение глазной орбиты.
- Излишняя болезненность.
- Анестезия с помощью наркоза.
- Длительное заживление операбельного места.
- Отторжение имплантов с развитием гангрены.
Вторжение имплантов в орбиту глаза реально невозможно по нескольким причинам: длина вживляемых имплантов подбирается с учётом особенностей лицевого строения пациента, опыта и знаний дантиста.
Вместе с этим известны исключительные случаи прохождения имплантов в челюстно-лицевой аппарат.
Одними из встречающихся осложнений могут проявляться: перфорация гайморовой пазухи, повреждение нерва нижнечелюстной локализации, выход искусственного зуба в подъязычную область и носовую полость.
Данные осложнения фиксируются крайне редко, при этом из возможных осложнений чаще всего отмечается вход в гайморову пазуху.
В последнее время подобные случаи практически не встречаются из-за особой тщательности в предоперационном обследовании посредством всесторонних аппаратных снимков и синус-лифтинга (наращивание прибавочной костной ткани).
Анестезия в период вмешательства в ходе имплантации зубов схожа с обезболиванием в процессе их удаления. Единственным отличием является последовательная заморозка необходимых фрагментов челюсти.
Современные анестетики созданы для того, чтобы индивидуально подходить к особенностям конкретного человеческого организма, выбирая из множества способов обезболивания для достижения 100% результата.
В случае, когда присутствуют противопоказания к средствам местной анестезии или наркозу, то здесь часто производится отключение сознания у пациента.
Немаловажным плюсом данного метода выделяется факт отсутствия боли и тяжёлых эмоций от вида стоматологических инструментов, крови и специфических звуков.
Следует обратить внимание, что в большинстве случаев имплантация зубов осуществляется под анестезией местного действия, когда пациент всё видит и осознаёт происходящее, так или иначе, контролируя процесс.
Применение наркоза становится альтернативным способом анестезии, если местная анестезия не оказывает нужного эффекта или противопоказана к введению конкретному пациенту.
Также наркоз, как обезболивающее средство, используют из-за настойчивости самого человека. Но здесь важно чтобы обратившиеся добровольно рассказали о наличии заболеваний при сборе анамнеза, потому как их сокрытие грозит развитием осложнений или вовсе смертельной опасности.
При завершении действия анестетиков действительно могут быть незначительные выделения кровянистого характера, болевой синдром и малые отёки.
Квалифицированный врач имплантолог в обязательном порядке пропишет необходимые медикаменты для устранения нежелательной реакции организма человека.
Изредка возникает продолжительная боль, сильные кровотечения и отёчность, а также онемение челюсти, повышение показателей температуры, неприятный запах изо рта и гнойный процесс.
Подобные ситуации проявляются по причине некорректной тактики доктора. Но подобные признаки являются опасными, что требует незамедлительного посещения стоматолога.
В момент принятия решения об трансплантации ни в коем случае не следует слушать советчиков, пугающих
ПОДРОБНОСТИ: Стоимость услуг и цены — Стоматология Полтава-Дент. Киев.
. Так как этого не может произойти даже в условиях, когда стоматолог в ходе операции совершил ряд ошибок. Максимум что выявляется при отторжении имплантата это воспаление и гнойный процесс ещё в начале , которого у человека наступает сильная боль, что заставит обратиться к специалисту за помощью.
В тех редких ситуациях, когда после имплантации зубов наступает отторжение отмечается уменьшение костной ткани. Как правило, данный недостаток компенсируется искусственным костным материалом.
После того как получены все результаты пройденных анализов, исключены противопоказания, а также подготовлена ротовая полость к прохождению имплантации зубов можно смело без всяких сомнений и страха отправляться к доктору-имплантологу.
Как известно, это несъемные конструкции, которые искусственно дополняют зубной ряд. Противопоказания к имплантам зубов тоже имеют относительные и абсолютные параметры. Прежде чем дать добро на протезирование, стоматолог должен провести подробное обследование полости рта, своевременно определить скрытые патологии.
В таком случае ограничения к проведению операции имеют условный характер, а пациент временно относится к группе риска. Если нарушить общепринятые правила и поставить импланты, происходит отторжение инородного материала, а заживление зубного ряда заметно затягивается. Проводить имплантацию зубов не рекомендуется при наличии следующих противопоказаний:
- инфекционные и воспалительные патологии полости рта;
- период беременности;
- лактация.
Если в жизни пациента наблюдается отсутствие правил личной гигиены, в определенный момент, причем самый неожиданный, врач диагностирует кариес. Такой аномальный процесс и рост патогенной флоры требуют немедленного участия стоматолога с последующим назначением бактерицидных и противомикробных препаратов.
- инфицирование ротовой полости;
- проникновение гнойных масс в системный кровоток;
- воспаление лицевого нерва и челюсти.
Чтобы решить глобальную проблему выпавших зубов, требуется своевременно обратиться за консультацией к компетентному стоматологу. Присутствие противопоказаний для имплантации зубов отсеивает ряд заинтересовавшихся пациентов. Чтобы не тешить себя пустыми надеждами, необходимо знать, каковы общие ограничения, заявленные в современной медицине:
- беременность и грудное вскармливание;
- кариес в стадии рецидива и воспалительные процессы слизистой;
- непереносимость местной анестезии (медицинского препарата);
- противопоказания по возрастной категории;
- обострение хронических болезней организма.
- ВИЧ-инфекция в любой стадии развития.
- Онкология: злокачественная опухоль, раковые образования или уплотнения, саркома, новообразования в стадии метастазирования.
- Непереносимость металлов.
- Любые заболевания крови (талассемия, лейкоз, лимфогранулематоз и другие).
- Соматические патологии хронического течения: туберкулез, диабет, болезни слизистой полости рта.
- Болезни иммунной системы, которые будут препятствовать заживлению тканей: полимиозит, гипоплазия тимуса и другие.
- Недуги, связанные с состоянием соединительной ткани: красная волчанка, склеродермия, ревматические и ревматоидные болезни.
- Гипертонус жевательных мышечных тканей, бруксизм.
- Заболевания слизистой оболочки: синдром Шегрена, пузырчатка, афтозный стоматит.
- Эндокринные нарушения: аномальное состояние надпочечников, гипофиза, гипотиреоз, гипопаратиреоз, гипертиреоз, гиперпаратиреоз.
- Проблемы с регенерацией костной ткани: дисплазия, остеопороз, остеонекроз, остеопатия.
- Заболевания, связанные с сердцем и сосудами.
- Психические отклонения: шизофрения, паранойя, слабоумие, психоз.
- Алкогольная и наркотическая зависимость в последних стадиях.
Определяя целесообразность имплантации, врач учитывает соотношение пользы от проведенного лечения, риска осложнений и возможной опасности для здоровья пациента. Если в сравнении с улучшением качества жизни возможные осложнения не так уж существенны, имплантировать можно. Если нет – необходимо рассмотреть альтернативные методики протезирования.
Проблемы по вине самого пациента
Довольно часто случаются ситуации, когда неприятные последствия и осложнения возникают уже после успешной установки имплантата, причем по вине самого же пациента.
Необходимо в обязательном порядке соблюдать рекомендации своего врача по уходу за полостью рта после проведения имплантации. Недостаточная гигиена может привести к инфицированию – сначала десны, а затем и костной ткани.
В частности, иногда возникает периимплантит, который чреват серьезными последствиями.
Помимо рекомендаций по уходу, стоит четко исполнять все медицинские предписания и посещать врача по графику. Это снизит риски возникновения возможных проблем и продлит срок службы имплантов.