Особенности функционирования слюнных желез
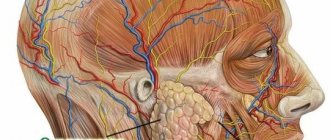
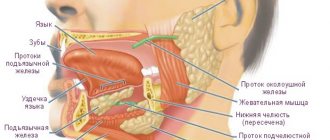
Эти органы находятся в ротовой полости, и их основная функция – выделение слюны, которая способствует увлажнению полости рта. Орган участвует в процессе еды и помогает улучшить переваривание продуктов питания.
Специалисты выделяют следующие возможные заболевания органов:
- Сиаладеноз. Это реактивно-дистрофическое изменение в органе.
- Сиаладенит. Его вызывают болезнетворные бактерии. Болезнь протекает в виде острого воспаления.
- Хроническое воспаление;
- Актиномикоз;
- Образование камней;
- Киста;
- Опухоль;
- Травма и повреждение органа.
Врач назначает терапию, в зависимости от определенного заболевания.
Общие методы исследования
У всех категорий пациентов, в том числе у тех, которые пришли на прием к врачу в первый раз, проводится визуальный осмотр ротовой полости. Далее специалист оценивает состояние желез путем пальпации.
При ощупывании области врач смотрит на состояние слизистой оболочки полости рта, оценивает размеры и консистенцию органов. Также необходимо установить болезненность и подвижность желез. При визуальном осмотре можно также выявить количество слюны во рту и ее консистенцию.
Для понимания общего течения болезни врач задает пациенту ряд вопросов. В первую очередь доктор интересуется, какого рода ощущения беспокоят больного, как долго длится состояние, а также какие факторы влияют на ухудшение ощущений. Для диагностики также важны наличие сухости или странного привкуса во рту.
Важно. Сложность в постановке диагноза состоит в том, что разные заболевания полости рта имеют схожие симптомы. В таком случае для уточнения диагноза назначается общий анализ мочи и специальное исследование крови.
Радиоизотопная диагностика заболеваний слюнных желез
Радиосиалография. Радиосиалографию применяют для определения количественной характеристики функционального состояния слюнных желез. Методика заключается в записи кривых интенсивности излучения одновременно над околоушной слюнной железой и сердцем после внутривенного введения раствора меченного 131I йодида натрия — Na131I или пертехнитата натрия, меченного 99mTcО4.
Радиосиалография отражает состояние концентрационной и выделительной функции околоушных слюнных желез, что особенно ценно для функциональной диагностики хронического паротита (I—III стадии) и ксеростомии (I—III степени).
При радиосиалографии 131I вводят внутривенно из расчета 0,4 мКи на 7 кг массы тела или 99mTc в количестве 50—70 мкКи (в 1 мл раствора); оба препарата вводят натощак. Для устранения помех при радиосиалографии блокируют щитовидную железу.
Радиосиалографию проводят на установке типа УРУ, располагая сцинтилляционные датчики над околоушной железой и сердцем (по левой парастернальной линии в четвертом межреберье) в положении больного лежа. Условия работы радиометра: уровень дискриминации 10, постоянная времени 20, коэффициент счета (S/P) 100 (иногда до 300). Чувствительность устанавливают по стандарту 131I индивидуально для каждого обследуемого.
Во избежание ошибок при радиометрии датчики устанавливают под некоторым углом, чтобы на запись кривой не оказывало влияние излучение противоположной железы.
Нормальная радиосиалограмма (РСГ) с функциональной пробой (стимуляция слюноотделения 5 г сахара, 15 г лимона) состоит из 3 кривых: двух от регистрации излучения околоушных слюнных желез (левой и правой) и одной от регистрации излучения сердца (рис. 62). На кривой каждой РСГ, полученной с околоушной железы, различают четыре элемента (отрезка):
- 1) сосудистый отрезок (момент поступления 131I с кровью в железу и окружающие ткани);
- 2) концентрационный отрезок — плато (период накопления 131I в околоушной железе через 20—25 мин);
- 3) экскреторный отрезок (снижение уровня кривой в результате падения радиоактивности в железе при функциональной пробе, выделения слюны в полость рта и ее проглатывание);
- 4) продолжение концентрационного отрезка (после приема пищи и время максимального накопления 131I в железе).
Радиосиалографию с 99mТс проводят в случаях повторных наблюдений для изучения динамики патологического процесса, так как период полураспада 99mТс равен 6,04 ч, а 131I — 8,06 дней.
Для дифференциальной диагностики слюнных желез (особенно опухолевой и хронических воспалительных процессов) используют радиометрическое исследование слюны с применением 131I.
131I в количестве 10 мкКи в 20—30 мл дистиллированной воды дают выпить больному натощак. Через 2, 4, 24 и 48 ч с помощью капсулы Красногорского собирают слюну из выводного протока околоушной железы после стимуляции 15 г лимона (или 30 г сахара и т. п.). Затем пробы слюны радиометрируют на колодезном счетчике.
Изучение возможностей этого метода позволило установить определенные диагностические признаки, присущие отдельным заболеваниям. Так, при ксеростомии отмечается резкое возрастание содержания 131I в пробах смешанной слюны при низкой секреторной способности слюнных желез, при слюннокаменной болезни подчелюстной железы содержание 131I в пробах смешанной слюны и слюны подчелюстных и подъязычных слюнных желез высокое, а секреторная способность желез не изменена; для острого паротита характерны высокий уровень концентрации 131I в пробах слюны околоушной слюнной железы при низком уровне ее секреторной функции, при хроническом паротите наблюдают высокую концентрацию радиоизотопа в слюне при сниженной секреторной способности пораженной железы.
При некоторых доброкачественных опухолях, околоушной области, например липоме, в слюне околоушной железы содержится повышенное количество 131I при неизменейной секреторной способности. Свищи околоушной железы сопровождаются некоторым повышением уровня 131I в слюне и резким снижением секреции.
Радиосканирование слюнных желез. Этот метод обладает по сравнению с радиосиалографией особенностью, заключающейся в том, что он позволяет получить визуализированную топическую характеристику функционального состояния паренхимы околоушных и подчелюстных слюнных желез.
Сканирование слюнных желез проводят с использованием 99mТс, который вводят внутривенно в количестве 2-3 мкКи. Исследование проводят на топографе с расположением датчика на расстоянии 0,5 см от кожи, через 30 мин после введения изотопа.
При хронических неспецифических воспалительных процессах околоушных слюнных желез на сканограмме определяют увеличение и изменение формы слюнной железы.
Для ксеростомии характерна неоднородная картина сканограммы. четко выявляются подчелюстные железы и участок радиоактивности слизистой оболочки полости рта. Иногда нет четкости в изображении околоушной и подчелюстной желез; их изображения на сканограмме сливаются, наблюдаются участки отсутствия радиоактивности различной формы и величины.
При таких новообразованиях, как смешанные опухоли и цилиндромы, в изображении пораженных слюнных желез выявляют дефекты, соответствующие локализации и размерам опухолей: отмечаются также изменения положений. формы и контуров изображения слюнной железы вследствие оттеснения ее опухолью. В зависимости от степени сдавления новообразованием слюнных протоков и сопутствующих воспалительных или дистрофических процессов могут возникать нарушения функциональной способности желез, наиболее выраженные при функциональных пробах.
Частные методы исследования
Частные методы обследования больных с заболеваниями в слюнных железах применяются в случае обнаружения определенного недомогания на этапе общей диагностики. При наличии у пациента сопутствующих заболеваний пищеварительного тракта ему также назначают частную диагностику.
Также советуем просмотреть: Можно ли вылечить поджелудочную с помощью бархатцов: польза растения и применение
Для постановки точного диагноза часто используется рентгенографическое исследование. К частным методам обследования также относятся сиалометрия и сиалография.
Рентгенография позволяет увидеть расположение и размеры камней в органе. Этот вид диагностики также позволяет увидеть железы в разных проекциях.
Сиалометрия применяется для изучения эффективности работы слюнных желез. С помощью нее можно оценить количество выделяемого секрета за единицу времени. Сбор анализов проводится строго натощак. Процедура длится разное время и зависит от самочувствия больного. Как правило, это не более 6 минут. При обследовании выделений лаборант оценивает количество слюны, а также наличие или отсутствие осадка и слизи.
Сиалография – это рентгенографическое исследование с использованием контрастных материалов. Получаемый снимок показывает форму и размеры органа, а также наличие камней.
Пантомосиалография позволяет оценить состояние сразу нескольких слюнных желез. Этот метод также предполагает введение в органы контрастного вещества.
При обнаружении у пациента признаков инфекционного заболевания назначается цитологическое исследование слюны. Показать состояние больного может также анализ слюны на содержание различных компонентов. При исследовании специалисты оценивают цвет, вязкость и прозрачность выделений.
Важно. Исследование слюны на цитологию проводится при помощи специальных инструментов. Увидеть изменения в выделениях можно под микроскопом.
При подозрении на заболевание слюнных протоков проводится зондирование с помощью специальных инструментов. Оно показывает расположение и состояние протоков. Следует помнить, что этот вид исследования довольно травмоопасный, так как зонды могут повредить стенки слюнных протоков.
Специальные методы исследования
Исследование слюнных желез может также проводиться при помощи специализированного оборудования. Это ультразвуковое оборудование, КТ, МРТ, а также инструменты для биопсии.
Сиалосонография позволяет выявить изменения в тканях слюнных желез при помощи ультразвукового исследования. Специалист оценивает размер и форму органов, их расположение по отношению к соседним тканям, а также структуру железы. Главным достоинством этого метода является отсутствие побочных эффектов и возможные короткие промежутки времени между соседними процедурами. Способ обнаружения патологий также отличает высокая эффективность.
Также советуем просмотреть: Выводной проток в зоне околоушной железы: значение, заболевания (паротит), лечение
Компьютерная томография основана на сканировании тканей и обнаружении изменений в структуре слюнных желез. Иногда в процессе исследования используется контрастное вещество, позволяющее существенно повысить достоверность получаемых данных.
МРТ можно использовать для определения диагноза практически для любых заболеваний слюнных желез. В частности, МРТ часто используют при протоколе исследования наличия сиалоаденита околоушных слюнных желез. Аппарат для МРТ основан на взаимодействии ядер водорода клеток тканей и магнитных полей. Этот метод позволяет уточнить стадию заболевания, а также обнаружить изменения в структуре желез даже при отсутствии видимых симптомов болезни.
Исследование слюнных желез
Исследование слюнных желез. При исследовании слюнных желез прежде всего обращают внимание на цвет кожных покровов и изменение контуров тканей в области анатомического расположения желез. Бели контуры изменены за счет припухлости, то определяют ее размеры и характер (разлитая, ограниченная, мягкая, плотная, болезненная, очаги размягчения, флюктуации). Если же изменение контуров железы обусловлено опухолевым процессом, то устанавливают точную локализацию опухоли в железе, четкость ее границ, размеры, консистенцию, подвижность, характер поверхности (гладкая, бугристая). Выявляют, имеется ли парез или паралич мимической мускулатуры и поражение жевательных мышц.
Затем в полости рта осматривают выводные протоки, а также подъязычные слюнные железы. Для осмотра устьев выводных протоков околоушных слюнных желез, которые находятся на слизистой оболочке щеки по линии смыкания зубов на уровне первого верхнего моляра, стоматологическим зеркалом или тупым крючком оттягивают вперед и несколько кнаружи угол рта. Слегка массируя околоушную слюнную железу, наблюдают за выделением слюны из устья протока, определяя при этом характер слюны (прозрачная, мутная, гнойная) и хотя бы приблизительно ее количество. Для того чтобы осмотреть проток подчелюстной и задний отдел подъязычной слюнных желез стоматологическим зеркалом отводят в сторону язык. В переднем отделе подъязычной области осматривают выводное отверстие протоков подчелюстной и подъязычной слюнных желез. Массируя подчелюстную слюнную железу, устанавливают характер и количество ее секрета. Путем пальпации по ходу протока сзади наперед определяют наличие в протоке слюнного камня или воспалительного инфильтрата. Производя пальпацию со стороны полости рта и подчелюстной области (бимануально), более точно устанавливают величину, консистенцию подчелюстной и подъязычной слюнных желез. В случае локализации камня в подчелюстной слюнной железе она бывает увеличенной, плотной и болезненной. При определенных показаниях (подозрение на наличие камня, деформацию протока, его сужение, заращение) и отсутствие воспалительных явлений можно производить осторожное зондирование протока.
Подготовка больного к наркозу
Иногда при исследовании секреторной функции производят сбор слюны из двух симметричных слюнных желез, вводя в их протоки специальные канюли. Слюну собирают утром натощак (дав больному перед этим 8 капель 1 % раствора пилокарпина) в течение 20 мин в две градуированные пробирки, которые держит больной. Отметив количество слюны в каждой пробирке (по данным Т. Б. Андреевой, в норме за 20 мин из околоушной железы выделяется 0,9—5,1 мл, чаще же 1,1—2,5 мл, из подчелюстной — 0,9—6,8 мл, чаще 1—3 мл), определяют рН слюны, ее вязкость, количество белка, производят посев слюны на микрофлору и определение чувствительности последней к антибиотикам. При нормальной функции исследуемых желез приведенные выше показатели будут одинаковыми, в случае же поражения одной из желез — разными.
На основании жалоб, анамнеза, внешнего осмотра и пальпации с большой долей достоверности можно установить характер заболевания (воспалительные процессы, системные поражения, слюннокаменная болезнь, опухоли, опухолевидные образования, повреждения и их последствия).