карпульная анестезия в стоматологии что это такое и как проводится
659
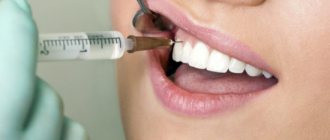
То, что современные способы лечения зубов проводятся практически безболезненно, является несомненным достижением стоматологии и применением эффективных препаратов в качестве анестетика.
Многие пациенты, особенно люди преклонного возраста, искренне удивляются вариантам выполнения заморозки рабочей площади, причудливым формам шприцов и одноразовых ампул.
В данной статье пойдет речь об одном из инновационных методик проведения процедуры обезболивания – карпульной анестезии.
Общее представление
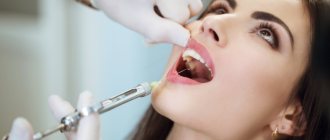
Название методики обусловлено конструкцией шприца, содержимое которого резко снижает порог чувствительности нервных тканей зуба.
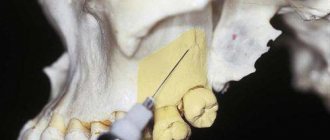
Капсула, в которую помещен препарат, называется карпула. Несмотря на специфическую упаковку лекарственного средства, сама технология проведения манипуляции – стандартная.
Карпульный укол – это шприц многоразового применения. Данное устройство сделано из медицинского металлического сплава, и состоит из каркаса, поршневой части и иглы. При этом поршень нельзя полностью извлечь из корпуса, на боковой части которого есть зазор для размещения капсулы.
Она представляет собой специальную ампулу, куда помещен обезболивающий состав. Капсула герметично запаяна, на одном конце имеет резиновую заглушку, а на втором – металлический клапан.
Устройство работает по следующему принципу – после того, как карпула с необходимым средством помещается в зазор шприца, в него ввинчивают иглу и делают инъекцию.
При этом заглушка должна находиться на противоположной от иглы, стороне. При нажатии на поршень лекарство вводится в полость органа и достигает цели.
Преимущества
По мнению практикующих стоматологов, данный вид анестезии имеет следующие преимущества перед аналоговыми обезболивающими препаратами:
- максимально точное соблюдение дозировки. Одна единица карпули вмещает содержимое объемом 1,7 мл;
- 100% стерильность – каждая инъекция выполняется иглой одноразового применения, а содержимое капсулы закачано в строгом соответствии с требованиями антисептики. Соответствие нормам стерильности особенно актуально для тех пациентов, чья иммунная система ослаблена серьезными заболеваниями, например, сахарный диабет;
- хорошая переносимость – игла, которой комплектуется приспособление, настолько тонкая, что ее ведение в мягкие ткани практически не вызывает болезненных ощущений. Кроме этого, она упрощает введение препарата там, где слизистая близка к надкостничной зоне;
- комфортные условия в работе для стоматолога – шприц удобно располагается в руке врача и, в отличие от стандартных шприцов, легко направляется в разные стороны, благодаря особенностям конструкции. Игла настолько гибкая и прочная, что ее можно гнуть, не опасаясь, что она сломается и травмирует пациента;
- невозможность введения не того препарата – на упаковке находится маркировка с наименованием и дозировкой состава, находящегося внутри карпули.
Недостатки
Что касается отрицательных моментов карпульной анестезии, то их практически не выявлено.
Ряд пациентов отмечают дороговизну препарата, что делает его ограниченным для категории граждан с невысоким материальным достатком.
Однако, это спорный недостаток, поскольку сложность изготовления средства и высокая эффективность сопряжены с дополнительными затратами на изготовление. Качественный товар не может стоить дешево.
Еще один минус – невозможность модицифицировать состав. В него нельзя добавлять вазоконстриктор, а в ряде клинических случаев это необходимо.
Содержимое инъектора
Применение препарата требует от стоматолога знания состава обезболивающего средства. Эти сведения содержатся на упаковке, там приведена подробная раскладка процентного соотношения всех его составляющих.
Инъектор включает в себя:
- анестетик – это вещество, благодаря которому до минимума снижается болевой порог чувствительности в зоне проведения инъекции. Эти соединения классифицируются как категория амидов и их производных. Это в основном, Лидокаин, Прилокаин, Артикаин;
- вазоконстриктор – активизирует сосудосуживающие процессы, что пролонгирует купирование нервных окончаний и увеличивает эффект от воздействия препарата. Кроме того, вещество препятствует преждевременному вымыванию лекарства из рабочей площади.Имеет серьезное ограничение к применению – крайне осторожно назначают средство людям с патологиями сердечнососудистой системы, сахарным диабетом в любой стадии течения заболевания, и пожилым пациентам. К вазоконстрикторам относят – адреналин, мезатон;
- антиоксиданты – преимущественно это натриевые сульфиты или бисульфиты. Их основная функция – предохранение вазоконстриктора от разрушающих процессов, возникающих под негативным воздействием кислородной среды. Могут спровоцировать индивидуальную непереносимость, вплоть до проявлений острых аллергических реакций, поскольку содержат фрагменты серы. Противопоказаны при заболеваниях, поражающих легкие и бронхи;
- консерванты – обеспечивают сохранность состава до момента его вскрытия;
- ЭДТА – металлсвязывающее вещество;
- парабены – фрагменты, обеспечивающие абсолютную стерильность содержимого капсулы. Это особенно важно при транспортировке в регионы с жарким климатом.
Благодаря такому сбалансированному составу, обезболивающее средство надежно защищено от проникновения патогенных микроорганизмов.
Основное требование, связанное со спецификой состава анестетика – перед применением лекарств убедиться, что у пациента нет аллергии на его производные.
Пренебрежение к этому правилу чревато анафилактическим шоком, способным нанеси непоправимый вред здоровью человека.
В видео представлено описание инновационного карпульного шприца однократного применения.
Правила и сроки хранения
Любое лекарственное средство нуждается в правильном хранении. Необходимо содержать капсулы в темном месте. Оптимальная температура хранения – 23-25 градусов.
Несоблюдение основных условий сокращает сроки годности состава, а неправильная транспортировка может нарушить структурную целостность упаковки.
Такие препараты применять ни в коем случае нельзя. Хранить инъекторы нужно в местах, недоступных для детей и домашних животных.
Признаки потери свойства препарата
Понять, что лекарственный эффект препарата нейтрализован и он потерял основные свои характеристики, можно по ряду признаков:
- нарушена целостность упаковки – чаще всего виной этому неаккуратная транспортировка;
- в жидкости появился нехарактерный осадок либо поменялся оттенок состава – так случается при нарушении температурного режима, вызывающего перегрев. Вазоконстриктор распадается, и средство меняет свое структурное содержание;
- появление пузырьков газа величиной более 0,2 см. Является следствием заморозки;
- появление на внешней стороне ампулы фрагментов ржавчины.
Требования к препаратам
Основные требования, выдвигаемые специалистами к средствам, применяемым в качестве обезболивания:
- предсказуемость эффекта – доктор должен быть уверен, что результат будет глубоким и времени его действия хватит для проведения лечения;
- безопасность – лекарство не должно носить аллергических проявлений, не содержать в своем составе токсины, иметь минимум побочных эффектов.
Популярные средства
Самым популярным вариантом карпульной анестезии является продукция французских производителей, эффективной и доступной по цене:
- Ультракаин– наиболее востребованная концентрация при стоматологическом обезболивании. Эффект наступает, спустя пару минут и действует не менее часа;
- Убистезин― длительность обезболивания не превышает получаса, этого времени достаточно в большинстве клинических случаев. Показание к применению: дети, беременные женщины;
- Скандонест – обладает высокой концентрацией адреналина. Побочное действие – длительный сосудосуживающий результат. Препятствует появлению кровоточивости;
- Септанест — отличается мягким действием. Порог чувствительности сохраняет предельно низкий уровень в течение 15-20 минут. Показан людям, склонным к аллергии, имеющим тяжелые патологии и серьезные хронические заболевания, когда более сильные препараты использовать не рекомендовано.
Причины отсутствия обезболивающего действия
В ряде случаев эффект от воздействия средства может быть минимальным, либо отсутствовать вовсе, то есть чувствительность тканей осталась практически на прежнем уровне.
Этому есть свои причины. Если исключить повреждение упаковки и нарушение свойства состава, отсутствие обезболивания объясняется следующими факторами:
- страх перед предстоящей процедурой – страх блокирует другие рефлексы, и анестезия не наступает;
- продуцирование адреналина – он усиленно вырабатывается в моменты паники и попадает в нервные клетки, нейтрализуя действие лекарства.
Чтобы исключить такие проявления, специалисты рекомендуют пациентам, склонным к паническому страху перед стоматологом, за полчаса до процедуры принять успокаивающее.
Тормозящее действие может оказывать хроническая алкогольная зависимость, а так же привыкание организма к средству.
Отзывы
Карпульное обезболивание применяется в отечественных клиниках практически повсеместно.
Основное ее предназначение – устранить страх перед лечением и сделать его максимально комфортным.
Источник: https://www.vash-dentist.ru/lechenie/zubyi/karpulnaya-anesteziya-v-stomatologii-chto-eto-takoe.html
Карпульная анестезия в стоматологии: преимущества и недостатки
- Что представляет собой карпульная анестезия
- Преимущества карпульной анестезии
- Недостатки карпульной анестезии
- Требования, применяемые к местным анестетикам
- Какие анестетики применяются наиболее часто
- Какой анестетик лучше
Важнейшее условие современного лечения – это безболезненность всех лечебных и диагностических манипуляций. Стоматологи до сих пор пытаются добиться лучшего обезболивания, чтобы сгладить факторы, травмирующие психику пациента и вызывающие у него страх перед зубными врачами.
Карпульная анестезия – это обезболивание, с использованием специального шприца. Он применяется для комфортной и безопасной анестезии.
Карпульный шприц
Карпульный шприц представляет собой металлическое устройство для многоразового применения, оснащенное поршнем, иглой и корпусом.
Поршень в данном случае нельзя полностью извлечь с помощью движения назад, как у одноразового шприца, кроме этого, в боковой части корпуса шприца находится особая выемка для карпулы – специальной ампулы, содержащей анестетик, герметично запечатанной и оснащенной пробкой из резины на одном конце и металлической крышкой на другом конце.
К наиболее современным обезболивающим средствам специалисты относят анестетики на основе Артикаина.
По словам специалистов, принцип действия карпульного шприца таков: в шприце размещается необходимая карпула, затем к нему прикрепляется одноразовая игла, после чего устройство готово для использования.
Карпулу необходимо вставить таким образом, чтобы крышка оказалась со стороны иголки, так как она должна пробиваться обратным ее концом, а пробка должна располагаться с поршневой стороны.
Проталкивание пробки при помощи поршня обеспечивает продвижение анестезирующего средства по игле в глубину тканей.
На настоящий момент в современных стоматологических заведениях специалистами применяются именно карпульные шприцы, удобные и технически продуманные.
Преимущества карпульной анестезии
По словам специалистов, карпульная анестезия отличается следующими преимуществами:
- Точная дозировка количества анестетика. В каждой карпуле находится 1,7 миллилитра анестезирующего средства, что облегчает контроль над дозой обезболивания
- Стерильность. Для каждого отдельного пациента применяется одноразовая иголка, а раствор внутри карпулы запечатан с соблюдением норм асептики. Это очень важно, особенно при лечении пациентов с низким уровнем иммунитета, например, при иммунодефицитах или сахарном диабете
Анестезия
- Легкая переносимость для пациента. Игла карпульного шприца имеет меньшую толщину по сравнению с одноразовым шприцем, поэтому ее введение в ткани практически не ощущается. Помимо прочего, она способна облегчить техническое проведение обезболивания для специалиста и субъективные ощущения для пациента в ходе инфильтрационной анестезии с язычной и небной челюстной стороны, где слизистая оболочка имеет очень плотную спаянность с надкостницей
- Удобство для специалиста. Карпульный шприц намного легче фиксируется в руке и направляется в стороны, чем одноразовый шприц. Это возможно благодаря его продуманной конструкции. Игла такого шприца имеет большую гибкость, что позволяет при необходимости практически без ограничений сгибать ее, не боясь отламывания
- Полное исключение возможности инъекционного введения постороннего вещества или другого анестетика. Медицине известны случаи, когда в процессе обезболивания специалист вводил не то анестезирующее средство, а в некоторых ситуациях пациенту вводилось совершенно другое вещество, например, антисептик или спирт. Карпульная анестезия исключает вероятность такого исхода событий, так как на каждой из карпул указано название препарата для обезболивания, его концентрация и количество
Недостатки карпульной анестезии
Несмотря на имеющиеся несущественные недостатки, карпульная анестезия заняла прочное место среди современных вариантов обезболивания. К таким недостаткам можно отнести:
- Стоимость. Это связано в основном со сложностью конструкции карпульного шприца. Кроме этого, качественные карпульные шприцы стоят дороже более дешевых вариантов
- Невозможность модификации анестезирующего средства. Специалист, применяющий карпульную анестезию, не имеет возможности добавления при необходимости вазоконстриктора, ведь вскрыть карпулу до непосредственного использования нельзя
Требования, предъявляемые к местным анестетикам
Классические требования, предъявляемые к местным анестетикам:
- Минимальная аллергенность и токсичность
- Отсутствие повреждающего воздействия на нервы и ткани
- Как можно более низкая вероятность возникновения побочных эффектов и развития осложнений
- Быстрое рассасывание организмом
- Однако помимо классических требований к анестетикам должны применяться также дополнительные требования, которые улучшат качество лечения
Дополнительные требования, предъявляемые к местным анестетикам:
- Глубокая и полная анестезия пульпы, твердых тканей, слизистой рта и периапикальных тканей
- Достаточно быстрое время наступления обезболивания (не более пяти минут)
- Продолжительный эффект – анестезия должна обеспечивать полную безболезненность на протяжении всего лечения, в том числе и на последних этапах операции. Таким образом, длительность действия анестетика, особенно при сложных операциях, должна составлять около часа
- Полное и быстрое прекращение анестезии после окончания процедуры, то есть через 2,5 – 2 часа
- Сохранение фармакологических свойств и химической стабильности во время хранения, то есть в течение 2-3 лет
Карпульная анастезия
Какие анестетики применяются наиболее часто
К наиболее современным обезболивающим средствам специалисты относят анестетики на основе Артикаина – действующего вещества, применяемого в анестетиках под названием Септанест, Убистезин Ультракаин и многих других. Анестезирующие средства артикаинового ряда отличаются действием, которое превосходит по эффективности Лидокаин в 1,5-2 раза и Новокаин в 5-6 раз.
Важным преимуществом анестетиков артикаинового ряда перед другими обезболивающими является эффективность при обезболивании области воспаления. К примеру, при гнойном воспалении Новокаин практически не действует, а активность Лидокаина сильно снижается.
На настоящий момент в современных стоматологических заведениях специалистами применяются именно карпульные шприцы, удобные и технически продуманные.
Многие анестезирующие средства, кроме базового обезболивающего компонента, например, артикаина, содержат также сосудосуживающие вещества, такие, как эпинефрин и адреналин. Такие вещества благодаря сужению сосудов в инъекционном очаге позволяют сократить вымывание обезболивающего средства, что увеличивает силу и длительность анестезии.
Ультракаин
Специалисты выделяют следующие часто применяемые современные анестетики:
- Ультракаин. Данное средство выпускается компанией из Франции под названием Санофи Авентис в 3 вариантах, отличающихся наличием или отсутствием в составе эпинефрина и его концентрации. Ультракаин Д не содержит эпинефрина и консервантов, Ультракаин ДС имеет концентрацию эпинефрина 1:200.000, Ультракаин ДС форте – 1:100.000
- Убистезин. Данное средство выпускается компанией из Германии под названием ЗМ в 2 вариантах концентрации эпинефрина. Убистезин имеет концентрацию эпинефрина 1:200.000, Убистезин форте – 1:100.000. Состав не отличается от состава Ультракаина
- Септанест. Данное средство применяется в стоматологии не первый год и выпускается в 2 вариантах с концентрациями адреналина 1:200.000 и 1:100.000. Септанест, в отличие от Ультракаина и Убистезина, имеет в составе консерванты, способные вызывать аллергию
- Скандонест. Данное средство выпускается компанией из Франции под названием Септодонт, в основе Скандонеста лежит Мепивакаин 3%. Анестетик не содержит сосудосуживающих ингредиентов и консервантов. Применяется в стоматологии только для пациентов группы риска, для которых не разрешены анестетики с эпинефрином и адреналином, и для лиц с бронхиальной астмой. Аналогом средства специалисты называют анестетик Мепивастезин 3%, выпускаемый немецкой компанией ЗМ
Какой анестетик лучше
Многие утверждают, что практически все современные анестетики действуют одинаково и надежно «замораживают» челюсть.
Практически всем подходит обычный Ультракаин, но некоторые предпочитают Убистезин, хотя, по сути, по составу они ничем не отличаются.
Главное, что советуют как пациенты, так и врачи – это пройти аллергопробы перед введением анестетика, чтобы избежать неприятных инцидентов.
Также стоит отметить, что обезболивание зависит не только от анестетика – важную роль играет техника анестезии. Так что если вы чувствовали боль при лечении, то проблема, скорее всего, не в анестетике, а в том, как врач провел обезболивание.
Полезная статья?
Сохрани, чтобы не потерять!
Отказ от ответственности: Этот материал не предназначен для обеспечения диагностики, лечения или медицинских советов. Информация предоставлена только в информационных целях. Пожалуйста, проконсультируйтесь с врачом о любых медицинских и связанных со здоровьем диагнозах и методах лечения. Данная информация не должна рассматриваться в качестве замены консультации с врачом.
Источник: https://stom.32top.ru/stat/339/
Купить онлайн
Считается, что проведение аспирационной пробы необходимо для предотвращения попадания иглы в кровеносный сосуд и исключения быстрого внутрисосудистого введения раствора местного анестетика, что может вызвать токсические осложнения [2]. Аспирация — важный фактор безопасности местной анестезии, являющийся, согласно данным Американской дентальной ассоциации (1973) [7], желательным элементом инъекции, а по S. Malamed (2004) [8] — обязательным.
Интралигаментарная анестезия (ИЛА) получила широкое распространение благодаря появлению неаспирационного прессорного шприца. Аспирацию при спонгиозных методах анестезии невозможно провести прессорным шприцем, так как конструктивно в нем отсутствует механическая связь поршневого стержня c пробкой картриджа. Однако S. Malamed (2002, 2004) [8, 9] считает, что при нормально выполненной ИЛА, внутрикостной и интрасептальной анестезиях имеет место только отрицательный аспирационный тест (!?). А.Ж. Петрикас и соавт. (1987, 2011) [4, 5, 10], наоборот, показали, что при спонгиозных анестезиях — интрасептальной и собственно внутрикостной — почти всегда наблюдается положительная (!) аспирация, что подтверждают диссертационные работы их коллег [1, 3, 6].
Это — одно из доказательств сосудистого механизма внутрикостных или дополнительных анестезий. Дентист не учитывает опасности сосудистой инъекции. Нам не известны исследования аспирации при этих методах анестезии.
Предполагая сосудистый механизм интралигаментарной инъекции, целесообразно пронаблюдать связь положительной или отрицательной аспирации с эффективностью анестезии. Особый интерес при этом представляют нижние боковые зубы — самые трудные для местной анестезии. Использование электротестирования — важный элемент для лабораторной оценки обезболивания [11].
Нашими целями были: 1) исследовать частоту аспирационного теста (АТ) при ИЛА; 2) исследовать с помощью электротестирования глубину ИЛА пульпы нижнего моляра при положительной и отрицательной аспирации.
Материал и методы
Рандомизированное, перекрестное исследование выполнено на 36 добровольцах — 17 мужчинах и 19 женщинах — в возрасте 19—24 лет, практически здоровых (класс I ASA). У каждого студента после обсуждения с ним характера инъекции было получено добровольное письменное согласие на участие в опыте. Исследование одобрено этическим комитетом ТГМА с дальнейшей экспертизой протоколов.
Для ИЛА использовали 4% растворы артикаина с адреналином 1:100 000 и 1:200 000.
ИЛА каждому испытуемому проведена 1 оператором (М.Д.В.) с помощью компьютерного инъектора QuickSleeper («Dental Hi Tec Cholet», France). Использовались специальные интралигаментарные иглы длиной 9 мм и диаметром 0,3 мм Intralig-S («Dental Hi Tec»). Объектом тестирования был нижний первый моляр (Н6). При этом исключались зубы с гингивитом, с большими реставрациями и эндодонтическим лечением. Инъектор обеспечивал постоянную скорость инъекции — 1,0 мл МА≈102 с. Анестезия достигалась применением 2 классических вколов — с мезиальной и дистальной сторон этого зуба, а при их недостаточности — еще 1—3 дополнительными вколами [3].
Аспирация создавалась реверсом поршня шприца в течение 5 с. Электроодонтометрию (ЭОМ) проводили до анестезии и после каждого вкола. Эффективность анестезии оценивали по величине порога болевой чувствительности пульпы с помощью аппарата для электроодонтодиагностики ИВН-98 Пульпотест-Про («Каскад», Россия) у интактного нижнего первого моляра. Порог болевой чувствительности определяли в микроамперах (мкА) до появления ощущения боли. Критерием наступления пульпарной аналгезии служила величина порога в 100 мкА, признанная в российской эндодонтии показателем гибели пульпы или выключения ее чувствительности [2]. Дополнительно учитывали второй показатель глубины обезболивания — максимальную аналгезию (полную анестезию) — 200 мкА.
Статистический анализ результатов проводился с применением критериев t и χ2.
Результаты и обсуждение
ИЛА была успешной на всех 36 нижних молярах. Она достигалась несколькими вколами — от 1 до 5 (в среднем — 3,2), а также увеличением вводимой дозы анестетика от 0,4 до 1,2 мл (в среднем — 0,7 мл). В 2 случаях анестезия была достигнута 1 вколом. При каждой эффективной анестезии 1 из вколов, а иногда и 2 сопровождались положительной аспирацией. Показателем положительной аспирации была тонкая струйка крови или розовое окрашивание раствора анестетика в картридже (рис. 1).
Рисунок 1. Положительный АТ при ИЛА, проведенный с помощью компьютерного шприца SleepеrOne («Dental Hi Tec»).
В результате в 34 (94,4%) из 36 успешных ИЛА имели место положительные аспирации. Положительный АТ наблюдался при 50 (43,9%) из 114 вколов, отрицательный — при 64 (56,1%) вколах (см. таблицу).
При положительной аспирации (50 вколов) пульпарная аналгезия развивалась в 42 (84%) наблюдениях, причем в 35 (70%) — с максимальным показателем ЭОМ 200 мкА (полное выключение чувствительности) и в 7 (14%) — со сниженными ее порогами — от 102 до 180 мкА. При выполнении 8 (16%) вколов показатели ЭОМ не достигали уровня пульпарной аналгезии, хотя и были относительно высокими — от 60 до 90 мкА.
При отрицательной аспирации (64 вкола) показатели ЭОМ в 96,9% случаев были ниже 100 мкА. В 2 (3,1%) случаях тем не менее через 3—5 мин наблюдалась пульпарная аналгезия с показателями ЭОМ 100 и 110 мкА.
В 2 случаях из 36 ИЛА, когда пульпарная аналгезия наступила сразу после единственного вкола при положительном аспирационном тесте, показатель ЭОМ был максимальным — 200 мкА.
Изменения средних показателей ЭОМ с результатами статистической обработки в зависимости от положительной или отрицательной аспирации представлены на рис. 2.
Рисунок 2. Средние величины болевого порога (мкА) с доверительными границами (р=0,05) при ЭОМ нижнего первого моляра до и после ИЛА в случаях положительной или отрицательной аспирации при 114 вколах 4% артикаина с адреналином.
Средние показатели ЭОМ при 36 ИЛА после 50 вколов с положительной аспирацией составили 171,6±7,9 мкА, при отрицательном АТ после 64 вколов — 38,2±3,4 мкА (различия между всеми показателями ЭОМ высокодостоверны; р<0,001). Показатели ЭОМ при вколах с отрицательной аспирацией достоверно повышались по сравнению с исходными (до анестезии), при вколах с положительной аспирацией — по сравнению с показателями до анестезии и с показателями с отрицательной аспирацией.
В 34 (94,4%) из 36 случаев ИЛА нижнего первого моляра почти всегда достигалась несколькими вколами (всего — 114), один из которых, как минимум, был с положительной аспирацией. Абсолютный положительный успех инъекций достигался как благодаря нескольким вколам, так и увеличенной дозе ИЛА (в среднем — 0,7 мл). Только в 2 (5,6%) из 36 анестезий во всех вколах аспирация была отрицательной. Это противоречит данным S. Malamed, повторенным в нескольких руководствах ADA. Положительную аспирацию при интрасептальной анестезии наблюдал А.Ж. Петрикас в 1987 г., при внутрикостной (Stabident Technic) — Л.А. Якупова в 2006 г. и при интрасептальной — О.Е. Ефимова в 2011 г., что отражено в их диссертационных работах [1, 4, 6].
Положительная аспирация, как правило, сочеталась с пульпарной аналгезией и, наоборот, отрицательная аспирация почти всегда — с недостаточным обезболиванием.
Гипотеза, в соответствии с которой положительная аспирация при ИЛА — гарантия обезболивающего эффекта, подтверждается убедительными данными математической обработки результатов данного исследования (χ2=7,75; р<0,01 и тест t, p<0,001 — см. рис.2).
Эта гипотеза указывает на наличие ведущего сосудистого компонента в механизме ИЛА, хотя и не во всех случаях. Результаты наблюдения, проведенного на 36 испытуемых, достоверны; они охватывают 114 аспирационных проб и подкреплены электротестированием. Данные исследования указывают на существенное, но, видимо, виртуальное заблуждение S. Malamed [8, 9], допущенное в оценке аспирации при внутрикостных анестезиях. Последствия, вытекающие из этой ошибки, не входят в задачу настоящего исследования и нуждаются в серьезной дискуссии.
В 2 случаях пульпарная аналгезия развилась при отсутствии крови в шприце (АТ — отрицательный) только за счет инъекционного давления и диффузии (инфильтрации) анестетика, т.е. без явного сосудистого компонента. И, наоборот, в других 2 случаях полная анестезия практически под иглой была достигнута при положительной аспирации 1 сосудистой инъекцией. В остальных случаях имел место смешанный механизм анестезии: сосудистый плюс диффузный. Тем не менее сосудистый компонент преобладал над диффузным: 84% против 3%.
В этом логичном объяснении необходимо учитывать анатомию анестезируемого нижнего первого моляра, состоящего из 2 корней с разными источниками кровоснабжения.
Отсутствие пульпарной аналгезии с положительным аспирационным тестом в 8 (16%) из 50 инъекций при наличии довольно высоких показателей болевого порога при воздействии электрическим током, вероятно, обусловлено попаданием анестетика только к 1 из 2 корней первого моляра.
Применение ЭОМ оказалось полезной манипуляцией для получения надежного контролируемого обезболивания. В клинике при недостаточной электротестируемой анестезии дополнительные вколы всегда решали возникшую проблему [3].
Итак, в настоящем исследовании впервые изучено явление аспирации при интралигаментарной инъекции. Положительная аспирация наблюдалась в 94,4% случаев при проведении ИЛА, она является показателем эффективного обезболивания; представлено очевидное доказательство сосудистого механизма ИЛА в виде положительной аспирации при инъекции, которая прямо связана с ее обезболивающим эффектом; при ИЛА, проведенной с отрицательной аспирацией, в некоторых редких случаях возможно развитие обезболивания пульпы зуба с некоторой задержкой (3—5 мин) этого эффекта и его снижением.
Карпульная анестезия в стоматологии ― что это такое и особенности инъектора
4026
Анестезия стала неотъемлемой частью стоматологического лечения.
Она применяется не только для спокойствия и комфорта пациента, но и для облегчения работы врача.
Процесс усовершенствования в стоматологии касается не только лечения и протезирования, но и видов анестезии. Эта статья посвящена такому виду обезболивания, как карпульная анестезия — что это такое, а каков принцип ее действия.
Признаки потери свойств препарата
Препарат для анестезии может прийти в негодность не только из-за истечения срока годности, но и из-за несоблюдения условий хранения.
Существует несколько признаков того, что препарат потерял свои свойства и не может использоваться:
- Повреждение целостности ампулы. Мелкие трещины могут возникнуть при неправильной транспортировке. Использование карпул с дефектами может привести к их разрушению в момент постановки инъекции;
- Раствор изменил цвет или появился осадок. В идеале раствор должен быть прозрачным. Появление примесей свидетельствует об изменении его химического состава. Это может происходить по причине распада вазоконстриктора под действием тепла;
- Наличие пузырьков большого размера. Мелкие пузырьки всегда присутствуют в растворе из-за удаления кислорода в процессе производства. При сильном охлаждении ампул в процессе хранения или транспортировки появляются пузырьки размером более 2 мм и даже возможно незначительно выталкивание резиновой пробки. Подобные ампулы необходимо вернуть производителю;
- Появление ржавчины на карпуле свидетельствует об изменении ее химического состава или о неправильной процедуре дезинфекции.
При обнаружении подобных признаков, карпулу использовать категорически запрещено, так как кроме отсутствия эффекта может возникнуть непредвиденное побочное действие.
Карпульная анестезия в стоматологии – препараты, техника выполнения
Сегодня в карпульная анестезия в стоматологии применяется чаще, чем какая-либо другая, потому что это удобно и безопасно. Такой метод местного обезболивания нравится и пациентам, и врачам, потому что обладает сплошными преимуществами. Что же это такое, в чем заключаются его особенности, и есть ли у карпульной анестезии минусы?
Описание метода
Метод получил название от одной из составных частей комплекта, необходимого для проведения анестезии. Карпула – это ампула с раствором анестетика. Она герметична и с одной стороны закрыта металлической крышкой, а с другой – резиновой пробкой (поршнем). Карпула легко помещается в специальный шприц, который имеет составную конструкцию:
- полый корпус, в который и помещается карпула;
- шток, с помощью которого производится давление на поршень;
- переходник с резьбой для навинчивания одноразовой иглы.
Иголки для проведения карпульной анестезии очень тонкие, но прочные. Эти два свойства позволяют снизить болезненные ощущения у пациента во время прокола, а врачу удобно манипулировать шприцом, если вдруг нужно поменять направление иглы для охвата большей зоны обезболивания.
Принцип действия карпульного шприца прост. В его корпус помещается ампула. Шток выставляется в оттянутое положение.
С другой стороны прикручивается игла, которая одновременно прокалывает резиновую пробку.
Проталкивание пробки с помощью поршня и обеспечивает продвижение анестетика по игле для поступления его в глубину тканей. Как только врач перестает давить на шток, подача раствора останавливается.
Преимущества и недостатки
Молодые пациенты не застали времени, когда растворы для анестезии готовились отдельно.
Врач оценивал необходимость присутствия каждого компонента (сам анестетик, вазоконстриктор, антиоксидант) и смешивал их в определенных пропорциях. Затем раствор набирался в обычный одноразовый шприц, и производился укол в десну.
Это требовало много времени, да и риски смешать что-то неправильно были высоки. А иголка была слишком толстой, что причиняло пациенту боль.
Сегодня же все знают о карпульной анестезии в стоматологии, т.к. видели, что это такое специальное устройство для проведения местного стоматологического обезболивания быстро и безопасно. Какими же преимуществами обладает этот метод?
- Не нужно готовить анестетик. У врача есть набор карпул с различными составами, указанными на этикетке. Поэтому стоматолог спокойно выбирает нужный препарат и делает инъекцию.
- Точная дозировка. На штоке шприца есть риски, которые показывают стоматологу, сколько мл раствора уже введено.
- Стерильность. Иголка одноразовая, а раствор для карпульной анестезии заключен в герметичную ампулу, поэтому инфицировать пациента практически невозможно.
- Минимум боли. Игла еще и очень тонкая, что позволяет проводить обезболивание с минимальным дискомфортом для пациента.
- Удобство для врача. Стоматолог легко держит карпульный шприц и свободно им манипулирует, благодаря его эргономичности.
Недостаток у карпульной местной анестезии только один – его стоимость. Клиника существенно тратится на закупку карпул, а также на дезинфекцию шприцов, поэтому пациенту приходится платить за обезболивание. Но это не так дорого, чтобы отказываться от анестезии вовсе. Средняя стоимость 200 рублей.
Виды шприцов
Для карпульной анестезии изначально использовались только многоразовые металлические инъекторы.
Наверняка многие пациенты видели эти жуткие шприцы с тремя кольцами для опоры пальцев стоматолога: один на конце штока и два на конце корпуса. Каждый инъектор рассчитан на проведение карпульной анестезии для одного пациента.
После процедуры шприц отправляется на дезинфекцию, где проходит ряд обязательных действий: разборка, чистка, стерилизация и т.д.
Сегодня на смену многоразовым металлическим инъекторам пришли одноразовые пластиковые. Они выпускаются в герметичных пакетах, которые вскрываются при пациенте непосредственно перед проведением карпульной анестезии. Устройство пластикового инъектора точно такое же, но он меньше по размеру и легче по весу.
особенность и преимущество одноразовых карпульных шприцов заключается в их безопасности для медперсонала. При работе с металлическим инъектором нередко происходит следующее: стоматолог снимает с иглы колпачок, проводит анестезию, затем при надевании колпачка промахивается и укалывается.
Любопытно! Стоматолог, который случайно уколет палец об иглу, которую только что использовал для местной анестезии, может моментально заразиться разными инфекционными заболеваниями: от гепатита до ВИЧ.
Для пластиковых инъекторов выпускают специальные иглы с дополнительным колпачком, который защищает врача от случайной микротравмы. Этот колпачок легко выдвигается после проведения анестезии и позволяет извлекать и затем утилизировать иглу без риска уколоться и инфицироваться.
Что представляет собой карпульная анестезия
В основе названия анестезия карпульная имеет принцип устройства шприца, используемого для снятия чувствительности. Техника проведения обезболивания осталась неизменной.
Карпульный шприц – это многоразовое металлическое устройство, имеющее корпус, поршень и иглу. Поршень, в отличие от одноразового аналога, нельзя полностью вынуть движением назад, а в боковой части корпуса имеется выемка для помещения карпулы. Карпула представляет собой своеобразную ампулу с анестетиком, герметично запечатанную и имеющую металлическую крышку с одного конца и резиновую пробку с другого.
Принцип действия таков: после помещения в шприц нужной карпулы к нему прикручивается одноразовая игла, и устройство готово к применению. Карпула вставляется так, чтобы металлическая пробка оказалась со стороны иглы, так как она пробивается ее обратным концом, а резиновая пробка должна оказаться со стороны поршня. Продвижение поршнем резиновой пробки обеспечивает продвижение анестетика по игле в ткани.
В настоящее время в подавляющем большинстве современных стоматологических клиник используются именно такие устройства.