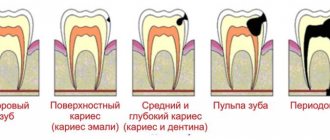
Внутреннее окрашивание зубов зачастую обусловлено несколькими основными причинами — гибелью пульпы и диффузией продуктов распада гемоглобина в толщу дентина (такие зубы имеют серовато-черный цвет) и ятрогенным фактором — последствия эндодонтического лечения зубов (окраска обусловлена диффузией составных компонентов силера — эвгенола, йодоформа, продуктов окисления резорцина).
В отличии от наружного, поверхностного окрашивания зубов данный тип окрашивания очень стоек к воздействию механических средств очистки (абразивные полировочные пасты, ультразвуковой скейлинг, AirFlow), с большим трудом и не всегда устраняется методами профессионального отбеливания зубов с перекисными соединениями Профессиональное отбеливание, доводы за и против отбеливания.
Внутреннее окрашивание зубов, обусловленное алиментарными факторами.
- При злоупотреблении крепким чаем и табакокурением, особенно при наличии стираемости зубов, происходит стойкое и необратимое прокрашивание дентина табачными смолами и пигментами (танин) чая.
- Травма зуба, сопровождавшаяся повреждением сосудов пульпы. Гемоглобин крови со временем окрашивает дентин зуба в серо-синий цвет.
- Хронический воспалительный процесс в пульпе, некроз пульпы приведет к изменению цвета зуба в серо-коричнево-черный цвет, окрашивается внутренняя структура зуба — дентин. Устранимо т.наз. внутренним отбеливанием зуба, проводится только в условиях клиники.
- Прием препаратов тетрациклинового ряда в детском возрасте пациента, в период формирования и роста постоянных зубов вызывает характерное «тетрациклиновое» окрашивание и дентина, и эмали зуба в зеленовато-желтый цвет. Устранимо химическими методами отбеливания, профессиональным «офисным» отбеливанием перекисными соединениями, подкрепляется и дополняется обязательным «домашним» отбеливанием более низкими концентрациями перекисных соединений.
Галерея, зубы измененные в цвете после эндодонтического лечения.
Результат окрашивания — неадекватное эндодонтическое лечение в применением в качестве силера (корневой пломбы) материалов с йодоформом.
В приведенной ниже фотогалерее поэтапно показаны этапы отбеливания ранее леченных зубов.
Способы отбеливания зубов, когда, как это осуществляется и надо ли отбеливать зубы?
Если зуб окрасился после лечения, что надо делать?
Предупреждаю сразу «экспериментаторов, поклонников домашнего отбеливания и химиков-самоучек» — если Ваши зубы после стоматологического лечения изменили цвет (не в лучшую сторону) — обратитесь в стоматологическую клинику, на консультацию к квалифицированному сертифицированному специалисту, врачу -стоматологу.
Именно стоматологи (а не интернет-Ответы МайлРу и всемогущий Яндекс+Гугл) помогут Вам определится, что произошло с цветом Ваших зубов, причины изменения цвета и методы исправления. Не торопитесь отбеливать зубы «народными методами, проверенными тысячелетним опытом».
Не заливайте в рот «Белизну», «Парус» или «Ваниш», не намазывайте зубы рекламируемыми СУПЕР-ОТБЕЛАМИ. Ничего, кроме сильных химических ожогов и разочарования, Вам это не принесет.
Наружное окрашивание зубов можно устранить профессиональной гигиеной — очисткой ультразвуковыми скалерами, содоструйной обработкой, полировкой специальными абразивными пастами.
Как варианты измененные в цвете зубы можно восстановить с помощью:
- изготовление прямого винира из композиционного материала,
- изготовление металлокерамической коронки (особенно актуально, в случае если зуб на 50% и более состоит из реставраций),
- изготовление безметалловой керамики,
- изготовление керамического винира.
Отбеливание зубов. Маркетинговый слоган, запавший в истомленное сознание потребителя, «А что бы мне еще такое с собой вытворить, чтобы на меня обратили внимание?».
Отбеливание зубов — одна из модных тенденций современной жизни. Белоснежные зубы, сияющая белизной улыбка ассоциируется с успехом, проецируется как имидж делового человека, гарантированная рекламой белозубость предвосхищает восхождение на Олимп славы.
Внимание! Профессиональная гигиена полости рта необходима перед любой процедурой отбеливания зубов, домашнее или офисное отбеливание Вы планируете, самостоятельно осуществляемое или под контролем специалиста. Концентрированному раствору перекиси водорода невозможно пробиться через слой зубного налета или зубного камня на поверхности зубов, поэтому отбеливание может пройти неравномерно и полученный результат на поверхности зуба создаст «леопардовую пятнистость», внешне весьма неприглядную и неоднозначно воспринимаемую окружающими.:down:
Факты: высокая концентрация перекиси водорода в отбеливающем геле разрушает десна и зубную эмаль, малая концентрация не дает ощутимый и быстрый результат. Применение «отбеливающих» жевательных резинок, карандашей-кисточек, нашлепок-липучек — напрасная трата Вашего времени и денег.
Зубы можно отбелить только агрессивными средствами, в большинстве составов для отбеливания перекисные соединения — перекись водорода или мочевины в высокой концентрации!
Внимание! Нельзя отбелить зубы раз и навсегда. Со временем зубы снова меняют цвет. Для обеспечения долгосрочных результатов отбеливания зубов рекомендуется избегать кофе, чая, красного вина и других красящих напитков. Курение также влияет на изменение цвета зубов. Надлежащая гигиена полости рта и «белая диета» — (ничего окрашенного!) продлевает эффект отбеливания зубов.
Нельзя отбеливать зубы:
- Если зубы повреждены кариесом.
- Если зубы запломбированы негерметично или имеется нарушение краевого прилегания старых пломб.
- Если зубы запломбированы в эстетической зоне (будет отличатся цвет пломб и цвет отбеленных зубов, поэтому отбеливание зубов рекомендуется провести до эстетического пломбирования и реставраций).
- Если у вас имеются заболевания пародонта (у 75-80 взрослого населения).
- Во время беременности и лактации любое отбеливание противопоказано.
- Если зубы или шейки зубов чувствительны до отбеливания, после отбеливания у Ваших зубов обязательно будет выраженная чувствительность и к температурным, и к химическим раздражителям.
Совет специалиста: отбеливание зубов должно быть умеренным. Зубы выглядят естественно белыми, если их цвет соответствует цвету белка глазного яблока — склеры. Косметологи предупреждают – в старшем возрасте слишком белые зубы старят и выглядят неестественно и ненатурально.
- Наружному отбеливанию НЕ подлежат зубы, изменившие цвет в результате эндодонтического лечения.
- Невозможно «отбелить» отбеливающими гелями зубы, покрытые керамическими или пластмассовыми коронками, визуально сделать их светлее можно механическим путем, очисткой абразивными пастами, содоструйным аппаратом.
- Не подлежат отбеливанию композитные реставрации, изменение цвета композита необратимо и требуется замена реставрации.
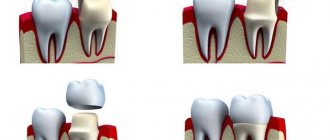
Установка искусственных коронок
Штифт устанавливается в корневой канал зуба, запломбированный гуттаперчей, по окончании эндодонтического лечения. Для этого часть гуттаперчи удаляется, в канал вставляется штифт и фиксируется цементом. Сверху зуб покрывается пломбировочным материалом с целью восстановления его анатомической формы. В случае необходимости на зуб ставится искусственная коронка.
Установка корневых штифтов и штифтовых вкладок — важный этап восстановления зубов с использованием несъемных протезов.
Если коронковая часть зуба полностью разрушена, он восстанавливается при помощи стандартных штифтов, культевых литых вкладок, стандартных штифтов, изготовленных из углеродистых волокон, и другими конструкциями.
После установки штифта на верхнюю часть зуба устанавливается зубная коронка. Цель зубных коронок – скрыть дефекты зуба, находящиеся над десной. Благодаря зубным коронкам можно не только восстанавливать естественную форму зуба, но и улучшать её, придавая ей максимально естественный внешний вид.
Для записи на восстановление зубов после эндодонтического лечения пишите нам на сайт клиники «Стомпрактика.рф» или звоните по телефонному номеру 731-11-11.
Мы всегда Вам рады!
15 марта 2016
Данный сайт носит исключительно информационный характер и предназначен для образовательных целей, посетители сайта не должны использовать материалы, размещенные на сайте, в качестве медицинских рекомендаций
Потемнение зуба после эндодонтического лечения.
Окрашивание зубов, внутреннее отбеливание.
Проблема разноцветных, потускневших, изменивших цвет после эндодонтического лечения зубов актуальна для многих пациентов.
Из анамнеза — лечение произошло по поводу осложненного кариеса около 10 лет назад, канал зуба был запломбирован силером на основе ЦОЭ (паста на основе оксида цинка и эвгенола, содержащая гормональный противовоспалительный компонент. Материал для пломбирования корневых каналов — «Эндометазон», Septodont/France.
По прошествии времени материал(как и большинство ЦОЭ — силеров подвергается резорбции и распаду, производные «Эндометазона» и эвгенола окисляются, разлагаются, диффузия компонентов (дийодотимол) прокрашивают ткани зуба (дентин) в стойкий оранжево-коричневый цвет.
Касательно вопроса — применять эндометазон в современной практике или нет?
Если приведенные факты и макрофотографии окрашенных эндометазоном зубов вас ни в чем не убедили… Тут Эндометазон хвалят, выдернул особую сноску, нужное выделю фиолетовым цветом.
Вполне допустима методика его применения для временного пломбирования каналов: и герметизм можно проверить, и противовоспалительную терапию провести, а по наступлению положительной динамики провести повторное лечение, с легкостью извлечь содержимое канала и запломбировать его в соответствии с показаниями к последующей реставрации.
ИМХО. Для фанатов сторонников «Эндометазона».
Про волшебные свойства гормональных препаратов в стоматологии и эндодонтии. Отсутствие мануальных навыков в эндодонтическом лечении, небрежность в работе, неполная эвакуация путрида и остатков пульпы из системы корневых каналов, недостаточная дезинфекция корневого канала, (несоблюдение протокола эндодонтического вмешательства, как бы печально это не звучало) с одной стороны, и наличие выраженных антисептических и противовоспалительных свойств у препарата с другой обеспечат временный (акцентирую ваше внимание именно на слове «временно») эффект якобы удачного лечения.
Почему временный? Аргументирую, фактами.
- остатки пульпы, путрида, микробная ассоциация (грибы, анаэробы, споры и аэробные формы) в просвете канала и в системе микроканальцев НИКУДА не исчезла. Факт? Факт.
- гормональный компонент временного корневого силера угнетает фагоцитарную реакцию организма и опосредованно стимулирует жизнедеятельность микроорганизмов, оособенно грибов-мицетов,
- влажность, постоянная температура, наличие питательной среды и микробного альянса, отсутствие защитной фагоцитарной реакции макроорганизма, придавленной гормональным компонентом провоцирует деструктивные процессы в периодонте, обусловленные микробными токсинами
- вымывание компонентов препарата и снижение его волшебных и уникальных антисептических и прочих полезных свойств «Эндометазона»
- окрашивание дентина зуба продуктами распада микробно-путридного комплекса и составляющих препарата (больше грешу на дийодтимол, специфическая окраска «эндометазоненных» зубов обусловлена, похоже именно им)
- формирование гранулемы (в случае хронического течения процесса) или обострения с периоститом (великое множество причин, о которых знают врачи).
План и этапы лечения.
- Эндоретритмент — перелечивание корневых каналов. Удаление остатков ЦОЭ-силера, терапия периапикальных изменений в периодонте (токсические повреждения связочного аппарата)
- Тщательная многократная и многоэтапная дезинфекция корневого канала галогенсодержащими растворами антисептиков, читать — Ирригация и антисептика корневого канала
- Адекватное пломбирование корневого канала гуттаперчей и силером на основе эпоксидных смол, преимущества эпоксидных силеров.
- После полной полимеризации корневой пломбы (силера и гуттаперчи в единый блок) устранение долговременной пломбы, очистка коронковой части зуба от следов силера
- Протравливание полиакриловой кислотой для открытия дентинных канальцев и улучшения воздействия перекисных соединений отбеливающего состава, герметизация устья корневого канала светоотверждаемым жидким композитом (для устранения воздействия перекисных соединений на корень зуба).
- Внесение в коронковую часть зуба отбеливающего состава, герметичная долговременная пломба из светоотверждаемого композиционного материала, экспозиция 5-7 дней
- При необходимости процедура внутрикоронкового отбеливания повторяется до достижения требуемого результата.
- Через 14-15 дней устраняется временная пломба, коронковая часть зуба освобождается от отбеливающего состава, тщательно промывается гипохлоритом натрия для нейтрализации следов перекисных соединений, по возможности коронковая часть заполняется пастой с гидроксидом кальция и закрывается минимум на 7-10 дней временной пломбой.
- Устранение временной пломбы, очистка коронковой части зуба от следов гидроксида кальция с применением органических кислот (лимонная, полиакриловая) и активацией ультразвуковым эндочаком, адгезивная подготовка, пломбирование коронковой части зуба композиционным материалом, пришлифовывание пломбы, полировка, изоляция лаком.
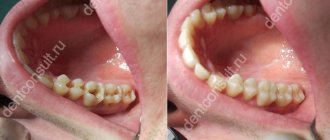
Терапевтическое (композитное) восстановление цвета окрашенных зубов.
Случай №1.
Пациент 56 лет недоволен своими темными и некрасивыми зубами. Пример окрашивания зубов при хронической абфракции и устранение окрашивания профессиональной чисткой с последующим изготовлением прямых композитных виниров, композит Charisma Opal (Heraeus Kulzer).
Окрашивание обнаженного в результате абфракции дентина передних зубов алиментарными (пищевыми) пигментами и продуктами горения табака.
Ошибки и осложнения при эндодонтическом лечении
Ошибки и осложнения эндодонтического лечения можно распределить на две группы: диагностические ошибки и ошибки в процессе лечения [КодуковаА. и др., 1989].
Диагностические ошибки. Часто возникают при наличии лицевых болей, которые нередко иррадируют в тот или иной зуб. Многие врачи встречают в своей практике случаи невралгии II, 111 ветвей тройничного нерва при удаленных зубах. При стомалгии (глоссалгии) нередко пациент указывает на «причинный» зуб, требуя его лечения или удаления. В таких случаях основным критерием необходимости удаления пульпы или зуба является тщательное клиническое обследование с использованием одонтометрии. С другой стороны, наличие невыявленного зуба с воспаленной пульпой (как правило — моляра, реже — премоляра) диагностируется как невралгия II или Ш ветвей тройничного нерва. Должно стать правилом, что в случае подозрения неврита, невралгии, стомалгии необходимо полностью исключить возможность воспаления пульпы или периодонта.
Вторая группа диагностических ошибок связана с интерпретациен рентгенограмм в области верхней челюсти, когда происходит наложение контуров верхнечелюстной пазухи (рис. 9-1), резцового отверстия на верхушку корня. Сохранение непрерывности периодонтальной щели на фоне верхнечелюстной пазухи указывает на то, что данный зуб не является причиной деструктивных изменений костной ткани. На нижней челюсти ментальное отверстие иногда принимается за деструктивные изменения костной ткани. В таких случаях требуется тщательно оценить рентгенограмму (рис. 9-2, 9-3). Наличие непрерывности периодонтальной щели у верхушки корня «подозреваемого» зуба указывает на его непричастность к очагу данного изменения. Однако решающими являются определение состояния пульпы — «электроодонтодиагностика», а также попытка препарирования зуба, особенно при наличии кариозной полости или пломбы, без анестезии. Наличие болевых ощущений при препарировании указывает на нормальное состояние пульпы.
Рис. 9-1. Сохранение непрерывности периодонтальной щели второго моляра и первого премоляра на фоне верхнечелюстнои пазухи. Рентгенограмма.
Рис. 9-2. Ментальное отверстие проецируется на верхушку корня первого премоляра. Рентгенограмма.
Рис. 9-3. Проекция ментального отверстия на верхушку второго премоляра нижней челюсти. Коронка зуба без кариозного повреждения. Непрерывность периодонтальной щели не нарушена. Рентгенограмма.
Ошибки и осложнения при эндодонтическом лечении
Ошибки и осложнения эндодонтического лечения можно распределить на две группы: диагностические ошибки и ошибки в процессе лечения [КодуковаА. и др., 1989].
Диагностические ошибки. Часто возникают при наличии лицевых болей, которые нередко иррадируют в тот или иной зуб. Многие врачи встречают в своей практике случаи невралгии II, 111 ветвей тройничного нерва при удаленных зубах. При стомалгии (глоссалгии) нередко пациент указывает на «причинный» зуб, требуя его лечения или удаления. В таких случаях основным критерием необходимости удаления пульпы или зуба является тщательное клиническое обследование с использованием одонтометрии. С другой стороны, наличие невыявленного зуба с воспаленной пульпой (как правило — моляра, реже — премоляра) диагностируется как невралгия II или Ш ветвей тройничного нерва. Должно стать правилом, что в случае подозрения неврита, невралгии, стомалгии необходимо полностью исключить возможность воспаления пульпы или периодонта.
Вторая группа диагностических ошибок связана с интерпретациен рентгенограмм в области верхней челюсти, когда происходит наложение контуров верхнечелюстной пазухи (рис. 9-1), резцового отверстия на верхушку корня. Сохранение непрерывности периодонтальной щели на фоне верхнечелюстной пазухи указывает на то, что данный зуб не является причиной деструктивных изменений костной ткани. На нижней челюсти ментальное отверстие иногда принимается за деструктивные изменения костной ткани. В таких случаях требуется тщательно оценить рентгенограмму (рис. 9-2, 9-3). Наличие непрерывности периодонтальной щели у верхушки корня «подозреваемого» зуба указывает на его непричастность к очагу данного изменения. Однако решающими являются определение состояния пульпы — «электроодонтодиагностика», а также попытка препарирования зуба, особенно при наличии кариозной полости или пломбы, без анестезии. Наличие болевых ощущений при препарировании указывает на нормальное состояние пульпы.
Рис. 9-1. Сохранение непрерывности периодонтальной щели второго моляра и первого премоляра на фоне верхнечелюстнои пазухи. Рентгенограмма.
Рис. 9-2. Ментальное отверстие проецируется на верхушку корня первого премоляра. Рентгенограмма.
Рис. 9-3. Проекция ментального отверстия на верхушку второго премоляра нижней челюсти. Коронка зуба без кариозного повреждения. Непрерывность периодонтальной щели не нарушена. Рентгенограмма.
Особый подход требуется в первые дни после травмы зуба. Если произошел отлом коронки с обнажением пульпы или горизонтальный перелом корня на любом уровне, то под анестезией производится удаление пульпы. Удаление пульпы также необходимо в случае разрыва сосудистого пучка, что определяется по изменению цвета коронки, она становится розовой. Если же уверенности в разрыве сосудистого пучка нет, хотя имеются болевые ощущения и перкуссия болезненна, то следует выждать 3-4 дня. Затем необходимо определить состояние пульпы. После чего решают вопрос о её сохранении или удалении. Если чувствительность пульпы отсутствует, то производится трепанация с удалением некротизированной пульпы и последующим эндодонтическим лечением. Важно произвести удаление в ближайшие после травмы дни, чтобы исключить возможность окрашивания дентина. Следует помнить, что в случае горизонтального перелома зуб можно сохранить. Для этого необходимо удалить пульпу из корневого канала на всем протяжении и подготовить штифт для иммобилизации фрагментов корня. В настоящее время с этой целью используется термафил с носителем из титана или нержавеющей стали. Медикаментозная обработка корневых каналов производится препаратами гидрооксида кальция. Мы использовали для этого биокалекс. Его жидкая консистенция обеспечивает проникновение в промежуток между фрагментами (рис. 9-4).
Рис. 9-4. Горизонтальный поддесневой перелом на уровне шейки зуба. Рентгенограмма: а — в корневой канал на всю рабочую длину введен верификатор; б — пломбирование корневого канала термофилом.
Рис. 9-5. Перфорация дна полости нижнего моляра и введение пломбировочного материала на глубину длины корня. Рентгенограмма.
Вывих зуба может быть с незначительным смещением. В таких случаях важно определить состояние пульпы и с учетом этого принимать решение. При травме, сопровождающейся выпадением зуба (как правило, это резцы), зуб трепанируется через коронку, пульпа удаляется, канал обрабатывается и пломбируется по общепринятой методике. Затем под анестезией обрабатывается лунка зуба, промывается антисептическими растворами, и в неё вводится зуб с обтурированным каналом. Заключительным этапом является шинирование зуба, что при наличии композитов не представляет трудности. Как правило, клиническое течение проходит спокойно, и зуб нормально функционирует. Рентгенологический контроль проводится через 3, 6, 12 мес. С другой стороны, как правило, наблюдается неблагоприятный исход, когда вывихнутые зубы хорошо фиксировались в лунке, но пульпа зуба не удалялась. Во всех наблюдаемых случаях имело место воспаление с разрушением костной ткани и отторжением зубов. Ошибки в процессе лечения.
1. Перфорация стенок и дна полости зуба.
1.1. Перфорация дна полости зуба в результате плохой ориентации и обозрения. Чаше всего это наблюдается при недостаточном снятии навесов над полостью зуба (рис. 9-5).
1.2. Перфорация на уровне шейки зуба ( под- или наддесне-вая), что также наблюдается при плохом обозрении, а также в результате препарирования без учета положения зуба (рис. 9-6, 9-7).
Рис. 9-6. Пришеечная перфорация коронки моляра нижней челюсти в результате препарирования без учета наклона зуба. Рентгенограмма.
Рис. 9-7. Перфорация медиального корня моляра нижней челюсти и введение пломбировочного материала в нижнечелюстной канал. Препарирование проводилось без учета наклона зуба. Рентгенограмма.
Следует отметить, что диагностика перфорации не представляет большого затруднения. Появление обильной кровоточивости в сочетании с большей или меньшей болезненностью однозначно указывает на создание перфорации. В таком случае необходимо произвести рентгенологический контроль. При этом желательно в предполагаемое перфорационное отверстие ввести рентгеноконтрастный материал. Наиболее подходящим материалом является гуттаперчевый штифт. В большинстве случаев, врач не считает нужным информировать об этом пациента и сделать соответствующую запись в истории болезни, что является также ошибкой.
2. Перфорация корневого канала. Встречается, по некоторым данным, до 9 % случаев всех ошибок. Причины этого могут заключаться в следующем.
2.1. Недостаточное раскрытие полости зуба или попытка препарирования корневого канала без обеспечения прямого доступа эндодонтического инструмента в канал.
2.2. Неправильный выбор эндодонтического инструментария. При расширении искривленных каналов целесообразно использовать инструменты с тупой верхушкой из никель-титанового сплава (профайлы), которые обладают большой гибкостью (рис. 9-8).
Рис. 9-8. Перфорация медиального корня в результате использования негибкого файла с активной (острой) верхушкой. Рентгенограмма.
3. Отлом эндодонтического инструмента в канале корня (рис. 9-9).
Рис. 9-9. Отлом каналонаполнителя в корневом канале (а) (файлом удалось обойти отлом инструмента) и отлом инструмента во втором премоляре (б). Рентгенограммы.
3.1. Отсутствие прямого доступа к корневому каналу.
3.2. Нарушение последовательности применения эндодонтического инструментария.
3.3. Отсутствие или недостаточный контроль за состоянием эндодонтического инструментария. При первых признаках изменения структуры витков (раскручивание или закручивание) инструмент подлежит замене.
3.4. Приложение значительного усилия на инструмент во время ручной или машинной обработки.
3.5. Нарушение технологии пользования инструментом. Внедрение инструмента на значительную глубину при вращении инструмента на несколько оборотов часто приводит к заклиниванию, а затем и облому инструмента. Инструмент должен вращаться не более, чем на 120-180 градусов.
3.6. Попытка расширения корневого канала не эндодонтическим наконечником. При вращении только по часовой стрелке происходит глубокое внедрение в канал корня и, как следствие, отлом.
3.7. Работа в сухом канале.
3.8. Поспешность в работе.