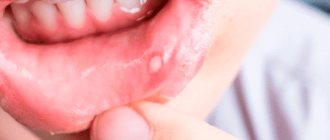
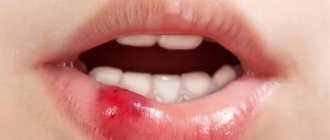
Причины появления
Наша кожа – одна из самых нежных. Верхний слой кожного покрова постоянно подвергается влиянию негативных факторов: частая смена температурных режимов, разнообразные механические повреждения и прочие воздействия, которые могут повредить эпидермис. Появление язв – это свидетельство того, что в организме человека появились некоторые нарушения в работе. Через эти изменения замедляется скорость регенерации верхнего слоя кожного покрова.
Появление язв на лице может повлечь за собой достаточно много проблем для человека.
Условно все разновидности язв ротовой полости можно объединить в 2 обширные группы:
- язвы, образование которых связано с повреждением тканей слизистой оболочки ротовой полости;
- язвы, как симптомы другого заболевания.
Важно правильно определить причину образования такого дефекта и начать лечение, чтобы исключить осложнения и появление серьезной болезни.
Для начала рассмотрим причины появления язв вследствие повреждения слизистой оболочки и тканей ротовой полости. К таковым относятся:
- Стоматит – язвочки инфекционного характера;
- Травмы – язвочки травматического происхождения.
Главными факторам развития мокнущей болячки и патологического состояния кожи считается поражение бактериями. Но также к основным причинам образования мокнущих болячек у женщин и мужчин относятся:
- Интоксикация кожного покрова. Люди, профессиональная деятельность которых связана с химической промышленностью, ежедневно контактируют с химическими жидкостями и ядами, страдают от того, что защитный слой кожи со временем разрушается. Это химическое влияние и вызывает мокнущий дерматит, который при запущении преобразуется в трофические язвы разной глубины. К группе риска интоксикации кожи относятся люди, проживающие в зонах с плохой экологией.
- Патологии пищеварения. На этапе переработки продуктов питания в организме задействуются многие органы и системы. Если кишечник, печень, желчный пузырь не в состоянии нормально справляться со своими функциями, возникают проблемы с кожей. Образуются локальные раздражения с признаками мокнутия.
- Инфекционное заражение. Мокнутие часто проявляется под влиянием активной патогенной микрофлоры на кожу. Это могут быть стрептококки, попадающая в рану и начинающая быстрое размножение, которое травмирует эпителий. Так, красный и постоянно мокнущий участок постепенно становится язвой с хроническим процессом популяции бактерий.
- Осложненные аллергии. Пациенты, склонные к развитию гиперчувствительности, часто страдают от проблем с кожей. При постоянном или частом воспалении кожи под влиянием аллергенов некоторые участки меняют свою структуру, и образуется мокнутие.
- Грибки. Проникновение грибков в кожу – частая причина. Заражение легко происходит в общественных местах – посещение бани, сауны, бассейна. Отличительная характеристика развития грибка – это сильная краснота и неприятный дрожжевой запах. Мокнуть начинают те зоны, куда плохо поступает воздух – складки и места с недостаточной вентиляцией. Грибковые мокнутия называются дерматомикозом.
- Дисбаланс гормонов. Избыток или нехватка в организме некоторых гормонов, участвующих в процессах метаболизма в клетках кожи, провоцирует мокнущий дерматит с большим количеством очагов воспалений. Чаще всего такое нарушение развивается у людей с эндокринными заболеваниями.
- Прием препаратов. Некоторые лекарства производят побочные действия атрофии кожи в области их воздействия. Подобные нарушения часто провоцирует применение кортикостероидных мазей. Сначала образуется устойчивое мокнутие, а впоследствии слой эпителия настолько истончается, что появляются язвы.
Воспаление
Мокнутием называется процесс отделения серозного содержимого через микроскопические травмы эпидермиса. Оно часто проявляется при воспалении с пузырьками, похоже на экзему, но отличается следующими признаками:
- отечность поврежденных зон;
- образование более красных пятнышек и пузырьков;
- пузырьки заполнены гноем;
- на месте воспалений формируются трещины разные по глубине.
Везикулы
Первые признаки мокнутия – это формирование на кожном покрове небольших по размеру красных пузырьков – группой или по одному.Везикула – это пузырчатое высыпание полушаровидной формы, размер от булавочной головки до средней горошины. Внутри скапливается серозная жидкость – прозрачная или чуть мутная, изредка с кровью. Волдыри периодически лопаются, на их месте формируется эрозия, она подсыхает и покрывается корочкой.
Везикулы чаще всего локализуются на лице, руках и ногах, но могут быть и в других местах.Их появление сопровождается зудом и жжением, внешне они выглядят, как косметический дефект. Лечение мокнущих ран предполагает установление причин.
Мокнущий дерматит является кожной патологией, развивающийся под влиянием негативных внешних факторов или проблем в работе органов. Чаще всего мокнутие проявляется, когда в дерму проникает стрептококковая инфекция.
Главное отличие мокнущего дерматита – кожа находится в состоянии не проходящего воспаления, она влажная, с течением времени на ней формируются язвочки с гноем.У детей при попадании стрептококка и продуктов жизнедеятельности этой бактерии в толщу кожного покрова развивается стрептодермия. При этом формируются мокнущие болячки на теле у ребенка, которые требуется лечить по назначению врача и не принимать самостоятельных мер.
Также мокнутие вызывает вызикулопустулез у детей и новорожденных. Причины и лечение патологии неразрывно связаны. Болезнь представляет собой воспаление эккриновых потовых желез и возникает на фоне отсутствия терапии распространенной у грудничков потницы. Заболевание провоцируют стафилококки. Следует отметить, что данная патология относится к тяжелым и часто коррекция состояния проводится в стационаре. Основными методами лечения везикулопустулеза являются:
- отказ от купания, чтобы инфекция не распространилась на здоровую кожу;
- незатронутые кожные покровы дополнительно обрабатываются раствором Фурацилина и другими антисептиками;
- высыпания прижигаются синькой или зеленкой и смазываются антибактериальными мазями;
- в случае распространения проводится антибактериальное лечение пенициллинами, иммуностимуляторами в течение 7 – 10 дней.
Предлагаем ознакомиться: После удаления зуба опухла щека что делать чем полоскать
Плохо заживающие раны часто сопровождаются мокнутием по причине проникновения в них бактерий и проявления дополнительного инфекционного воспаления. Чтобы произошло быстрое заживлений мокнущих ран на коже, требуется точно установить их причины и постараться устранить воздействие. В противном случае поможет только сильная мазь, но она только на некоторое время купирует симптомы, которые потом развиваются с новой силой.
Мокнутия и везикулы свидетельствуют об обострении, когда кожа может дополнительно легко инфецироваться стафилококками или стрептококками.Большинство врачей утверждает, что при развитии мокнутия понадобится отказаться от жирных мазей, которые только ухудшают состояние травмированной области. Больше подойдут эмульсии, кремы, они не будут препятствовать испарению влаги.
При ярко выраженной экссудации нужны подсушивающие и вяжущие средства с цинком, примочки, влажно-высыхающие компрессы с лекарственными растворами, гормональные и нестероидные мази.
Причины плохого заживления ран
Рана — механическое повреждение кожи, слизистых оболочек или глубоких мягких тканей. В медицине такой вид травмы различают по механизму возникновения, способу нанесения, глубине и другим параметрам.
Процесс регенерации (восстановления) тканей происходит в несколько этапов: фаза воспаления, пролиферации (роста клеток) и заживления. На каждый этап могут влиять разные факторы. Некоторые способствуют выздоровлению, а другие замедляют этот процесс.
Причина плохого заживления тканей может скрывать в следующем:
1. Инфекция. После полученной травмы важно правильно обработать поврежденные участки кожи, иначе есть большой риск проникновения инфекции. Патогенные микроорганизмы способствуют развитию воспалительного процесса, чаще гнойного характера. В этом случае на коже появляются мокнущие раны, присутствует местное повышение температуры, отек, боль и покраснение.
2. Сахарный диабет. При этом заболевании в тканях нарушается кровообращение, ухудшается питание клеток, вследствие чего замедляется процесс регенерации. У людей, страдающих от диабета, даже небольшая царапина может превратиться в большую рану, которая будет плохо заживляться, постоянно гноиться, увеличиваться в размерах, затрагивать более глубокие мягкие ткани, вызывая их некроз (отмирание). При сахарном диабете раны чаще появляются на ногах в области стоп или голени. Если лечение отсутствует или проводится неправильно, может развиться даже гангрена с угрозой сепсиса.
3. Пожилой возраст. У лиц после 50 лет процесс регенерации и эпителизации тканей происходит медленно, это связано с низкой выработкой коллагена и сниженной активностью иммунных клеток. Причиной выступают и хронические заболевания, а также отсутствие надлежащего лечения или оказания первой помощи после полученной травмы.
4. Дефицит витаминов и минералов. При недостатке в организме человека витаминов А, Е, C или группы В замедляется процесс регенерации кожи. Помимо этого, ухудшается состояние волос, ногтей, кожи, зубов.
5. Нарушение кровообращения. Причиной зачастую выступают трофические язвы, варикоз, ожирение, опухоли, истощение организма. При таких состояниях нарушаются обменные процессы в пораженных участках, кожа становится чувствительной к любым травмам и инфекциям.
6. Помимо основных причин, на скорость заживления кожи влияет состояние иммунной системы (например, угнетение ее при ВИЧ приводит к быстрому распространению инфекции и плохому заживлению тканей), прием некоторых лекарственных препаратов, качество питания и образ жизни.
При глубоких, рваных ранах с большим расстоянием между краями, некрозом, процесс выздоровления затянется даже у полностью здорового человека, а на месте повреждения обязательно останется рубец.
Какие болезни вызывают возникновения язв на коже пациента
О том, что появились какие-либо нарушения в работе организма человека, могут свидетельствовать язвенные образования на кожных покровах. В случае изменения состояния кожи у пациента могут развиться следующие заболевания:
- Появление опухолей.
- Варикоз, тромбофлебит, тромбоз, спазмы сосудов, артериовенозные фистулы, эмболия.
- Лимфоотток может появиться при анемии и диабете.
- Прогрессирующий паралич.
- Изменение сосудистых стенок.
Все заболевания могут повлечь за собою появление дополнительных инфекций, а также кровотечение при некачественной и несвоевременной диагностике и лечении.
К появлению различных ранок внутри ротовой полости подвержен каждый пятый человек. О причинах язвы на щеках во рту однозначно сказать невозможно: она может образоваться в результате травмирования слизистой оболочки или быть симптомом внутренней патологии. Если быстро приступить к лечению язвы, возникнувшей вследствие механического повреждения, никаких осложнений не возникнет.
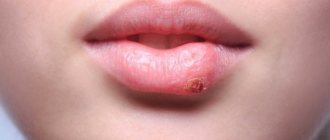
Итак, вызывать язву во рту на щеке способны различные патологии. Чаще всего это афтозный стоматит, который возникает вследствие ослабления бактериальной инфекции на фоне ослабленного иммунитета. Помимо афтозного стоматита, язвами проявляется герпетиформный стоматит, вызванный вирусом герпеса, и более опасный недуг – острый некротический гингивостоматит. Афты Беднара и Сеттона также выглядят аналогичным образом, представляя собой белые ранки без четких очертаний.
Сифилис может быть причиной язвы во рту. На фото внешний вид ранок при этой болезни принципиально отличается от афтозного стоматита или других патологий. Язвы имеют ярко-красный цвет и четкую окантовку. Они совершенно безболезненны и могут никак не ощущаться больным. Также спровоцировать появление гнойничков в полости рта способна туберкулезная палочка.
Афты (красные язвы) иногда появляются из-за сбоя в работе эндокринной системы, дефицита витаминов, ослабленного иммунитета или вирусной инфекции.
Везикулы
Домашнее лечение или обращение к врачу
Рана, смазанная зеленкой для дезинфекции
Первое, что необходимо сделать пострадавшему или его близкому – определить, насколько серьезна полученная рана. Ссадина – это повреждение кожных покровов с излиянием крови. Обычно кровотечение несильное, ограничивается каплями крови на поверхности эпидермиса, при этом обработать ссадину на коленке не представляет сложности. Однако в некоторых случаях необходимо обратиться к врачу:
- кровотечение сильное, его не получается остановить при помощи стягивающей повязки, марли (жгут накладывать нежелательно);
- падение спровоцировало крупную гематому;
- содрано несколько слоев кожи;
- в кровь могла попасть инфекция (в результате контакта с грязью, попадания в ранку частичек пыли, асфальта);
- при травме у беременной женщины (стресс может привести к выкидышу);
- травмирован ребенок;
- у пациента болезнь – гемофилия;
- в результате длительного отсутствия правильного ухода возникло нагноение;
- под кожу попали частицы дорожного покрытия: земля, асфальт, глина или песок, которые невозможно или опасно извлекать самостоятельно;
- ссадину успели помазать средством с истекшим сроком годности.
Если ничего из вышеперечисленного не замечено, можно остаться дома и не обращаться в поликлинику за медицинской помощью. Однако при этом необходимо обеспечить необходимые средства для выздоровления в домашних условиях.
Какие бывают язвы и что это такое?
Кожному покрову человека свойственно восстановление через определенное время. К сожалению, существуют некоторые факторы, которые могут помешать нормальному течению регенерации кожных покровов. В этот период могут появиться разнообразные болезни с видимым их течением. Во время подобных заболеваний, в случае появления каких-либо ран эпидермис восстанавливается либо неспешно или совсем не регенерирует.
К сожалению, в местах, где кожные покровы подвержены некрозу, новая ткань еще не успела появиться – появляются язвочки. Их поверхность может очень долго не заживать. Визуальный вид больного ухудшается, а кожные покровы, покрытые язвенными проявлениями, становятся своеобразными «воротами» для большого количества инфекций и бактерий. Во время образования язвенных ран нарушается обмен веществ, который помогает быстрой регенерации ткани.
Согласно существующей классификации различают следующие виды патологического состояния кожных покровов:
- Язвы на лице, появляющиеся после определенных травм. К таким относятся повреждения механического характера – термические, лучевые, химические, механические и электрические.
- Появление разнообразных опухолей (доброкачественного либо злокачественного характера). К таким заболеваниям относят саркому либо лимфогранулематоз.
- В случае нарушения нормального артериального кровообращения. Это может случится при следующих заболеваниях: анемия, сахарный диабет, цинга, а также разнообразные заболевания крови.
- Язвы на лице могут появиться также после того, как в организм попадут инфекции.
- Если у больного уже есть опухоли либо прогрессивный паралич (так называемые нейротрофические нарушения).
- В случае заболевания болезнью Рейно, а также при других заболеваниях, которые влекут за собой нарушения и изменения в тканях стенок сосудов (сифилитический аортит, облитерирующий эндартериит, атеросклероз).
- Язвенные образования могут возникать в случае пенетрации. Появляются они около органов либо могут образоваться в полости.
Благодаря существующей классификации современная медицина может достаточно быстро определить причину появления даже мокнущих язв на лице, а также быстро поставить диагноз и назначить правильную терапию.
Язвочки у ребенка
Возможные заболевания и их симптомы:
- Стригущий лишай – грибковая инфекция, которая образуется за счет омертвевших клеток эпидермиса, волос и ногтей. Проявляется в виде красного кольца, которое сильно чешется. Передается при физическом контакте с больным человеком или животным.
- Инфекционная эритема – первые симптомы можно спутать с простудным заболеванием, однако потом болезнь проявляется на состоянии кожных покровов – появляются болячки на лице и теле.
- Ветрянка – зудящие волдыри, которые по мере высыхания раскрываются и превращаются в корки. Отсутствие лечения может привести к повреждению мозга, пневмонии или летальному исходу.
- Импетиго – красные болячки или язвочки у ребенка, по мере раскрытия которых появляются желто-коричневые корочки. Изначально появляются около рта и носа, но при расчесывании распространяются на все тело.
- Коксаки – данное заболевание распространено именно среди детей. Болячки изначально появляются около рта, на кистях и стопах. Зуд отсутствует, но температура тела значительно повышается. Болезнь передается воздушно-капельным путем и при физическом контакте, распространение вируса возможно и на взрослого.
- Атопический дерматит – заболевание кожи, которое чаще всего появляется в течение первого года жизни. Высыпания локализуются на голове и в местах естественных складок – подмышками, локтях, коленях и т.п. В тяжелой форме поврежденная поверхность кожи зудит.
Стригущий лишай
Провоцирующие факторы
В большинстве случаев появляется белая язва во рту на щеке. Нередко она бывает вызвана переутомлением или переохлаждением организма. Язва иногда возникает на месте повреждения слизистой (например, после укуса, неосторожного применения зубной щетки, стоматологических инструментов, применения лекарств, кислот, щелочей, способных вызвать химический ожог).
Среди других вероятных причин стоит отметить проблемы с желудочно-кишечным трактом и почками. Афты на внутренней поверхности щек возникают как одно из последствий курса химиотерапии, приема лекарств, препятствующих выработке слюны, особенно диуретиков. Язвы во рту у взрослого или ребенка могут свидетельствовать об аллергической реакции на какой-нибудь продукт. Чаще всего это цитрусовые, молочные продукты, яйца, мед, шоколад и прочие аллергены.
Если появилась ранка во рту без видимых на это причин, следует обратить внимание на используемую зубную пасту: если в ее составе присутствует лаурил сульфат натрия, вполне вероятно, что именно этот компонент и спровоцировал появление афты. Этот химический компонент высушивает слизистую оболочку и нарушает естественную микрофлору полости рта, то есть убивает местный иммунитет.
Язвы на внутренней поверхности щеки бывают следствием гормональной перестройки в организме у женщин, поэтому могут появляться во время беременности или в период менопаузы. У некоторых людей имеется генетическая предрасположенность к афтозному стоматиту, который проявляет себя в случае обезвоживания организма, злоупотребления алкогольными напитками и курения.
Возможные болезни и нарушения
- Аллергический дерматит – может быть контактным и пищевым. При контактном варианте болячки могут появляются в месте контакта с внешним раздражителем (аллергия на металл, ткань, шерсть и т.д.). Реакция на пищевой аллерген может проявиться по всему телу в непредсказуемых вариантах – от образования пятен до возникновения язв.
- Себорея – следствие нарушений в работе сальных желез и появлением грибка в местах, где их много – на голове, груди, носогубной складке, за ушами, между лопатками и в пупке взрослого. Изначально возникают белые чешуйки, но в тяжелой форме и при расчесывании они превращаются в болячки.
- Экзема – повреждения кожи сопровождаются жжением. Болячки появляются симметрично на местах сгибов – в локтях и коленях. Со временем пузырьки лопаются и превращаются в корочки, после чео наступает ремиссия.
- Нейродермит – происходит из-за аллергии и нарушения работы вегетативной нервной системы организма. Одно из главных проявлений – наличие сильного зуда пораженных участков тела. Ткань эпидермиса в этих местах становится грубой, а после заживления иногда остаются пигментные пятна.
- Псориаз – хроническое кожное заболевание кожного покрова, которое обостряется при тяжелых стрессах. Болячки появляются в местах сгибов локтей и колен, в волосах, на стопах и ладонях. Язвы на ногах, руках и теле могут достигать нескольких сантиметров и сливаться в пятна. При отсутствии лечения они начинают кровоточить и могут привести к псориатическому артриту.
Герпесная сыпь на теле
Герпес проникает в организм через слизистые оболочки, поэтому воспаление изначально проявляется на половых губах, глазах и других слизистых сред тела.
Герпетические высыпания проявляются в виде пузырьков, которые появляются во время эмоционального или физического стресса (обострение болезни, ослабление иммунитета, перегрев или переохлаждение организма, голодание, недостаточное количество сна и пр.).
Особенности герпетической сыпи:
- пузырьки появляются на ягодицах и внутренней части ног;
- обычно выглядят как ярко-розовые пузырьки размером с головку булавки;
- возможно четко очерченное зудящее воспаление без проявления болячек.
Другие признаки:
- озноб;
- повышение температуры;
- слабость;
- мигрень;
- боль в лимфоузлах;
- зуд и болезненные ощущения в пораженных местах.
Признаки появления язв
Подобные нарушения кожных покровов могут начаться вместе с другими нарушениями нормальной работы организма. Наиболее распространенные симптомы и признаки:
- Появление гиперчувствительности на определенном участке тела после механического воздействия.
- Изменение внешнего вида – плотности кожного покрова, появление кровоподтеков, облезание кожи и прочее.
- После того, как кожа облезла, новая появляется с очень медленной скоростью. Вместо этого может появиться незаживающая и гиперчувствительная поверхность.
При правильно подобранной терапии кожные покровы будут восстанавливаться гораздо быстрее: язва очищается от гноя, скорость восстановления будет быстрее, чем скорость отмирания эпидермиса.
Виды язв в ротовой полости
Язвы весьма разнообразны, они отличаются по цвету и месту локализации.
Предлагаем ознакомиться: Коричневый налет на языке у взрослых и детей, причины налета темного цвета на языке
В зависимости от цветовой окраски различают язвы:
- белые (молочного и светло-бежевого цвета);
- красные (светло или ярко-красного цвета).
К видам белых язв относятся:
- лейкоплакия;
- кандидоз.
Лейкоплакия беловатого оттенка, чаще всего образуется на щеках, деснах и языке. Появляется в результате избыточного роста клеток. Особо подвержены их образованию люди, злоупотребляющие курением. Такие изъязвления опасны тем, что могут перерасти в рак.
Кандидоз (молочница рта) появляется вследствие размножения грибковой дрожжевой инфекции.
Часто такие язвы молочного цвета появляются у людей, носящих зубные протезы, лиц со слабым иммунитетом, маленьких детей и после лечения антибиотиками.
Белые язвы обычно безболезненны и проходят за короткое время.
К красным видам язв относятся язвы герпеса, афтозные стоматиты и язвы сифилиса. Для них характерно наличие болевого синдрома и они доставляют больному дискомфорт. Такие язвы имеют ярко-красное основание, могут кровоточить при контакте с их поверхностью.
На восстановление может уйти от 1 до 3 недель. Особенностью таких изъязвлений является то, что они могут образоваться практически на любом участке ротовой полости.
От того, как выглядит ранка и что послужило причиной ее появления, зависит лечение. Фото язв во рту позволяет сделать предположение о том, что могло спровоцировать их возникновение. Отличить изъязвления можно по двум основным характеристикам – цвету и локализации.
Судя по фото, язвы во рту бывают белыми и красными. В первом случае оттенок ранки может варьироваться от молочного до светло-бежевого. Белые язвочки условно разделяют на две категории – лейкоплакию и кандидоз. В первом случае чаще поражаются щеки, десна и язык. Причиной лейкоплакии является избыточный рост клеток. Лейкоплакию ротовой полости считают предраковой стадией. Наибольшие шансы появления этой болезни у курильщиков.
Кандидозные язвы – это проявление молочницы, грибкового заболевания. Белые ранки во рту совершенно безболезненны. Как правило, они быстро проходят. Язвы во рту у ребенка встречаются намного чаще. У взрослых кандидоз ротовой полости развивается на фоне приобретенного иммунодефицита или ношения зубных протезов. Иногда белые язвочки возникают после курса антибактериальной терапии.
Красные ранки бывают светлыми, бледно-розовыми или иметь яркий насыщенный цвет. В отличие от белых, красные язвы сильно болят, доставляют массу дискомфорта и хлопот. Их основание и окантовка ярко-красного цвета. Нередко такие язвы кровоточат при касании или механическом контакте с пищей. Красные ранки могут заживать в течение нескольких недель.
Почему возникают болячки на лице: возможные причины
Причины сыпи разделяют на два вида: возникшие вследствие кожных заболеваний; появившиеся из-за сбоев в функционировании внутренних органов.
Нездоровый образ жизни может стать провоцирующим фактором. Злоупотребление вредной пищей, алкоголем, курение – все это негативно сказывается на внешнем виде лица.
Любой сбой в работе организма способен привести к прыщам, угрям, язвам на лице и теле. Чаще всего подобное происходит из-за заболеваний системы пищеварения, кровеносно-сосудистой и половой.
Кожные заболевания возникают на фоне игнорирования правил гигиены и по причине заражения от носителя инфекции.
Какие бывают болячки на лице?
Основные кожные заболевания:
- Дерматит: аллергический, пероральный, контактный, атопический (экзема);
- Герпес;
- Угревая сыпь;
- Стрептококковая инфекция – стрептодермия.
Болячки на лице при дерматите
Дерматит – серьезное заболевание, сопровождающееся неприятными симптомами и склонное к прогрессированию.
Разновидности дерматита имеют схожие признаки:
- покраснение кожи;
- шелушение;
- появление волдырей/пузырьков.
При появлении хотя бы одного из перечисленных симптомов нужно обращаться к дерматологу, иначе воспалительный процесс распространится на здоровые ткани.
Проявления герпеса на лице: как от них избавиться?
На лице может проявиться простой герпес и возбудитель опоясывающего лишая. Они возникают при заболеваниях системы кроветворения, снижении иммунитета, переохлаждении/сквозняке, стрессе, а также после плотного контакта с лицом, у которого наблюдается обострение герпетической инфекции.
Простой герпес в основном поражает губы, особенно в уголках. Тяжелое течение заболевания сопровождается распространением болячек на слизистую рта и здоровые кожные покровы.
Герпетические высыпания представляют собой водянистые пузырьки с прозрачным содержимым. Вокруг них кожа краснеет, образуя ободок. Такие болячки чешутся и болят.
Опоясывающий лишай выглядит аналогично простому герпесу, но пузырьки имеют больший размер. Со временем они лопаются, образуются язвочки и корочки.
Локализуются они по ходу лицевого нерва. Отличается этот вид заболевания сильной болезненностью, которая остается даже после исчезновения болячек.
Избавиться от герпеса навсегда невозможно. Заболевание переводят в стадию ремиссии. Оно становится неопасным и незаразным. При влиянии негативных факторов болячки снова появляются.
Лечение и профилактика болячек при герпесе включает:
- Коррекцию образа жизни, питания;
- Подсушивание антисептиками: йодом, фукорцином, зеленкой, спиртом до образования корочки;
- Увлажнение корок кремом, вазелином;
- Обработка болячек противовирусными мазями: Зовиракс, Ацикловир, Вальтрекс, оксолиновая;
- Прием противовирусных перорально (Зовиракс, Герпевир и пр.);
- Прием гомеопатических средств: Енгистол, Анаферон;
- Прием интерферонов: Лаферон, Виферон;
- Применение иммуномодуляторов: Имунофан, витамин С, средства с эхинацеей.
Запрещено выдавливать пузырьки, которые чешутся. Подобное приведет к распространению высыпаний.
Как вылечить угревую сыпь?
Угри – это красные прыщики. Угревая болезнь поражает людей всех возрастов. Больше к ее появлению склонна жирная кожа, поры которой постоянно забиваются кожным жиром. В закупоренных порах размножаются бактерии, провоцируя воспаление – угорь. Также последние на начальных этапах развития имеют вид черных точек.
При легком течении заболевания можно попробовать бороться с ним самостоятельно с помощью народных рецептов:
- Лимон. Кусочком цитруса обрабатывают лицо точечно. После наносят солнцезащитный крем, так как лимон усиливает чувствительность кожи к ультрафиолету;
- Маски на все лицо из сырого тертого картофеля;
- Зубная паста. Ее наносят точечно;
- Замороженные отвары ромашки, календулы, череды. Кубиками протирать все лицо;
- Масло чайного дерева наносить точечно в чистом виде;
- Аспирин быстро снимает покраснение. Таблетку измельчают, добавляют воду, доведя до состояния кашицы. Наносят точечно дважды в неделю.
Из аптечных средств можно воспользоваться такими препаратами, как Скинорен, Адапален, Гепарсульфур-ГФ. Угри можно замаскировать тональными средствами, в отличие от других видов сыпи.
Стрептодермия
Это инфекционное заболевание провоцирует стрептококк. Он активизируется под воздействием переутомления, стресса, дефицита витаминов, снижения иммунитета, плохой гигиены.
Стрептодермия может возникнуть после укуса насекомого, царапины.
Инфекция быстро развивается и является заразной: передается через предметы быта, к которым прикасался больной. Симптомы стрептодермии: на лице появляются пузырьки, наполненные жидкостью, преобразующиеся в гнойники; кожа шелушится; повышается температура тела; наблюдается общее недомогание, пропадает аппетит; болячки на лице чешутся, жгут, на их месте остаются пигментные пятна.
На начальных этапах развития заболевание похоже на ветряную оспу. Прогрессирует оно быстро.
Избавиться от стрептококка можно комплексно, применяя местные и системные препараты. Исключается посещение общественных мест из-за заразности заболевания.
Местная терапия – обработка болячек подсушивающими средствами. Таковые снимут жжение и зуд. При повышении температуры показано обильное питье. Нельзя купаться, так как влажная среда благоприятна для распространения инфекции.
На болячки делают примочки с раствором танина, резорцина или борной кислоты. Побороть зуд и жжение помогут присыпки с антибиотиком. Можно использовать ихтиоловую и салициловую мазь. Ускорить процесс засыхания болячек можно с помощью точечного нанесения йода.
Болячки можно смазывать 5% перекисью водорода или зеленкой дважды в сутки. Пузыри и кожу вокруг них также обрабатывают настоем календулы и клевера (на 2 ст. л. смеси стакан кипятка).
Пузыри и эрозии, которые сочатся, можно обрабатывать отваром тысячелистника. Чтобы его приготовить, нужно залить 1 ст. л. травы 200 мл кипятка, выдержать на водяной бане четверть часа и процедить.
Заживление происходит быстро – в течение недели. В запущенных случаях уходит больше времени. Если состояние больного тяжелое, требуется поместить его в стационар кожно-венерологического диспансера.
Которые после них остаются.
Дерматолог, косметолог
Конечно, подобных последствий можно избежать, если не лезть руками к воспалениям. Ведь не зря говорят, что прыщи давить категорически нельзя. Но, обычно, никто к этим словам не прислушивается, и делают все в точности наоборот. Но что же делать, если вы все-таки успели наделать беды на своем лице? Как быстро избавиться от болячек от прыщей? Способов, на самом деле, довольно много. Вы можете испробовать каждый из них и найти то, что будет работать именно на вас.
Рассмотрим существующие варианты:
- Посещение косметолога. Профессионал сможет провести чистку лица или назначить любые другие процедуры, которые помогут решить вашу проблему. Это один из самых быстрых и эффективных методов избавления от шрамов, рубцов и других нежелательных следов на коже.
- Самостоятельный уход за кожей. Он делится на аптечные, косметические и народные методы борьбы с болячками после прыщей. Именно эти варианты лечения мы рассмотрим в нашей статье.
Диагностика возможных заболеваний
Прежде чем приступить к терапии этого неприятного явления, необходимо разобраться с его причинами. Спровоцировать появление язвочек в ротовой полости могут разные факторы, а это значит, что и лечение подбирается индивидуально.
В первую очередь, врач производит осмотр. В зависимости от симптомов, которыми сопровождается заболевание, специалист может назначить дополнительное обследование. Для этого потребуется сдать общие анализы мочи и крови, а также исследование на полимеразную цепную реакцию, которое позволит исключить или подтвердить инфекционную природу болезни.
В зависимости от причины появления язвочки, подбирается индивидуальная терапевтическая программа. Так, например, при белых ранках на фоне молочницы во рту взрослым пациентам показан прием противогрибковых препаратов в таблетках:
- «Клотримазол».
- «Амфотерицин».
- «Миконазол».
- «Нистатин».
- «Натамицин».
- «Леворин».
Также полезными станут полоскания содовым раствором, который позволит создать неблагоприятную для грибков микрофлору. Для лечения язвочек можно применять препараты на основе йода. Например, раствор Люголя, который разбавляют водой в соотношении 1:2 или 1:3.
Если язвы во рту являются симптомом герпеса, не обойтись без приема противовирусных средств. Самыми эффективными против этого типа инфекции считается ацикловир, который выпускается в таблетках под такими торговыми названиями, как «Герперакс», «Фамцикловир», «Валацикловир», «Виролекс». Чтобы ускорить заживление пораженных участков слизистой, следует применять антисептические средства, травяные отвары.
Для лечения афтозного стоматита используют глюкокортикоиды и витаминно-минеральные комплексы с содержанием витаминов B1, C, B12, железа, фосфора, магния. С целью укрепления иммунитета назначают иммуномодулирующие лекарства. Если к афтозным язвам присоединяется бактериальная инфекция, назначают местные противомикробные средства для орошения ротовой полости («Хлоргексидин», «Мирамистин», «Фурацилин» для полоскания). В случае тяжелого течения болезни прописывают также антибиотики широкого спектра действия («Амоксициллин», «Клиндамицин», «Линкомицин»).
Простые способы терапии в домашних условиях
Лечение язвы во рту на щеке можно проводить дома. Если по каким-либо причинам нет возможности посетить врача, можно воспользоваться народными средствами. Они совершенно безвредны и безопасны, подходят для лечения ротовой полости, вне зависимости от типа заболевания.
Самый распространенный вариант – это полоскание солевым раствором. Такое средство производит дезинфицирующий эффект и не допускает размножения бактерий. На один стакан теплой воды необходимо взять одну чайную ложку соли. При этом необходимо полоскать ротовую полость перед едой и после еды. В солевой раствор можно добавить несколько капель йода.
Полоскать рот можно разведенным раствором перекиси водорода, для приготовления которого берут 1 часть перекиси и столько же воды. Повторять процедуру достаточно 3-4 раза в течение дня.
Некоторые сторонники народной медицины рекомендуют использовать лимон. Для лечения язвы во рту на щеке выдавливают сок из цитруса, смешивают с одной чайной ложкой меда и добавляют щепотку соды. Полученную смесь накладывают прямо на ранку и держат несколько минут, после чего полощут рот кипяченой водой.
Предлагаем ознакомиться: Зачем надувать щеки после удаления зуба
Кстати, для полоскания можно использовать отвары из тимьяна, ромашки, эвкалипта, коры дуба. За счет дубильных веществ, содержащихся в этих растениях, запускаются процессы регенерации тканей. Аналогичное действие оказывает оливковое масло, если смазывать им язву по несколько раз в течение дня.
Так как появление язв – это признак определенной болезни, то и лечить их необходимо, учитывая данное заболевание. Многих интересует, чем лечить язвы на лице? Комплексная терапия должна быть направлена не только на удаление внешнего проявления заболевания, но и на лечение основной болезни. Лекарство назначает строго врач. Самолечение может навредить.
Все внешние проявления достаточно легко и быстро убрать, используя элементарную гигиену. Доктор может добавить при этом постельный режим, физиотерапию. При необходимости назначается фиксация конечностей. Кожные покровы необходимо обязательно очищать от гноя. Часто у людей возникает красная волчанка.
Клинические рекомендации, касающиеся лечения этого заболевания, напрямую зависят от формы болезни и индивидуальных особенностей организма. Часто при наличии подобных проблем с кожей на раны накладывают повязки с гипертоническим раствором, которые способствуют вытягиванию гнойных выделений и снимают воспаление.
Как лечить такие раны
Лечение и обработка раны направлены на удаление уже омертвевших тканей, дренирование («промывание» или создание условий для оттока воспалительной жидкости), ускорение заживления и подавление патогенной микрофлоры. Терапия включает применение лекарственных препаратов для обработки раны (антисептики), нанесение мазей для быстрой регенерации тканей, витаминотерапию. В качестве вспомогательных средств используют физиотерапию, народную медицину.
Если долго не заживает рана на теле, но при этом человек регулярно ее обрабатывает антисептиком, следит за стерильностью, нужно обратиться к врачу. В ходе осмотра и собранного анамнеза врач определит причину, назначит необходимое лечение, даст полезные рекомендации. Терапия подбирается индивидуально для каждого пациента, зависит от характера травмы, сопутствующих заболеваний, особенностей организма пациента.
Мази для заживления
Фармакологическая промышленность предлагает несколько групп лекарственных препаратов, используемых для заживления ран. Сюда относят:
- Обеззараживающие — препараты, позволяющие дезинфицировать кожу, предотвратить проникновение патогенной флоры (Хлоргексидин, Мирамистин).
- Мази с антибиотиком — используются при гнойном воспалении, после операции, при язвах, эрозиях (Банеоцин).
- Регенерирующие — ускоряют процесс заживления кожи после травмы, трофических язв, ссадин (Декспантенол, Левомеколь, Солкосерил).
- Подсушивающие — назначаются при мокнущих ранах, гнойных трещинах на коже рук и ног.
С момента образования раны и до начала процесса регенерации кожи область повреждения нужно обрабатывать антисептическими средствами: перекисью водорода, Хлоргексидином, Мирамистином, раствором йода или зеленки, а также ежедневно накладывать стерильную повязку.
При глубоких повреждениях антисептиком обрабатывают поврежденную кожу вокруг травмы.
Для местного лечения врач может назначить следующие препараты:
- Левомеколь — комбинированный препарат на основе хлорамфеникола и метилурацила. Относится к антибактериальным средствам, хорошо справляется с гнойными процессами, язвами, пролежнями. Мазь снимает воспаление, подавляет и уничтожает все виды грамположительных бактерий. Наносится 2 раза в сутки на область повреждения. Лечение не должно длиться больше 10 дней.
- Солкосерил — регенерирующий крем для активизации обмена веществ в кожных покровах. В составе содержит диализат из крови молочных телят. Показан при ожогах, обморожениях, плохо заживающих ранах, язвах, эрозиях. Наносится на кожу тонким слоем 2-3 раза в сутки, практически не имеет противопоказаний. Аналогичными свойствами обладает и препарат Актовегин.
- Ихтиоловая мазь 10% — содержит в составе вазелин и ихтаммол. Препарат эффективно подавляет и уничтожает патогенных микроорганизмов, ускоряет заживление кожи. Предназначается для лечения экземы, гнойных воспалениях. Наноситься на область повреждения 1-2 раза в сутки.
- Ксероформ — порошок с выраженным антисептическим, вяжущим свойством. Хорошо дезинфицирует и подсушивает раны.
- Банеоцин — мазь с выраженным противомикробным и ранозаживляющим эффектом. Состоит из двух компонентов — бацитрацина и неомицина. Назначается для заживления ран после операций, может применяться при глубоких и открытых повреждениях кожи, эффективна для лечения диабетической стопы.
- Д-пантенол — увлажняющий и ранозаживляющий крем на основе декспантенола. Снимает воспаление, кожный зуд, ускоряет регенерацию кожи. Может назначаться детям и беременным женщинам.
Физиотерапия
Ускорить процесс регенерации кожи может физиотерапевтическое лечение. Его применение позволит ускорить обменные процессы, улучшить кровообращение, активизировать работу иммунной системы. Хороший результат можно получить от:
- лазерной терапии;
- электрофореза;
- дарсонвализации;
- воздействия ультразвука.
Применять физиотерапевтическое лечение можно на этапе регенерации кожи. При открытых или гнойных ранах такое лечение противопоказано.
Рецепты народной медицины
В качестве вспомогательной терапии можно использовать народные средства, но только после предварительной консультации с врачом. В качестве лечебного сырья можно использовать лекарственные травы, из которых готовят настои, отвары для примочек, компрессов.
Лечение при помощи народных средств имеет меньше противопоказаний, но для достижения эффекта требуется больше времени.
Некоторые популярные рецепты:
- Мумие. Нужно 0,2 г сырья, растворить в стакане воды. Из полученного раствора делают компрессы или промывают область раны.
- Настойка конского каштана. 50 г плодов заливают 0,5 л водки и настаивают 2 недели. Принимают по 30 капель дважды в день или используют для обработки.
- Примочки из трав. Хорошим противовоспалительным и антибактериальным свойством обладает ромашка, календула, кора дуба. Для приготовления раствора достаточно взять 1 ст. л. любой травы, залить 0,5 л кипятка, настоять 1 час, процедить и применять для промывания раны или компрессов.
Народные средства не могут выступать альтернативой для традиционной терапии, поэтому от самолечения нужно отказаться.
Как облегчить самочувствие при язве во рту
Чтобы снизить неприятные ощущения, необходимо:
- Отказаться от газированных, кислых напитков.
- Пить мелкими глотками прохладную воду, почаще прикладывать к язвочке кубики льда.
- При сильной боли применять обезболивающие средства местного действия на основе лидокаина (например, «Калгель»).
- Продолжать ухаживать за ротовой полостью, чистить зубы.
- Соблюдать диету: меньше соленого, жирного, жареного. Кроме того, употребляемая пища должна быть умеренной температуры.
- Не заниматься самолечением и не устанавливать диагноз по фото язвочек на щеке, а посетить стоматолога.
Если язва во рту не проходит на протяжении месяца и более, в первую очередь следует исключить злокачественную опухоль.
Разновидности болячек
После раздирания прыщей на коже появляются самые разнообразные дефекты:
- гнойник
– относительно легкая болячка, когда проток сальной железы перекрывается жиром и воспаляется. Достаточно пару раз помазать очаг антисептиком, чтобы предотвратить дальнейшее распространение инфекции;
- – более серьезная патология. Мало того что устье сального протока поражается бактериями, так еще и начинается некроз окружающих тканей и самой железы. Заболевание, когда выскакивают несколько подобных образований, называется фурункулезом.
- также очаги могут сливаться в один
который нестерпимо болит и нарывает. Нередко повышается температура тела и ухудшается общее самочувствие. К сожалению, быстро вылечить болезнь не получится. Показан длительный прием , а в запущенных случаях требуется оперативное вмешательство;
Фото: гидраденит в подмышечной впадине
- гидраденит
– воспаление в потовых железах глубоко под кожей, чаще возникающее в промежности либо в подмышечных впадинах. Такие шишки очень болезненные и наполненные гноем. Главная причина — проникновение микробов через царапины, ссадины и другие повреждения; - фолликулит
– это инфекционный процесс волосяных мешочков или луковиц. Проблема локализована в волосистых участках и тела. Как и в случае с гидраденитом, требуется хирургическое вскрытие очагов и тщательная санация внутренних полостей.
Фото: фолликулит волосистой части головы
Как от них избавиться
При появлении любых неизвестных болячек на покровах нужно посетить доктора.
Неотложной помощи требуют большие шишки, и гнойные очаги, сопровождающиеся высокой температурой тела.
Ни в коем случае нельзя заниматься самолечением и применять . Только врач способен поставить точный диагноз и назначить адекватную терапию.
Если болячка небольшая или ранка неглубокая и неопасная, то принять меры можно в домашних условиях:
Фото: при небольших ранках помогут аппликации с листом алоэ
- протереть стерильным бинтиком, смоченным в растворе водорода 3%;
- приложить к поврежденному участку листик и заклеить пластырем. Менять повязку каждые 5–6 часов. Уже после первой процедуры болячка начнет заметно затягиваться;
- травмированные участки от прыщей можно намазать еловой живицей. Если делать это 3–4 раза в сутки, то удастся заживить повреждения за несколько дней.
Но можно попытаться ускорить процесс регенерации с помощью анестезирующего аэрозоля Олазоль с облепиховым маслом или мази Альгофин. Последнее средство наносят также под повязку, если пораженный участок имеет большую площадь.
Чем опасно самостоятельное удаление
Истории известны летальные исходы после таких манипуляций, когда смерть наступает всего за несколько дней в результате сепсиса.
Как избавиться от привычки давить угри
Самый простой способ – это представить себе ужасные последствия прыщей.
А еще лучше посмотреть картинки и видео на эту тему в интернете. Если такой метод не помогает, то нужно чем-то занять руки, как только они потянулись к очередному .
Например, можно поковырять пупырчатую упаковку, которая очень отвлекает и успокаивает нервы.
Девушки, переставшие давить прыщи, дают такие рекомендации:
- реже смотритесь в зеркало,
если только не нужно поправить прическу или макияж, старайтесь не касаться руками высыпаний;- займитесь спортом или найдите такое хобби, которое будет занимать все свободное время.
Смотрите фильмы, читайте книги, слушайте музыку, ходите в салон красоты и на концерты, больше времени проводите вне дома;- если думаете, что люди постоянно обращают внимание на ваш прыщ, сделайте акцент на достоинствах.
Красивая прическа, новая губная помада, облегающее платье, туфли на каблуках, смелый маникюр – все эти отвлекающие маневры помогут забыть о высыпаниях и вам, и окружающим;- полюбите себя такой, какая вы есть со всеми недостатками, ведь никто не совершенен.
Но когда уже развился настоящий комплекс неполноценности, обратитесь за помощью к психологу;- если у вас тяжелая форма , то лучше сходите к косметологу
и начните лечение своевременно;- следите за ,
употребляйте больше витаминов, пейте очищенную воду, зеленый чай, натуральные соки и йогурты, откажитесь от вредных привычек;- соблюдайте гигиену,
очищайте лицо правильно, периодически применяйте и регулярно увлажняйте покровы.Что делать после неудачного выдавливания
Необходимо сто раз подумать прежде, чем давить прыщ.
Ведь пленка, окружающая гной, настолько тонкая, что легко рвется. А патологическое содержимое вытекает не только наружу, но и вовнутрь.
После неудачных манипуляций необходимо предотвратить распространение инфекции:
Фото: очаг воспаления необходимо прижечь салициловым спиртом
- вначале прижечь повреждение
салициловой кислотой или перекисью. Не нужно делать это йодом или спиртом, чтобы не получился серьезный ожог;
- если рана гнойная, то приложить к очагу ватный диск с мазью Вишневского
на ночь;- затем каждый день смазывать цинковой мазью,
чтобы снять отек и подсушить.Фото: цинковая мазь снимет отек и подсушит элемент
До полного заживления нельзя пользоваться декоративной косметикой, особенно тональным кремом и пудрой.
Чем убрать покраснение
Бывает и такое: девушка расковыряла прыщ и не знает, как убрать покраснение.
Главное, сделать это правильно, чтобы не произошло вторичного инфицирования, и не образовался большой фурункул.
Справиться с проблемой можно быстро, если воспользоваться одним из проверенных способов:
- нанести на очаг Визин;
- сосудосуживающими каплями для носа обработать ватный диск и поместить на 10 минут в морозильник. А затем приложить к покрасневшему участку на некоторое время;
Фото: применение косметического льда с ромашкой избавит от покраснения
- заморозить отвар ромашки, календулы или петрушки в формах для льда, и протирать покровы кубиками несколько раз в день;
- высушить и измельчить листья ореха, соцветия календулы, ивовую кору и залить водкой. Настаивать не менее недели в темном месте, периодически встряхивая баночку. Лосьон наносят точечно ватной палочкой 2–3 раза за вечер.
Как снять воспаление
Благотворно действуют на кожу, заживляют, обеззараживают и снимают воспаление следующие средства:
- крем Депантол (Декспантенол и Хлоргексидин)
– отлично впитывается, проникая глубоко в дерму, стимулирует обновление клеток; - мазь Пантодерм (Декспантенол)
— повышает эластичность и ускоряет регенерацию;
- линимент Синтомицина
– подавляет воспаление и борется с инфекцией, очищает и затягивает ранки; - Метрогил (Метронидазол)
– уничтожает патогенную флору и препятствует ее дальнейшему размножению;
Фото: гель с метронидазолом уничтожит патогенную микрофлору
- крем-гель Пчелиный чистотел
(эфирные масла сандала, чайного дерева, чистотела и другие) – обеззараживает, восстанавливает поврежденные ткани, снимает зуд и красноту; - мазь Следоцид
(оксид цинка и гиалуроновая кислота) – устраняет пигментацию и останавливает воспалительный процесс, увлажняет, рассасывает рубцы, препятствует появлению новых прыщей;
Фото: Контрактубекс сделает шрамы менее заметными
- гель Контрактубекс
(гепарин, аллантоин и экстракт лука) – убирает рубцы, восстанавливает эпителий, уменьшает зуд.
- Если после раздирания прыща началась опухоль, которая не уменьшается в размерах, то следует незамедлительно обратиться к врачу. Возможно, это формируется фурункул.
- Давить разрешается только полностью созревшие элементы, которые не болят, имеют конусовидную форму с белой головкой на поверхности. Никогда не стоит забывать о чистоте и дезинфекции кожи, рук. Процесс извлечения гноя окончен только тогда, когда начнет выделяться алая кровь. Обязательно нужно обработать рану после завершения операции (Хлоргексидином, настойкой календулы, перекисью водорода).
- Важно избегать стрессовых ситуаций, так как отрицательные эмоции способствуют увеличению численности угрей.
Девушки, не стоит расстраиваться из-за очередного прыща и сразу его выдавливать и ковырять.
Ведь редко у кого действительно идеальное лицо без единого недостатка. И не нужно сравнивать себя с голливудскими актрисами на обложках журналов или артистками в музыкальных клипах. Поверьте, здесь не обошлось без фотошопа и тонн косметики.
На самом деле, знаменитости тоже люди, а у многих из них от природы жирная кожа с расширенными порами.
Народные методы лечения
Перед тем, как начать лечение язв в ротовой полости, следует установить причину и природу их образования. Обычные с виду и даже безболезненные изъязвления могут оказаться злокачественной опухолью. Именно поэтому важно правильно определить из-за чего появилась язва во рту.
Народная медицина при лечении мокнутия носит только вспомогательный характер и помогает облегчить жжение и зуд, не избавляя от самой проблемы.Компрессы из огуречного рассола хорошо снимают воспаление и отеки. Теплые ванночки с отварами клевера, тысячелистника оказывают общеукрепляющее действие.
Мазать место мокнутия можно самостоятельно изготовленной известковой мазью: на 100 г погашенной извести такой же объем воды. Смесь доводится до закипания, отстаивается до полного охлаждения, процеживается и смешивается с растительным маслом в одинаковых количествах. При приеме ванны в воду можно добавлять эфирные масла чайного дерева, лаванды или герани.
Язвы в ротовой полости у ребенка лечат иначе, не так, как у взрослых. Детский организм более чувствителен к действию лекарственных средств. К тому же множество препаратов из тех, что используются для терапии стоматита, имеют возрастные ограничения и противопоказаны в детском возрасте.
Самой распространенной причиной формирования язв у ребенка во рту являются повреждения слизистой. Малыши, познавая окружающий мир, нередко тянут в рот различные предметы. Все микробы, которые попадают в организм ребенка с грязными руками, несут в себе потенциальную угрозу. Иммунная система малышей недостаточно сильна для того, чтобы проявлять устойчивость к некоторым видам инфекции.
Лечить язвы на щеках у ребенка можно антисептическими аэрозолями. Если малыш умеет полоскать рот, применяют отвары из череды, шалфея, подорожника. С целью предотвращения повторных появлений язвочек необходимо регулярно работать над укреплением иммунитета. С этой целью врачи назначают такие лекарственные средства, как «Иммунофлазид», «Иммунал», «Имудон».
К народным методам лечения язвенных образований и базалиомы кожи носа можно отнести следующее: использования свежего капустного и картофельного сока для промывания ран, накладывание компрессов из земляничного отвара и сока листьев дерева сирени. Эти методы могут помочь улучшить визуально кожные покровы.
Общий алгоритм лечения
Перекись водорода для обработки раны, чтобы не попала инфекция
После того, как будет определена серьезность раны, необходимо провести очистку и обработать ссадину заживляющим составом. Если вы получили ссадину на коленке, терапию нужно начать с очищения ранки:
- Если под кожу попало небольшое количество песка или частичек асфальта, необходимо промыть колено чистой проточной водой. Запрещено использовать воду из открытых водоемов, застоявшуюся жидкость: коленка может воспалиться.
- При сильном загрязнении, из-за которого может начаться заражение, нужно дополнительно обработать рану перекисью, марганцовкой или хлоргексидином. Можно использовать спирт, йод или зеленку, однако эти вещества могут вызвать ожог тканей и неприятные ощущения при обработке. Для детей лучше всего подойдет хлоргексидин, не вызывающий жжения.
- После обработки рану необходимо закрыть, чтобы в нее вновь не попало загрязнение. Использовать можно стерильный бинт или марлю. Нельзя накрывать рану ватой: подсохнувшая сукровица приклеит ткань к ранке, и при смене повязки возникнут неприятные ощущения. Также резкое отрывание марли от раны может привести к срыву корочки, что увеличит риск образования шрамов.
Дальнейшие действия:
- смена повязок;
- нанесение заживляющих и антисептических составов;
- нанесение средств против шрамов (при необходимости);
- использование препаратов против воспаления (в случае возникновения нагноения).
Правила наложения и смены повязок
Постоянное использование повязки и пластыря приводит к воспалению
Повязка наносится только если область ссадины обширная. Также допускается (и рекомендуется) ее применение при сильном кровотечении. В случае выделения больших объемов крови накладывается стягивающая стерильная повязка или трубчатый бинт, под который подкладывают марлю.
В экстренных ситуациях для впитывания крови и ее остановки можно приложить к ране смоченный в спирте или перекиси бумажный платок или ватный тампон, пластырь, а затем обмотать компресс бинтом, средне затягивая его (сильный нажим усилит кровоток, «выдавит» кровь, слабый – не даст никакого эффекта). Это быстрый способ первой помощи, который может освоить любой взрослый. Если замечен глубокий порез, рассечение, необходимо вызвать скорую.
Если кровотечения нет, ране нужно дать подсохнуть. Постоянное использование повязки и пластыря приводит к воспалению, рана может начать мокнуть. Если необходимо закрыть ранку, чтобы предотвратить попадание грязи, следует использовать бактерицидный пластырь.
Пластыри и повязки нужно менять минимум 2 раза в день, каждые 12 часов. При смене повязок нельзя забывать про нанесение антисептиков, которые не позволят тканям загноиться (если ранка еще не затянулась) или заживляющих кремов (когда уже образовалась корочка или пленка и нога не может гноиться).
Длительное бинтование допустимо только после консультации с врачом.
Средства для обработки колена
Пантенол для заживления открытых ран
Для правильного заживления колена необходимо купить препараты несколько типов. Они продаются в аптеке без рецепта. Основные типы медикаментов:
- антисептики;
- заживляющие составы;
- противовоспалительные составы.
Антисептики наносятся во время смены повязки или пластыря. Если антисептик жидкий, а не в виде порошка, то необходимо дождаться его высыхания, и лишь затем использовать бинт. Можно приобрести йод или зеленку. Чувствительным пациентам лучше купить «Хлоргексидин». Для обработки подойдет также раствор перекиси (3%), медицинский спирт, марганцовка. В качестве домашнего антисептика можно использовать масло виноградных косточек.
Заживляющие составы могут быть собственного производства или покупные, намазать на колено их может после первичного заживления ранки даже ребенок. Специалисты рекомендуют приобретать готовые смеси. Для заживления уже затянувшихся ран, которые не кровоточат и не выделяют сукровицы, можно использовать «Пантенол», «Депантенол», облепиховое масло (изготавливается самостоятельно или приобретается в аптеке).
Противовоспалительные используются для обработки раны в самом начале лечения, если есть риск возникновения инфекции, и после образования воспаления. Хорошим успокаивающим эффектом обладают составы на основе календулы и ромашки. Для детей можно приобрести детский крем, на котором указано – от ушибов и ссадин. Это универсальное и бюджетное средство, которым можно обрабатывать чувствительного ребенка. Стоимость – примерно 50 рублей, мазать нужно 2-3 раза в день.
Указанные препараты можно применять в домашних условиях без консультации с врачом. Однако перед применением необходимо внимательно ознакомиться с составом: некоторые компоненты могут вызвать у гиперчувствительных людей аллергию.
Вывод
При обращении к специалисту будут назначены препараты, которые помогут повысить уровень иммунитета, а также будут помогать защищать организм от проникновения в него дополнительных инфекций и бактерий. Если вести нездоровый образ жизни, то может появиться базалиома кожи носа, относящаяся к злокачественным новообразованиям.
Правильное питание играет особенно важную роль. Ни в коем случае нельзя самостоятельно устранять проблемы путем выдавливания прыщей и других образований. В организм может попасть опасная инфекция, которая способна сильно навредить человеку, вплоть до летального исхода. В процессе лечения запрещено пользоваться косметикой и выполнять тепловые процедуры. Нельзя посещать сауну и баню. Важно исключить спиртные напитки и не курить табачные изделия, поскольку от этого кожа только больше воспалится.
Профилактические меры
Основная мера профилактики формирования мокнутий на коже – своевременное лечение хронических патологий, а также поддержание правильной работы иммунитета.Если в анамнезе уже была экзема, то следует соблюдать следующие рекомендации:
- тщательная личная гигиена;
- отказ от алкоголя и курения;
- применение увлажняющих косметических средств;
- использование только гипоаллергенных средств бытовой химии;
- рациональное питание;
- выбор одежды из натуральных тканей.
Даже после полного выздоровления врач не дает гарантий от развития рецидива. Так, целесообразно следовать профилактическим мерам и стараться вести здоровый образ жизни.
Чтобы не допустить появления язв в ротовой полости, необходимо следить за состоянием иммунитета и соблюдать правила личной гигиены. Предотвратить возникновение болезненных язв достаточно просто. Все, что нужно – это:
- Ежегодно проходить профилактический осмотр у стоматолога, своевременно лечить кариозные очаги и проводить санацию ротовой полости.
- Исключить из рациона аллергические продукты или употреблять их крайне осторожно.
- Периодически принимать витамины и минералы.
- Правильно питаться, при составлении повседневного меню упор делать на фрукты и овощи.
- Отказаться от употребления чересчур горячих и острых блюд.
- Принимать антидепрессанты, избегать стрессовых ситуаций.
- Не допускать травм и механических повреждений слизистой.